Erupción roja en los dedos de una niña. Tipos de erupciones cutáneas en niños: foto de una erupción en el pecho, la espalda y todo el cuerpo con explicaciones
Una erupción en las manos de un niño ocurre con bastante frecuencia. Como sabes, los niños son muy curiosos, por lo que aprenden el mundo tocando varios objetos. Juegan en el patio de recreo, donde hay arena sucia o recogen ramitas, hojas o piedritas del suelo. Las bacterias patógenas entran en contacto con las manos y causan síntomas desagradables, que incluyen una erupción. Hay otras causas de erupciones en las manos, los dedos y las muñecas.
La causa de un síntoma como una erupción en las manos de un niño depende de varios factores. Puede causar erupciones como microbios patógenos, sustancias químicas, ácaros y la reacción del cuerpo a los alérgenos.
Alergia
Reacción alérgica. El niño podía comer, tocar o usar algo, por lo que la capa superior de la piel reaccionó en forma de erupciones. en los brazos, las mejillas o en toda la cara, el cuello, las nalgas, el abdomen, los pies y el pecho. La mayoría de las veces, los padres no notan de inmediato la reacción de la piel al alérgeno, por lo que a veces es difícil determinar qué objeto o alimento se ha convertido en el culpable de los síntomas desagradables.
El más peligroso es el contacto prolongado con el alérgeno, la superficie de la piel pica y aumenta la cantidad de erupciones.
Dermatitis atópica
Este tipo de dermatitis es un indicador de la presencia de alergias congénitas. En tales casos, aparece una erupción en las manos de un niño con el contacto frecuente con un determinado alérgeno. Más amenudo erupción alérgica, manifestada en esta enfermedad, se localiza en piel simétrico. ella puede ser encontrada en las piernas, cara, glúteos, ambas manos, codos, mejillas, abdomen, entre las piernas y en los dedos. Las erupciones en sí están representadas por pequeñas burbujas.
Además, los hemogramas ayudarán a descartar proceso inflamatorio en el cuerpo de un niño, cuya sospecha es causada por la temperatura corporal elevada. Temperatura elevada cuerpo en un paciente pequeño puede hacer que el médico envíe al niño para un diagnóstico de PCR.
A veces, el médico prescribe un estudio como la microscopía. Este análisis confirmará la presencia de sarna, que también puede manifestarse en presencia de una erupción en la piel de las manos, cara, cuello, mejillas y glúteos.
Tipos
Varias enfermedades pueden ir acompañadas de tipos característicos de erupción, que varían tanto en tamaño como en color, forma y naturaleza de su superficie. También las erupciones se distinguen entre sí por la presencia de contenidos, como líquido o pus. Tipos comunes de erupción:
- Vesícula, representado por burbujas, suele estar lleno de líquido y alcanza los 0,5 cm de diámetro. La mayoría de las veces, cuando se daña, aparece un área húmeda de la piel.
- Mancha, que parece una mota, es una parte de la piel donde se han producido cambios de color. En este caso, esta erupción no se eleva por encima de la superficie de la piel. Puede aparecer no solo en las manos, sino también en la cara, los glúteos y otras áreas de la piel.
- Burbuja(que no debe confundirse con una burbuja) de diámetro es de 0,5 a 2 cm.
- ampollas tener una esferica Forma irregular y parecen burbujas. El tamaño de las ampollas supera los 0,5 cm.
- Pústula es un absceso que sobresale por encima de la superficie de la piel y se llena de pus.
- erupción blanca en las manos puede indicar la presencia de dermatitis alérgica. Una erupción blanca es inicialmente pequeña y ocupa pequeñas áreas de la piel, luego comienza a extenderse por todo el cuerpo.
Tratamiento
Después de diagnosticar la erupción, el especialista debe prescribir el tratamiento. Los padres no deben tratar las erupciones en las manos, las nalgas, el abdomen y otras áreas de la piel de un niño pequeño por su cuenta, especialmente si el niño tiene fiebre.
El tratamiento de la erupción se divide en dos áreas principales:
- eliminación de síntomas como fiebre y directamente erupciones y picazón desagradable;
- tratamiento de la enfermedad que condujo a la erupción.
Puede necesitar tratamiento antihistamínicos, medios de influencia local, que están representados ungüentos, cremas, geles que contienen hormonas. La erupción a veces se trata con inyecciones de medicamentos o medicamentos tomado por vía oral.
- Lee mas:
El tratamiento puede incluir tomar agentes antifúngicos, antivirales o antibacterianos. Pero no se olvide de tomar vitaminas que ayudarán a fortalecer sistema inmunitario niño. Y la picazón se puede tratar con sedantes, geles refrescantes antialérgicos.
A veces, el médico sugiere tratar una erupción en las manos con medicamentos especiales. lámparas ultravioleta, que se pueden incluir en la fisioterapia. Los rayos de tales dispositivos pueden destruir las bacterias y eliminar el acné.
Una erupción en las palmas de las manos y los pies de un niño es una patología grave que requiere competencia tratamiento complejo. Este problema puede indicar una enfermedad compleja en la que el niño necesita ayuda inmediata.
Características de las erupciones
Todos los padres se preocupan si el bebé tiene violaciones. De particular preocupación es una erupción en las palmas de las manos y los pies de un niño, ya que es bastante difícil diagnosticarlo correctamente. Hay ciertos factores que provocan la aparición de erupciones en la piel, que solo pueden ser reconocidas por un especialista competente.
Tales enfermedades deben tomarse muy en serio, porque si se descuidan, pueden tener un efecto perjudicial en el niño. Solo un médico calificado puede establecer el diagnóstico correcto y prescribir el tratamiento requerido.
Las erupciones en las palmas de las manos y los pies del bebé pueden asociarse con el incumplimiento más común de las normas de higiene personal. Se puede producir una erupción en el caso de un producto de higiene seleccionado incorrectamente.
Las principales causas de la erupción.
A menudo se produce una erupción en las palmas de las manos y los pies de un niño debido a enfermedades infecciosas. Entre las enfermedades más comunes se encuentran:
- rubéola;
- sarna
- sarampión;
- varicela.
Con estas enfermedades, las erupciones pueden estar en todo el cuerpo. Cada padre debe poder distinguir entre erupciones cutáneas en presencia de una infección para tomar medidas oportunas para eliminar la enfermedad.

El sarampión se acompaña de fiebre y la erupción se localiza en toda la superficie de la piel. La varicela también se propaga a todo el cuerpo, pero difiere en que se forman ampollas en la piel. La rubéola se caracteriza por el hecho de que la erupción se localiza en las palmas de las manos, los muslos y el abdomen. En este caso, la erupción tiene un tinte rojo, no causa molestias significativas. La sarna aparece como una pequeña erupción en áreas del cuerpo donde hay pliegues.
La erupción puede manifestarse en presencia de enfermedades fúngicas, psoriasis y enfermedades vasculares.
reacciones alérgicas
Se produce una erupción en las palmas de las manos y los pies de un niño como resultado de una fuga. reacción alérgica. Esta es una causa común de brotes. En un niño menor de tres años, ciertos alimentos y medicamentos contribuyen a la aparición de una erupción. Entre los alérgenos de infancia las mascotas pueden ser identificadas. Pueden provocar una reacción alérgica severa, en la que hay una erupción, picazón en el conducto nasal, acompañada de lagrimeo severo.
Si un niño tiene una erupción en las palmas de las manos y los pies, ¿qué es lo que interesa a tantos padres? Tal localización de erupciones puede indicar la aparición de una alergia a productos cosméticos. Tal alergia tiene una serie de características. Aparece una pequeña erupción roja en el pie, que provoca una picazón severa, lo que hace que el niño tenga picazón todo el tiempo. Con el tiempo, las manchas se vuelven mucho más grandes, pero la temperatura no aparece.

No use jabón común para niños, que lo usan todos los miembros de la familia. El niño definitivamente debe tener su propio producto de higiene personal, y es mejor si es un jabón para bebés hipoalergénico de alta calidad, ya que esto evitará la aparición de alergias.
dishidrosis
Una revisión de las causas ayudará a establecer el factor que provocó la aparición de tal condición. Si un niño tiene una erupción que se manifiesta en forma de burbujas llenas de líquido, esto puede indicar la presencia de dishidrosis. Esta es una enfermedad de naturaleza infecciosa, en la que la piel de las palmas de las manos y los pies se ve gravemente afectada.
Los médicos recomiendan monitorear de cerca la condición del niño, especialmente en la estación cálida, ya que durante este período a menudo ocurren recaídas asociadas con el bloqueo. glándulas sebáceas. Hay ciertos factores que afectan la aparición de esta enfermedad, a saber, tales como:
- sudoración excesiva;
- estrés frecuente;
- factor hereditario;
- enfermedades fúngicas;
- trastornos del sistema endocrino;
- alergias
Según las estadísticas, si un niño es propenso a la dermatitis y la diátesis, existe una alta probabilidad de que desarrolle dishidrosis. Algunos médicos creen que las reacciones alérgicas relacionadas con los alimentos pueden ser la causa, por lo que debe introducir cuidadosamente nuevos alimentos en la dieta.
Sarna
La sarna es provocada por un ácaro de la sarna y, como resultado, se produce una erupción cutánea, una picazón intensa y una alergia al ácaro en sí y a sus productos de desecho. Además, si peinas el sitio de la picadura, una infección puede penetrar y provocar la formación de pústulas.

La sarna se caracteriza por la presencia de pasajes subcutáneos que forman un ácaro. A menudo, este insecto afecta el área entre los dedos, los codos y las glándulas mamarias. La erupción de sarna aparece como pequeños nódulos rojos que pueden fusionarse con el tiempo.
Soriasis
La psoriasis puede ocurrir en las palmas de las manos y las plantas de los pies. Se refiere a enfermedades inflamatorias de carácter no infeccioso. Los principales factores que provocan esta enfermedad son la herencia y la intoxicación alimentaria. La psoriasis se caracteriza por una erupción roja y escamas. Las erupciones se elevan por encima de la superficie de la piel, mientras que se espesa significativamente.
Vale la pena recordar que esta enfermedad no se cura por completo, solo se observan etapas de exacerbación y remisión.
dermatitis de contacto
La dermatitis de contacto ocurre predominantemente en el área del cuerpo que ha estado expuesta a ciertas sustancias. A menudo, las erupciones se localizan en las palmas de las manos y las plantas de los pies. Esta es una enfermedad similar al eccema. El paciente a menudo no puede nombrar con precisión la causa de la enfermedad, ya que los signos de dermatitis no aparecen inmediatamente después de la exposición a sustancias nocivas.
enfermedades vasculares
A menudo, las enfermedades del corazón y los vasos sanguíneos se consideran la causa de las erupciones en las palmas de las manos y los pies. Básicamente, estos trastornos se producen por una disminución del número de plaquetas implicadas en los procesos de coagulación de la sangre, así como por un deterioro de la permeabilidad vascular.

Debido al hecho de que las erupciones en enfermedades del corazón y los vasos sanguíneos pueden indicar la presencia de una patología bastante peligrosa, es por eso que se requiere que el niño sea hospitalizado para un diagnóstico integral y un tratamiento posterior.
virus coxsackie
En niños de 1 a 7 años, esto puede ocurrir enfermedad viral como la enfermedad de Coxsackie. El virus es bastante contagioso, por lo que un niño puede contagiarse en absolutamente cualquier lugar público. Esta enfermedad causa una erupción en las palmas de las manos y los pies, fiebre, dolor en la boca.
Reconocer el virus Coxsackie es bastante sencillo, ya que se caracteriza por la aparición de erupciones no solo en las palmas de las manos y los pies, sino también en cavidad oral, alrededor de la boca. Los principales síntomas incluyen la presencia de picazón en el área afectada, a menudo los niños rechazan la comida.
Diagnóstico de enfermedades
Las causas y el tratamiento son diferentes, por lo que es importante realizar diagnósticos complejos para determinar los factores predisponentes. Solo un especialista calificado puede diagnosticar correctamente y luego prescribir el tratamiento. En primer lugar, se debe mostrar al niño al pediatra, quien realizará un examen visual y lo derivará a especialistas limitados. A menudo, las enfermedades de la piel son tratadas por un dermatólogo. Para confirmar el diagnóstico, debe someterse a estudios tales como:
- análisis de sangre y orina;
- raspado de microflora;
- pruebas de alérgenos.
Dependiendo del diagnóstico, el médico prescribe el tratamiento. La terapia implica el uso de medicamentos y medicina alternativa.
Realización del tratamiento
Muchos padres se preguntan: si hay una erupción en los pies y las palmas del niño, qué hacer. Requerido terapia compleja, que implica el uso de ungüentos y cremas que ayudan a eliminar la picazón. El tratamiento se prescribe de forma estrictamente individual, según las causas que provocaron la erupción.
En enfermedades bacterianas están indicados los antibióticos, infecciones virales- medicamentos antivirales, micosis - agentes antimicóticos. Dependiendo de la gravedad del curso de la enfermedad, el médico puede recetar agentes tópicos para usar junto con las tabletas.

Si tiene una alergia, debe excluir el alérgeno, tomar antihistamínicos. La sarna se trata aplicando ungüento sulfúrico en el área afectada.
Es muy importante saber no solo sobre las palmas y los pies de los niños, sino también cómo aliviar la condición del niño. Es imperativo observar la higiene, usar ropa hecha de telas naturales, hacer baños con bicarbonato de sodio o decocciones de hierbas medicinales.
Prevención
Si un niño sufre de alergias, los alimentos que la provocan deben excluirse de la dieta. Además, debe usar productos de cuidado personal hipoalergénicos y detergente para la ropa de los niños.
Es importante proteger al niño de situaciones estresantes, mantener los pies y las manos limpios, dar largos paseos al aire libre y fortalecer el sistema inmunológico.
Muchas madres enfrentan un problema como una erupción en las manos de un niño. Tal fenómeno no puede dejar de ser alarmante, pero no siempre una erupción en las manos de un niño es un signo de una enfermedad. Tratemos de entender las razones de tales erupciones.
Causas no dolorosas de erupción
Los niños a una edad más temprana muestran una gran curiosidad y un mayor interés por el mundo que les rodea. Intentan sentir todo lo que entra en su campo de visión. Y, por supuesto, el concepto de precaución no es característico de la mayoría de los niños. A menudo, el conocimiento de nuevas sustancias termina con la aparición de una erupción en las palmas de las manos de un niño. Por lo tanto, si la aparición de una erupción en las manos de un niño está asociada con el contacto con varios irritantes, por ejemplo, con alérgenos químicos, gatos o perros, entonces no debe preocuparse demasiado. Puede eliminar tal erupción con bastante rapidez con la ayuda de una crema de alta calidad. Por lo general, tal erupción en las manos de un niño no pica.
Además, la aparición de una erupción en las palmas de un niño puede ser causada por las picaduras de varios insectos que golpean la delicada piel de las migajas. Tal erupción también pasará después de algunas sesiones de buen tratamiento. Por lo general, tal erupción en las manos de un niño no pica. En algunos casos, la aparición de una erupción en los codos de un niño puede deberse a errores en el cuidado del niño, por ejemplo, el incumplimiento del régimen de temperatura.
Sin embargo, no todas las causas de una erupción en las palmas de un niño son tan inofensivas y fáciles de eliminar, en algunos casos, se requiere un tratamiento rápido.
Causas de una erupción en las manos de un niño.
Considere las principales causas de una erupción localizada en las manos de un niño:
Debe entenderse que la piel de las palmas del bebé es un reflejo de su condición. órganos internos. Por ejemplo, la aparición de enrojecimiento, la formación de varios nódulos y otros elementos de una erupción a menudo pueden ser una señal de la presencia de alguna patología oculta en el cuerpo. Por lo general, esta es una sintomatología de procesos infecciosos e inflamatorios, por ejemplo, adenoiditis, amigdalitis crónica, bronquitis, etc. 5 votos)
Cualquier persona, a veces incluso sin darse cuenta, se enfrenta en su vida con varios tipos sarpullido. Y esta no es necesariamente la reacción del cuerpo a ninguna enfermedad, ya que hay varios cientos de tipos de dolencias en las que pueden aparecer erupciones.
Y solo unas pocas docenas de casos realmente peligrosos, cuando las erupciones son un síntoma de problemas de salud graves. Por lo tanto, con un fenómeno como una erupción, debe estar, como dicen, "en alerta". La verdad y la picadura de un mosquito o el contacto con ortigas también dejan marcas en el cuerpo humano.
Creemos que no estará de más que todos puedan distinguir entre los tipos de erupción y, lo que es más importante, conocer sus causas. Esto es especialmente cierto para los padres. Después de todo, a veces es por erupciones que puede descubrir a tiempo que el niño está enfermo, lo que significa ayudarlo y prevenir el desarrollo de complicaciones.
Erupciones en la piel. Tipos, causas y localización.
Comencemos hablando de erupciones en el cuerpo humano con una definición. Sarpullido - esto es cambios patológicosmembranas mucosas o piel , que son elementos de varios colores, formas y texturas que difieren marcadamente del estado normal de la piel o las mucosas.
Las erupciones cutáneas en niños, así como en adultos, aparecen bajo la influencia de varios factores y pueden desencadenarse tanto por la enfermedad como por el cuerpo, por ejemplo, medicamentos, alimentos o la picadura de un insecto. Vale la pena señalar que, de hecho, existe un número considerable de enfermedades de adultos y niños con erupciones en la piel, que pueden ser inofensivas y realmente peligrosas para la vida y la salud.
Distinguir erupción primaria , es decir. sarpullido que apareció por primera vez en la piel sana y secundario , es decir. erupción, que se localiza en el sitio de la primaria. Según los expertos, la aparición de una erupción puede ser causada por una variedad de dolencias, por ejemplo, enfermedades infecciosas en niños y adultos, problemas con vasculares y sistema circulatorio, reacciones alérgicas y enfermedades dermatológicas .
Sin embargo, hay casos en los que puede haber o no cambios en la piel, aunque son característicos de esta enfermedad. Es importante recordar esto, porque a veces, esperando las primeras enfermedades infantiles con erupciones en la piel síntomas característicos, es decir. erupciones, los padres pasan por alto y otros características importantes Sentirse mal su hijo, por ejemplo, malo o letárgico.

La erupción en sí no es una enfermedad, sino solo un síntoma de malestar. Esto significa que el tratamiento de las erupciones en el cuerpo depende directamente de la causa de su aparición. Además, otros síntomas que acompañan a la erupción juegan un papel importante en el diagnóstico, por ejemplo, la presencia de la temperatura o, además de la ubicación de las erupciones, su frecuencia e intensidad.
La erupción, por supuesto, se puede atribuir a las causas de la picazón corporal. Sin embargo, a menudo sucede que todo el cuerpo pica, pero no hay sarpullido. En esencia, un fenómeno como picar, - esta es una señal de las terminaciones nerviosas de la piel que reaccionan a la externa (picadura de insecto) o interna (eyección histamina con alergias) irritantes.
La picazón de todo el cuerpo sin erupciones es característica de una serie de dolencias graves, por ejemplo, como:
- bloqueo conducto biliar ;
- crónico ;
- colangitis ;
- oncología del páncreas ;
- enfermedad sistema endocrino ;
- desordenes mentales ;
- invasión infecciosa (intestinal) .
Por lo tanto, debe buscar inmediatamente el consejo de un médico y en los casos en que la erupción en el cuerpo pica y en presencia de picazón severa sin erupciones en la piel. Cabe señalar que en algunos casos, por ejemplo, en vejez o en ese momento no hay necesidad de tratamiento de drogas picazón en todo el cuerpo sin erupción, ya que esto puede ser una variante de la norma.
A medida que envejecemos, la piel puede sufrir sequedad y requerir más hidratación. Lo mismo puede ser cierto para la piel de una mujer embarazada debido a cambios hormonales ocurriendo en su cuerpo durante el período de tener un hijo. Además, existe tal cosa como picazón psicógena .
Esta condición es más común en personas mayores de cuarenta años. En tales casos, no hay sarpullido y la picazón severa es el resultado de un estrés extremo. El ambiente nervioso, la falta de descanso físico y psicológico adecuado, el horario de trabajo loco y otras circunstancias de la vida de una persona moderna pueden llevarlo a un colapso y depresión.
Tipos de erupción, descripción y foto.
Entonces, para resumir y delinear las principales causas de una erupción en la piel y las membranas mucosas:
- enfermedades infecciosas , por ejemplo, , , por lo que, además de las erupciones en el cuerpo, también son característicos otros síntomas ( fiebre, secreción nasal y así);
- sobre alimentos, medicinas, productos químicos, animales, etc.;
- enfermedades o sistema vascular a menudo acompañado de erupciones en el cuerpo, si se le molesta permeabilidad vascular o redujo el número de personas involucradas en el proceso coagulación de la sangre .
Los signos de una erupción son la presencia de erupciones en el cuerpo humano en forma ampollas, burbujas o burbujas tamaño más grande, nodos o nódulos, manchas, tanto como abscesos Al identificar la causa de la erupción, el médico analiza no solo la apariencia de las erupciones, sino también su localización, así como otros síntomas que tiene el paciente.
En medicina, los siguientes elementos morfológicos primarios o tipos de erupción (es decir, aquellos que aparecieron por primera vez en la piel humana previamente sana):
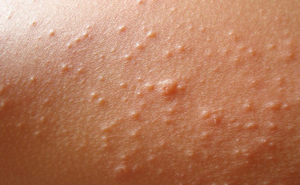
tubérculo es un elemento sin cavidad, que se encuentra profundamente en las capas subcutáneas, de hasta un centímetro de diámetro, deja una cicatriz después de la curación, sin el tratamiento adecuado puede degenerar en úlceras.

Ampolla - este es un tipo de erupción sin cavidad, cuyo color puede ser de blanquecino a rosado, se produce debido a la hinchazón de la capa papilar de la piel, es característico y no deja marcas durante la curación. Como regla, tales erupciones aparecen cuando toxidermia (inflamación de la piel debido a la entrada de un alérgeno en el cuerpo), con urticaria o muerde insectos

Pápula (erupción papular) - este también es un tipo de erupción sin tiras, que puede ser causada tanto por procesos inflamatorios como por otros factores, dependiendo de la profundidad en las capas subcutáneas, se divide en epidérmico, epidérmico y nódulos dérmicos , el tamaño de las pápulas puede alcanzar los tres centímetros de diámetro. Causar enfermedades de erupción papular como , o (abreviado VPH ).

Subtipos de erupción papular: eritematoso-papular (, síndrome de Crosti-Janott, triquinosis), maculo-papular (, adenovirus, exantema súbito, alergias) y erupción maculopapular (urticaria, mononucleosis, rubéola, taxidermia medicamentosa, sarampión, rickettsiosis).
burbuja - este es un tipo de erupción que tiene un fondo, una cavidad y un neumático, tal erupción está llena de contenido seroso-hemorrágico o seroso. El tamaño de dicha erupción no supera, por regla general, los 0,5 centímetros de diámetro. Este tipo la erupción suele aparecer cuando dermatitis alérgica, en o .

Burbuja - Esta es una burbuja más grande, cuyo diámetro supera los 0,5 centímetros.

Pústula o absceso - este es un tipo de erupción que se localiza en foliculares profundos () o superficiales, así como no foliculares superficiales ( conflictos parecen espinillas) o profundas no foliculares ( ectimas o úlceras purulentas ) capas de la dermis y se llena de contenido purulento. Un campo de curación de pústulas forma una cicatriz.

Lugar - una especie de erupción, es una decoloración local de la piel en forma de mancha. Este tipo es típico de dermatitis, leucoderma, (trastorno de la pigmentación de la piel) o roséola (una enfermedad infecciosa en los niños causada por virus del herpes 6 o 7 tipos). Es de destacar que las pecas inofensivas, así como los lunares, son un ejemplo de una erupción en forma de manchas pigmentadas.
La aparición de manchas rojas en el cuerpo de un niño es una señal para que los padres actúen. Por supuesto, las causas de tales erupciones en la espalda, en la cabeza, en el estómago, así como en los brazos y las piernas pueden ser reacción alérgica o por ejemplo calor espinoso en niños del primer año de vida.

Sin embargo, si aparecen manchas rojas en el cuerpo del niño y hay otros síntomas ( fiebre, tos, secreción nasal, pérdida de apetito, picazón severa ), entonces, lo más probable, el punto aquí no es la intolerancia individual o el incumplimiento del régimen de temperatura y el sobrecalentamiento.
Una mancha roja en la mejilla de un niño puede ser consecuencia de picaduras de insectos o diátesis . En cualquier caso, si aparece algún cambio en la piel del bebé, debe llamar inmediatamente a un médico.
Erupciones rojas en el cuerpo, así como en la cara y el cuello en adultos, además de las razones anteriores, pueden ocurrir debido a enfermedades cardiovasculares , desnutrición y malos hábitos, así como por una disminución de . Además, las situaciones estresantes suelen tener un efecto negativo en la piel y provocan la aparición de erupciones cutáneas.
Patologías autoinmunes (psoriasis, lupus eritematoso sistémico ) y enfermedades dermatologicas proceder con la formación de una erupción. Es de destacar que pueden aparecer manchas rojas en el cielo en la boca, así como en la garganta. Este fenómeno suele indicar infección de las mucosas (las burbujas en la garganta son características de escarlatina y puntos rojos - para dolores de garganta ), sobre una reacción alérgica o sobre una violación en el trabajo del sistema circulatorio y vascular.

Síntomas del sarampión en orden de aparición:
- un salto brusco de temperatura (38-40 C);
- tos seca;
- fotosensibilidad;
- secreción nasal y estornudos;
- dolor de cabeza;
- enantema del sarampión;
- exantema sarampionoso
Uno de los principales síntomas de la enfermedad es exantema viral del sarampión en niños y adultos, y enantema . El primer término en medicina se llama erupción en la piel, y el segundo se entiende como erupción en las membranas mucosas. El pico de la enfermedad recae precisamente en la aparición de una erupción que afecta inicialmente las mucosas de la boca (manchas rojas en el paladar blando y duro y manchas blanquecinas en las mucosas de las mejillas con un borde rojo).
Después maculopapular las erupciones se notan a lo largo de la línea del cabello en la cabeza y detrás de las orejas. Un día después, aparecen pequeños puntos rojos en la cara y cubren gradualmente todo el cuerpo de una persona con sarampión.
La secuencia de erupciones con sarampión es la siguiente:
- primer día: membranas mucosas de la cavidad oral, así como el área de la cabeza y detrás de las orejas;
- segundo día: cara;
- tercer día: torso;
- cuarto día: extremidades.
En el proceso de curación, quedan erupciones de sarampión. manchas oscuras, que, por cierto, después de un tiempo desaparecen por sí mismos. Con esta enfermedad, se puede observar picazón moderada.
Una enfermedad causada por un efecto nocivo en el cuerpo humano. Bacterias grampositivas Streptococcus pyogenes (estreptococos del grupo A ). El portador de la enfermedad puede ser una persona enferma. escarlatina, faringitis estreptocócica o .

Además, puede infectarse de alguien que recientemente se enfermó, pero todavía hay bacterias dañinas en el cuerpo que se propagan por gotitas en el aire.
Lo que es más interesante, recoger escarlatina es posible incluso desde absolutamente persona saludable, en las membranas mucosas de la nasofaringe que se siembran estreptococos del grupo A . En medicina, este fenómeno se denomina "portador saludable".
Según las estadísticas, alrededor del 15% de la población mundial puede clasificarse con seguridad como portadores sanos. estreptococos A . En el tratamiento de la escarlatina, se utilizan, que matan las bacterias estreptocócicas. En casos especialmente graves, a los pacientes se les prescribe terapia de infusión para reducir la gravedad de los síntomas de la enfermedad general. intoxicación .
Debe enfatizarse que muy a menudo esta enfermedad se confunde con amigdalitis purulenta , que está realmente presente, aunque sólo como uno de los síntomas de la escarlatina. La situación de diagnóstico erróneo puede ser fatal en algunos casos. Dado que los casos sépticos especialmente graves de escarlatina se acompañan de lesiones focales graves de bacterias estreptocócicas en todo el cuerpo.
La escarlatina es más común en los niños, pero los adultos también pueden infectarse fácilmente. Se cree que las personas que han tenido la enfermedad reciben inmunidad de por vida. Sin embargo, en la práctica médica hay muchos casos de reinfección. El período de incubación dura en promedio alrededor de 2-3 días.
Los microbios comienzan a multiplicarse en las amígdalas ubicadas en la nasofaringe y la cavidad oral de una persona, y cuando ingresan a la sangre, afectan los órganos internos. El primer síntoma de la enfermedad es el general intoxicación organismo. Una persona puede subir la temperatura , estar presente fuertes dolores de cabeza, debilidad general, náuseas o vómito y otras características propias de infección bacteriana .
Las erupciones aparecen en el segundo o tercer día del curso de la enfermedad. Poco después de esto, se puede notar una erupción en la lengua, la llamada "lengua escarlata". La enfermedad casi siempre va junto con amigdalitis aguda (amigdalitis) . Las erupciones con esta enfermedad se ven como pequeños puntos o granos de color rojo rosado de uno a dos milímetros de tamaño. La erupción es áspera al tacto.
Inicialmente, aparece una erupción en el cuello y la cara, generalmente en las mejillas. En un adulto en las mejillas, la causa de las erupciones puede ser no solo la escarlatina, sino también otras dolencias. Sin embargo, es con esta enfermedad que debido a la acumulación múltiple de granos, las mejillas se tiñen de un tono carmesí, mientras que el triángulo nasolabial permanece de color pálido.
Además de la cara, la erupción con escarlatina se localiza principalmente en el área de la ingle, la parte inferior del abdomen, la espalda, los pliegues de las nalgas, así como en los costados del cuerpo y en los pliegues de las extremidades (en las axilas, debajo de la rodillas, en los codos). En la lengua, las llagas aparecen aproximadamente de 2 a 4 días después del inicio de la fase aguda de la enfermedad. Si presiona la erupción, se vuelve incolora, es decir, como si desapareciera.
Por lo general, las erupciones con escarlatina desaparecen sin dejar rastro en una semana. Sin embargo, después de los mismos siete días, aparece descamación en el sitio de la erupción. En la piel de las piernas y los brazos, la capa superior de la dermis se desprende en placas, y en el tronco y la cara hay una pequeña descamación. Debido a la localización de la erupción en la escarlatina, parece que se forman grandes manchas rojas en las mejillas de un bebé o un adulto.
Es cierto que no hay casos aislados cuando la enfermedad avanza sin la aparición de erupciones en la piel. Es importante tener en cuenta que, por regla general, no hay sarpullido cuando formas severas enfermedades: séptico, borrado o escarlatina tóxica. En las formas anteriores de la enfermedad, otros síntomas pasan a primer plano, por ejemplo, el llamado corazón "escarlata" (un aumento significativo en el tamaño del órgano) con una forma tóxica o lesiones múltiples de tejidos conectivos y órganos internos con escarlatina séptica.
enfermedad viral, periodo de incubación que puede durar de 15 a 24 días. Se transmite de una persona infectada por gotitas en el aire. En la gran mayoría de los casos esta enfermedad golpea a los niños. Además, las posibilidades de infectarse en la infancia, por regla general, son insignificantes, a diferencia de un niño de 2 a 4 años. La cuestión es que los recién nacidos de la madre (si ella estuvo enferma alguna vez con esta enfermedad) obtienen inmunidad innata.
Los científicos atribuyen rubéola a enfermedades, habiendo estado enfermo con lo cual el cuerpo humano recibe una fuerte inmunidad. Aunque la enfermedad es más común en niños, los adultos también pueden contraerla.
La rubéola es especialmente peligrosa para las mujeres durante. El caso es que la infección puede transmitirse al feto y provocar el desarrollo de malformaciones complejas ( sordera, lesiones en la piel, daño cerebral o ojo ).
Además, incluso después del nacimiento, el niño continúa enfermándose ( rubéola congénita ) y es considerado portador de la enfermedad. No existe un medicamento específico para el tratamiento de la rubéola, como en el caso del sarampión, por el momento.
Los médicos utilizan el llamado tratamiento sintomático, es decir. aliviar la condición del paciente mientras el cuerpo está luchando contra el virus. La mayoría herramienta eficaz La lucha contra la rubéola es la vacunación. El período de incubación de la rubéola puede pasar desapercibido para una persona.
Sin embargo, al finalizar, aparecen síntomas como:
- ligero aumento de la temperatura corporal;
- faringitis;
- dolor de cabeza;
- conjuntivitis;
- adenopatía (aumentar ganglios linfáticos en el cuello);
- erupciones maculares.
Con la rubéola, inicialmente aparece una pequeña erupción con manchas en la cara, que se extiende rápidamente por todo el cuerpo y predomina en las nalgas, la parte inferior de la espalda y en los pliegues de los brazos y las piernas. Como regla, esto ocurre dentro de las 48 horas posteriores al inicio de la fase aguda de la enfermedad. Erupción en un niño rubéola al principio parece una erupción de sarampión. Entonces puede parecerse a una erupción cuando escarlatina .
Esta similitud tanto de los síntomas primarios como de las erupciones durante sarampión, escarlatina y rubéola puede confundir a los padres, lo que afectará el tratamiento. Por lo tanto, debe buscar ayuda médica de inmediato, especialmente si tiene una erupción en la cara. bebe de un mes. Después de todo, solo un médico puede diagnosticar correctamente, "calculando" la causa real de la erupción.
En promedio, las erupciones en la piel desaparecen al cuarto día después del inicio, sin dejar descamación ni pigmentación. El sarpullido de la rubéola puede causar una picazón moderada. También hay casos en que la enfermedad avanza sin la aparición del síntoma principal: erupciones.
(más conocido por la gente común como varicela) es una enfermedad viral que se transmite por gotitas en el aire a través del contacto directo con una persona infectada. Esta enfermedad se caracteriza estado febril , así como la presencia erupción papulovesicular , que generalmente se localiza en todas las partes del cuerpo.

En particular, el virus Varicela Zoster (varicela zoster) , causar varicela, por regla general, en la infancia en adultos provoca el desarrollo de una dolencia igualmente grave: herpes o .
El grupo de riesgo para la varicela son los niños de seis meses a siete años. El período de incubación de la varicela generalmente no supera las tres semanas, según las estadísticas, en promedio, después de 14 días, la enfermedad ingresa a la fase aguda.
Primero, una persona enferma tiene un estado febril y, después de un máximo de dos días, aparecen erupciones. Se cree que los niños toleran los síntomas de la enfermedad mucho mejor que los adultos.
Esto se debe principalmente al hecho de que en los adultos, en la gran mayoría de los casos, la enfermedad se desarrolla de forma complicada. Por lo general, el período de un estado febril no dura más de cinco días y, en casos especialmente graves, puede llegar a los diez días. La erupción suele curarse en 6-7 días.
En la gran mayoría de los casos varicela pasa sin complicaciones. Sin embargo, hay excepciones cuando la enfermedad es más grave ( gangrenoso, ampolloso o forma hemorrágica ), entonces las complicaciones son inevitables en la forma linfadenitis, encefalitis, pioderma o miocardio .
Dado que no existe un único fármaco para combatir la varicela, esta enfermedad se trata sintomáticamente, es decir, aliviar la condición del paciente mientras su cuerpo está luchando contra el virus. En un estado febril, a los pacientes se les muestra reposo en cama, si se observa una picazón severa, se alivia con la ayuda de antihistamínicos.
Para una curación más rápida de las erupciones, se pueden tratar con solución de Castellani, verde brillante ("verde brillante") o usar radiación ultravioleta, que "secará" la erupción y acelerará la formación de costras. Actualmente, existe una vacuna que ayuda a desarrollar su propia inmunidad contra la enfermedad.
A varicela Inicialmente, aparece una erupción acuosa con ampollas en forma de roseol . A las pocas horas de la aparición de las erupciones, cambian de aspecto y se transforman en pápulas , algunos de los cuales se convertirán en vesículas rodeado de un halo hiperemia . Al tercer día, la erupción se seca y se forma una costra de color rojo oscuro en su superficie, que desaparece por sí sola en la segunda o tercera semana de la enfermedad.
Es de destacar que con la varicela, la naturaleza de la erupción es polimórfica, ya que en la misma área de la piel se pueden observar erupciones en forma lugares , y vesículas, pápulas y elementos secundarios, es decir, costras Con esta enfermedad, puede haber enantema sobre las mucosas en forma de burbujas que se transforman en llagas y cicatrizan en pocos días.
La erupción se acompaña de picazón intensa. Si la erupción no se peina, pasará sin dejar rastro, porque. no afecta la capa germinal de la dermis. Sin embargo, si esta capa está dañada (debido a una violación permanente de la integridad de la superficie de la piel), pueden quedar cicatrices atróficas en el sitio de la erupción debido a una picazón severa.
aparición esta enfermedad causa efectos nocivos en el cuerpo humano parvovirus B19 . Eritema Se transmite por gotitas en el aire, además, el riesgo de contraer esta enfermedad es alto durante el trasplante de órganos de un donante infectado o durante una transfusión de sangre.

Cabe resaltar que eritema infeccioso pertenece al grupo de enfermedades poco estudiadas. Se cree que las personas que son propensas a alergias .
Además, el eritema a menudo ocurre en el contexto de enfermedades como , o tularemia . Hay varias formas principales de la enfermedad:
- exantema repentino , infantil roséola o "sexta" enfermedad se considera la más forma leve eritema causado por virus del herpes persona;
- Eritema de Chamer , una enfermedad para la cual, además de erupciones en la cara, es característica la hinchazón de las articulaciones;
- eritema de rosenberg caracterizado por un inicio agudo con fiebre y síntomas de intoxicación general del cuerpo, como en, por ejemplo. Con esta forma de la enfermedad, hay abundantes erupción maculopapular principalmente en las extremidades (superficies extensoras de brazos y piernas), en los glúteos, así como en la zona de las grandes articulaciones;
- es un tipo de enfermedad que acompaña tuberculosis o reumatismo , las erupciones con él se localizan en los antebrazos, en las piernas, con un poco menos de frecuencia en los pies y los muslos;
- eritema exudativo acompañado de la aparición pápulas, manchas , así como una erupción con ampollas con un líquido claro en el interior en las extremidades y el tronco. Después de que desaparecen las erupciones, se forman abrasiones en su lugar y luego se forman costras. Con eritema exudativo complicado ( Síndrome de Stevens-Johnson ) además de erupciones cutáneas en los genitales y en el ano, la nasofaringe, la boca y la lengua desarrollan llagas erosivas.
El período de incubación en eritema infeccioso puede tardar hasta dos semanas. Los primeros síntomas que aparecen intoxicación organismo. Una persona enferma puede quejarse de tos, diarrea, dolores de cabeza y náuseas , tanto como nariz que moquea y dolor En la garganta. Generalmente aumenta la temperatura cuerpo y tal vez fiebre.
Cabe señalar que esta condición puede durar lo suficiente, porque el período de incubación eritema infeccioso puede ser hasta varias semanas. Por lo tanto, esta enfermedad a menudo se confunde con SARS o frío . Cuando los métodos convencionales de tratamiento no brindan el alivio deseado y, además, aparece una erupción en el cuerpo, esto indica el desarrollo de una enfermedad de un tipo completamente diferente a las enfermedades virales respiratorias agudas.
Es mejor preguntarle a un médico cómo tratar el eritema viral. Aunque se sabe que para esta enfermedad no existe un fármaco específico. Los especialistas utilizan tratamiento sintomático. inicialmente en eritema infeccioso las erupciones se localizan en la cara, es decir, en las mejillas y se asemejan a una mariposa en su forma. Después de un máximo de cinco días, la erupción ocupará la superficie de los brazos, las piernas, todo el torso y las nalgas.
Por lo general, no se forman erupciones en las manos y los pies. Primero, se forman nódulos separados y manchas rojas en la piel, que se fusionan gradualmente entre sí. Con el tiempo, la erupción adquiere una forma redondeada, con un centro más claro y bordes bien definidos.
Esta enfermedad pertenece al grupo de enfermedades virales agudas que, entre otras cosas, se caracterizan por un cambio en la composición de la sangre y daño ganglios linfáticos del bazo y hígado . infectarse mononucleosis es posible de una persona enferma, así como del llamado portador de virus, es decir. una persona en cuyo cuerpo el virus "dormita", pero él mismo aún no se enferma.

A menudo, esta dolencia se llama "enfermedad del beso". Indica la distribución mononucleosis - aerotransportado.
La mayoría de las veces, el virus se transmite con la saliva al besar o al compartir ropa de cama, platos o artículos de higiene personal con una persona infectada.
Los niños y los jóvenes suelen tener mononucleosis.
Distinguir agudo y crónico forma de malestar. Para diagnosticar la mononucleosis, se utiliza un análisis de sangre, que puede contener anticuerpos contra el virus o células mononucleares atípicas .
Como regla general, el período de incubación de la enfermedad no supera los 21 días, en promedio, los primeros signos mononucleosis aparecen dentro de una semana después de la infección.
Los principales síntomas del virus incluyen:
- debilidad general del cuerpo;
- mareo;
- dolor de cabeza;
- traqueítis catarral;
- dolores musculares;
- aumento de la temperatura corporal;
- angina de pecho;
- inflamación de los ganglios linfáticos;
- un aumento en el tamaño del bazo y el hígado;
- erupciones en la piel (por ejemplo, herpes primer tipo).
Una erupción con mononucleosis generalmente aparece con los primeros signos de la enfermedad y se ve como pequeñas manchas rojas de tamaño. En algunos casos, además de las manchas en la piel, pueden presentarse erupciones roséolas. A mononucleosis las erupciones generalmente no pican. Después de la curación, la erupción desaparece sin dejar rastro. Además de erupciones en la piel. mononucleosis infecciosa pueden aparecer manchas blancas en la laringe.
Infección meningocócica
Infección meningocócica es una enfermedad causada por los efectos nocivos de las bacterias en el cuerpo humano meningococo . La enfermedad puede ser asintomática o puede ser nasofaringitis (inflamación de las membranas mucosas de la nasofaringe) o purulenta. Además, existe el peligro de daño a varios órganos internos, como resultado meningococemia o meningoencefalitis .

El agente causal de la enfermedad es Meningococo gramnegativo Neisseria meningitides, que se transmite por gotitas en el aire de una persona infectada.
La infección penetra a través de las membranas mucosas de la parte superior tracto respiratorio. Esto significa que la persona simplemente inhala meningococo nariz y automáticamente se convierte en portador de la enfermedad.
Es de destacar que con un alto grado de protección inmunológica, no pueden ocurrir cambios, el cuerpo mismo vencerá la infección. Sin embargo, los niños pequeños, cuyo sistema inmunológico, sin embargo, así como todo el cuerpo en su conjunto, todavía están demasiado débiles o los ancianos pueden sentir los signos de inmediato. nasofaringitis .
si las bacterias meningococo logra penetrar en la sangre, entonces las consecuencias más severas de la enfermedad son inevitables. En tales casos, puede desarrollarse sepsis meningocócica. Además, las bacterias se transportan con el torrente sanguíneo y entran en el riñones y glándulas suprarrenales , y también afecta los pulmones y la piel. Meningococo sin el tratamiento adecuado es capaz de penetrar a través barrera hematoencefálica y destruir cerebro .
Síntomas de esta forma meningococo cómo nasofaringitis similar al comienzo de la actual SARS . En una persona enferma, hay un fuerte aumento la temperatura cuerpo, sufre de fuertes dolores de cabeza, dolor de garganta, congestión nasal , al tragar, el dolor también está presente. En el contexto de la intoxicación general en la garganta aparece hiperemia .
Sepsis meningocócica comienza con un salto brusco de temperatura hasta 41 C. Al mismo tiempo, la persona se siente extremadamente mal, hay síntomas de un general intoxicación organismo. Los niños pequeños pueden vomitar y se observan bebés convulsiones Roseolous-papular o sarpullido de roséola aparece el segundo día.
Cuando se presiona, la erupción desaparece. Después de unas horas, aparecen elementos hemorrágicos de la erupción (rojo púrpura azulado), que se elevan por encima de la superficie de la piel. La erupción se localiza en las nalgas, en los muslos, así como en las piernas y los talones. Si aparece una erupción en las primeras horas de la enfermedad, no en la parte inferior, sino en la parte superior del cuerpo y en la cara, esto indica un posible pronóstico desfavorable para el curso de la enfermedad ( aurículas, dedos, manos).
con relámpagos o hiprtóxico forma sepsis meningocócica en el contexto del rápido desarrollo de la enfermedad aparece erupción hemorrágica , que, ante nuestros ojos, se funde en vastas formaciones de tamaño, que recuerdan a su manera apariencia manchas cadavéricas . Sin tratamiento quirúrgico, esta forma de la enfermedad conduce a shock infeccioso-tóxico que es incompatible con la vida.
A meningitis la temperatura corporal también aumenta bruscamente, se sienten escalofríos. El paciente está atormentado por fuertes dolores de cabeza, que se agravan con cualquier movimiento de la cabeza, no puede tolerar los estímulos sonoros o luminosos. Esta enfermedad se caracteriza vómito y los niños pequeños desarrollan convulsiones. Además, los niños pueden tomar una posición específica de "perro de muestra" con meningitis, cuando el niño se acuesta de lado, su cabeza está fuertemente echada hacia atrás, sus piernas están dobladas y sus brazos se acercan al cuerpo.
Una erupción con meningitis (rojo-violeta o tono rojo) aparece, por regla general, ya en el primer día de la fase aguda de la enfermedad. Las erupciones se localizan en las extremidades, así como en los costados. Se cree que cuanto mayor sea el área de distribución de las erupciones y más brillante sea su color, más grave será la condición del paciente.
La causa de esta enfermedad pustulosa son estreptococos (estreptococo hemolítico) y estafilococos ( estafilococo aureus) , así como sus combinaciones. Los agentes causantes del impétigo penetran en los folículos pilosos, provocando la formación de una erupción pustular, en cuyo lugar aparecen los abscesos.
Esta enfermedad suele afectar a niños, personas que frecuentan lugares públicos, así como a quienes han sufrido recientemente dermatológico o enfermedades infecciosas .
Los microorganismos dañinos ingresan al cuerpo humano a través de microfisuras en la piel, así como a través de abrasiones y picaduras de insectos. A impétigo las erupciones se localizan en la cara, es decir, cerca de la boca, en el triángulo nasolabial o en la barbilla.
Existen las siguientes formas de la enfermedad:
- estreptodermia o impétigo estreptocócico , por ejemplo, liquen en el que aparecen manchas secas en la piel con un borde rojo o dermatitis del pañal;
- impétigo anular afecta las piernas, manos y pies;
- impétigo ampolloso en el que aparecen burbujas con líquido en la piel (con rastros de sangre);
- ostiofoliculitis es un tipo de enfermedad causada por estafilococo aureus , las erupciones con tal impétigo se localizan en los muslos, el cuello, los antebrazos y la cara;
- hendidura impétigo es una enfermedad en la que en las comisuras de la boca, en las alas de la nariz, así como en fisuras palpebrales se pueden formar grietas lineales;
- herpetiforme una variedad de impétigo se caracteriza por la presencia de una erupción en las axilas, debajo de los senos y también en la ingle.
El tratamiento del impétigo depende principalmente del tipo de enfermedad. Si la enfermedad es causada por bacterias dañinas, se prescriben antibióticos. El enfermo debe tener medios individuales higiene personal para no contagiar a los demás. Las erupciones se pueden tratar o pomada de biomicina .
Es importante recordar que la presencia de erupciones en el cuerpo de una persona, y especialmente en los niños, es una razón para consultar a un médico. En el caso de que la erupción cubra toda la superficie del cuerpo en cuestión de horas, se acompaña de estado febril , a la temperatura se eleva por encima de 39 C, mientras que hay síntomas como dolor de cabeza intenso, vómitos y confusión, dificultad para respirar, hinchazón , debe llamar inmediatamente a una ambulancia.
Para evitar más complicaciones graves no dañe las áreas del cuerpo con erupciones, por ejemplo, abra las burbujas o peine la erupción. Como advierten muchos expertos, incluido el conocido pediatra Dr. Komarovsky, no debe automedicarse, y más aún, posponer la llamada al médico para comprobar la eficacia. métodos populares tratamiento.
Educación: Graduado del estado de Vitebsk Universidad Medica mención en Cirugía. En la universidad, encabezó el Consejo de la Sociedad Científica Estudiantil. Formación avanzada en 2010 - en la especialidad "Oncología" y en 2011 - en la especialidad "Mamología, formas visuales de oncología".
Experiencia laboral: Trabajar en la red médica general durante 3 años como cirujano (hospital de emergencia de Vitebsk atención médica, Hospital del Distrito Central de Liozno) y oncólogo y traumatólogo regional a tiempo parcial. Trabajo como representante farmacéutico durante un año en la empresa Rubicon.
Presentó 3 propuestas de racionalización sobre el tema "Optimización de la terapia con antibióticos según la composición de especies de la microflora", 2 trabajos ganaron premios en la competencia republicana-revisión de estudiantes trabajos cientificos(categorías 1 y 3).
Las manifestaciones que tiene la alergia en las palmas son similares a otras enfermedades, siempre se requiere una diferenciación cuidadosa, en otras palabras, es necesario distinguir las reacciones alérgicas de otras enfermedades. Este artículo discutirá cómo “se ve” clínicamente esta alergia, por qué aparece y cómo distinguirla de otras patologías de la piel.
Como saben, hay muchas razones para el desarrollo de alergias. Puede ser causada por componentes de alimentos, ingredientes de cosméticos, hilos de ropa, pelo de animales, polvo doméstico, factores naturales.
Sin embargo, si estamos hablando del hecho de que las manifestaciones de reacciones patológicas de inmunidad están estrictamente localizadas (es decir, las manifestaciones de alergias se encuentran en las palmas o en el dorso de las manos), entonces la alergia en casi el 100% de los casos tiene carácter de contacto.
Causas de las alergias en las manos
Las razones más comunes son las siguientes:
Productos químicos domésticos y cualquier tensioactivo
Considerado uno de los más causas comunes Alergia de contacto en las palmas. Erupciones, picazón y otros síntomas aparecen minutos y horas después del contacto.
Foto: El sarpullido con picazón en las manos podría ser un signo de alergia alimentaria
Es alérgico al jabón u otros detergentes, especialmente aquellos con alto contenido en fosfatos, lejías, fragancias aromáticas y otros componentes adicionales.
Alimento
Tienden a causar manifestaciones generales - hay un llamado alergia a la comida. Debo decir que este tipo de alergia es bastante raro en las palmas, "ama" más la cara, el cuello, los codos y, a veces, el estómago.
Sin embargo, no se puede descartar por completo este motivo: en esta zona bien puede aparecer una erupción provocada por uno u otro alérgeno alimentario.
Agua
Por extraño que parezca, también se puede desarrollar una reacción alérgica en el agua. Pero es necesario entender: ¿la molécula de H 2 O causa la enfermedad? Probablemente no. Como usted sabe, el agua que sale del grifo hoy en día no está limpia, tanto “mecánicamente” (es decir, varios tipos de suciedad, óxido de las paredes de las tuberías, etc.) como químicamente.
Para empezar, todo está clorado, por mucho que lo nieguen. Además de esto, varias regiones de Rusia tienen sus propios problemas: en algún lugar, por ejemplo, el agua está fluorada.
Condiciones climáticas (alergia al frío, viento)
Las personas alérgicas a menudo no toleran bien las bajas temperaturas.
- Se desarrolla urticaria por frío;
- Hay enrojecimiento de la piel;
- Se forman "islas" de edema, que van acompañadas de un picor muy intenso.
Debido al hecho de que las manos permanecen abiertas con mayor frecuencia (y no todos los guantes y mitones protegen adecuadamente las manos del frío y el viento), todas las manifestaciones de alergias se notan en ellas.
 Foto: Dermatitis atópica
Foto: Dermatitis atópica Una reacción similar a una reacción alérgica en las palmas de las manos también puede ocurrir por razones no relacionadas con las alergias. En primer lugar, debe "recordar" las enfermedades de la piel:
- dermatitis de naturaleza no alérgica;
- soriasis;
- hongos en la piel
Más adelante se discutirán más detalles sobre el diagnóstico diferencial de las alergias, pero aquí se debe enfatizar que es peligroso participar en el autodiagnóstico, y aún más en el autotratamiento. Como resultado de un diagnóstico incorrecto, la situación puede agravarse, provocando complicaciones graves.
Por lo tanto, si aparece alguna manifestación de la enfermedad en las palmas, debe consultar a un médico.
Síntomas de alergia en las manos
Dado que las reacciones alérgicas proceden según un único mecanismo, todos sus signos son similares e incluyen los siguientes síntomas comunes.
 Foto: Un caso interesante de alergia: una reacción al níquel contenido en las computadoras Apple
Foto: Un caso interesante de alergia: una reacción al níquel contenido en las computadoras Apple - Prurito de la piel. Asociado a la acción de la histamina y la bradicinina liberadas por mastocitos al entrar en contacto con alérgenos.
- Edema e hiperemia(puede provocar un aumento local de la temperatura). Ocurre bajo la acción de la bradicinina y la heparina producida por los mastocitos.
- Erupciones en la piel. También asociado con la acción de sustancias químicas. sustancias activas mastocitos
Esto también es característico de las manifestaciones de alergias en las palmas.
Las palmas de las manos pican con bastante fuerza, se puede producir un rascado con sangre. La picazón no desaparece después de aplicar crema hidratante o lavarse las manos.
 Foto: Manifestaciones alergias severas en las ortigas en las palmas de un hombre
Foto: Manifestaciones alergias severas en las ortigas en las palmas de un hombre La piel de las palmas y el dorso de la mano adquiere un tinte rojo, aparecen numerosas erupciones. A veces hay una pequeña erupción en forma de vesículas que tienden a fusionarse. A curso crónico la erupción alérgica se fusiona casi por completo y la epidermis de la piel no tiene tiempo para desprenderse. Esto conduce a la formación de las llamadas "costras", se produce una grieta transversal en la palma de la mano debido a las alergias.
Se han observado casos en los que aparecen ampollas similares a quemaduras en las palmas de las manos. Muy a menudo, tal reacción se desarrolla en irritantes químicos.
Las situaciones en las que las alergias ocurren exclusivamente en las palmas de las manos y en ningún otro lugar no son infrecuentes. Si la alergia es causada por el contacto de la piel de las palmas con el alérgeno, no se producen reacciones generalizadas, lo que explica completamente la estricta localización de las manifestaciones alérgicas.
Alergias en mujeres embarazadas y lactantes.
Durante el embarazo, una característica de la alergia es su aparición al contacto con aquellas sustancias y objetos que antes no provocaban ninguna reacción. Esto se debe a una disminución fisiológica de la inmunidad, que se desarrolla para proteger al feto de la agresión inmunológica de la madre.
De lo contrario, en su mayor parte, las reacciones patológicas no son diferentes de otros períodos de la vida. Las mujeres a menudo se quejan de que sus palmas están cubiertas, aparece picazón y enrojecimiento. Esto asusta a las mujeres embarazadas, ya que instintivamente se vuelven mucho más atentas a su salud.
Características de las alergias en las palmas de los niños.
 Foto: Erupción alérgica en la palma de la mano de un niño.
Foto: Erupción alérgica en la palma de la mano de un niño. Los síntomas de reacciones alérgicas en las palmas de los niños prácticamente no difieren de los de otras poblaciones. Pero en la patogénesis (el mecanismo del curso de la patología) hay una serie de peculiaridades.
Para niños infancia se caracterizan por las siguientes características.
Falta de locomoción completa.
En otras palabras, los niños muy pequeños no pueden explicar claramente lo que les molesta. Por lo tanto, si la alergia no tiene manifestaciones, excepto la picazón, es difícil dar una respuesta clara a la pregunta de qué está pasando con el niño. La alergia en el dorso de la mano en un niño se puede "calcular" en este caso de acuerdo con los siguientes signos:
- comportamiento inquieto del bebé;
- el deseo de rascarse constantemente las palmas, frotarse las manos entre sí y con otros objetos;
- intentos de morderse las manos.
Sin embargo, en el caso de que después del contacto con un determinado objeto, alimento o sustancia cosmética, aparezcan manchas en las palmas de las manos, descamación y agrietamiento de la piel, enrojecimiento, hinchazón e inflamación, es necesario sospechar una alergia en primer lugar.
Amplia gama de alérgenos.
En los niños, la epidermis superficial está subdesarrollada. Por lo tanto, el contacto con casi cualquier detergente y tensioactivo es peligroso para ellos.
Diferenciación de alergias en las palmas.
 Foto: Psoriasis
Foto: Psoriasis Los síntomas principales de las alergias (picazón, enrojecimiento, hinchazón, erupciones cutáneas) pueden ocurrir en una serie de otras patologías. Muy a menudo, las alergias en las palmas se confunden con psoriasis, infecciones bacterianas y fúngicas, acompañadas de sarpullido, sarna.
un punto importante diagnóstico diferencial es la diferencia entre alergias y manifestaciones Artritis Reumatoide.
Hay varios hechos que distinguen las alergias de cualquier otra enfermedad:
- Para alergias de cualquier localización, es importante el contacto del alérgeno con el cuerpo. Esto puede ser contacto directo con un objeto o ropa, lavarse las manos, limpiarse, comer un alérgeno, etc.; Erupción, enrojecimiento aparecen simultáneamente;
- Las manchas en las palmas desaparecen con la presión;
- Perdido mayor distribución proceso. Todos los síntomas de alergia están en las palmas, “no van más allá de las manos”;
- La sarna se caracteriza por el mismo picor insoportable y no localizado de las palmas de las manos. Pero esta enfermedad no se caracteriza por sarpullido e hinchazón. Además, al examinar la piel de las manos con una lupa, se pueden distinguir "caminos" de los movimientos que el agente causante de la enfermedad, la garrapata, hace en la epidermis.
- Las exacerbaciones de la artritis reumatoide se caracterizan por el desarrollo de enrojecimiento, hinchazón y un aumento de la temperatura local, pero las palmas de las manos nunca pican ni erupciones. Además, el síntoma principal de la artritis reumatoide es la rigidez matutina en las manos, que dura más de media hora.
Para un diagnóstico más preciso, debe comunicarse con un especialista: un dermatólogo o un alergólogo.
Tratamiento de reacciones alérgicas
Todo tratamiento de la alergia se basa en dos principios:
- eliminación del contacto con el alérgeno;
- eliminación de los síntomas de la enfermedad.
Si es necesario, se lleva a cabo la lucha contra las complicaciones y su prevención.
El aislamiento estricto del alérgeno debe continuar todo el tiempo (a menos que se lleve a cabo una terapia inmunológica especial), la eliminación de los síntomas es relevante solo durante el período de exacerbación de la alergia. Aquí es posible utilizar tanto la medicina tradicional como la tradicional.
Evidencia basada en medicina
 Los primeros se producen exclusivamente en tabletas, ungüentos y cremas, soluciones inyectables, pueden tener efectos tanto sistémicos como acción local en el cuerpo. La elección del fármaco depende en gran medida del tipo de alergia y de los síntomas que le molesten.
Los primeros se producen exclusivamente en tabletas, ungüentos y cremas, soluciones inyectables, pueden tener efectos tanto sistémicos como acción local en el cuerpo. La elección del fármaco depende en gran medida del tipo de alergia y de los síntomas que le molesten.
Las alergias alimentarias se tratan:
- antihistamínicos sistémicos ("Suprastin", "Tavegil", "Claritin", etc.)
- en combinación con adsorbentes (Smecta, Polysorb) y, si es necesario, probióticos (Acipol, Linux).
Uso preparaciones locales posible eliminar la picazón, erupciones, inflamación, sequedad y descamación de la piel.
¿Cómo aliviar la picazón en las palmas de las manos con alergias?
- "Sinoflam",
- belodermo.
Además de la pronunciada actividad antipruriginosa, también tienen un efecto antiinflamatorio. "Fenistil" es una pomada que, con alergias en las palmas, elimina bien la hiperemia y la hinchazón. También tiene un efecto antihistamínico pronunciado, lo que permite que se use en lugar de tabletas para alergias de contacto.
Si la piel está seca, escamosa y agrietada, se necesita una crema antialérgica en las palmas de las manos:
- Bepanten tiene buenas propiedades hidratantes.
- Crema "Vundehil": un agente cicatrizante fuerte que se usa para tratar heridas extensas que no cicatrizan a largo plazo.
Un artículo separado debe mencionarse los cosméticos de la marca "La Cree", que tienen un efecto suavizante, curativo e hidratante.
Las preparaciones a base de glucocorticosteroides (ungüentos y cremas) no se usan sin receta médica. Esto se debe al hecho de que suprimen la inflamación, y si las heridas en la piel son de naturaleza infecciosa o existe el riesgo de infección, el uso de GCS agravará la situación.
Sin embargo pomadas hormonales tienen un efecto complejo en la piel de las manos, ayudando a sobrellevar la picazón, el enrojecimiento, la hinchazón y la erupción. Un remedio probado es Advantan, que alivia la mayoría de los síntomas. El medicamento más caro "Elocom" es más efectivo contra la picazón y la inflamación.
Puede leer sobre cómo tratar las alergias en los niños aquí.
Medicina tradicional
A pesar de la creencia generalizada de que los remedios caseros no pueden causar efectos secundarios y no tiene contraindicaciones, no lo es. Cada remedio, independientemente de que se sintetice químicamente o se coseche en el jardín, tiene indicaciones y contraindicaciones, y cada uno de ellos puede ser dañino si se usa incorrectamente.
Sin embargo, existen recetas probadas por el tiempo y científicamente que pueden eliminar los síntomas de la alergia de la misma manera que los medicamentos costosos.
 Las hierbas indispensables para las alergias incluyen:
Las hierbas indispensables para las alergias incluyen:
- manzanilla,
- sucesión,
- hoja de laurel,
- milenrama,
- sabio.
Ayuda a lidiar con manifestaciones alergicas celidonia (cuando se usa correctamente), corteza de roble, diente de león y plátano.
La receta es casi siempre la misma.
- 10-20 gramos de materia seca (la corteza siempre se toma menos que las hojas);
- 200 ml de agua hirviendo
La materia seca se vierte con agua y se infunde durante 30 minutos. Después de eso, la decocción se usa para humedecer la piel de las manos 2-3 veces al día.
Lo principal es no dejar que las áreas afectadas se mojen. Por lo tanto, después de la aplicación, la piel debe secarse.
Allergy-center.ru
Las razones
La causa de un síntoma como una erupción en las manos de un niño depende de varios factores. Las erupciones pueden ser causadas por microbios patógenos, productos químicos, ácaros y las reacciones del cuerpo a los alérgenos.
Alergia
Reacción alérgica. El niño podía comer, tocar o usar algo, por lo que la capa superior de la piel reaccionó en forma de erupciones. en brazos, piernas, mejillas o en toda la cara, cuello, glúteos, abdomen, pies y pecho. La mayoría de las veces, los padres no notan de inmediato la reacción de la piel al alérgeno, por lo que a veces es difícil determinar qué objeto o alimento se ha convertido en el culpable de los síntomas desagradables.
El más peligroso es el contacto prolongado con el alérgeno, la superficie de la piel pica y aumenta la cantidad de erupciones.
Este tipo de dermatitis es un indicador de la presencia de alergias congénitas. En tales casos, aparece una erupción en las manos de un niño con el contacto frecuente con un determinado alérgeno. La mayoría de las veces, una erupción alérgica que se manifiesta en esta enfermedad se encuentra en la piel simétricamente. ella puede ser encontrada en las piernas, cara, glúteos, ambas manos, codos, mejillas, abdomen, entre las piernas y en los dedos. Las erupciones en sí están representadas por pequeñas burbujas.
Las ampollas de la dermatitis atópica pueden humedecerse y reventarse, después de lo cual se cubren con una costra seca. Sucede que una erupción seca pica.
Infecciones y virus
Las erupciones pueden aparecer como resultado de algunas enfermedades infecciosas. Básicamente, las manifestaciones características de tales enfermedades se pueden observar en primer lugar. en el tronco (pecho o abdomen), en las manos, muñecas y dedos. Los padres pueden notar la erupción tan pronto como se haya extendido a las extremidades. Sin embargo, cuando se infecta con el virus Coxsackie, se localizará una pequeña erupción roja solo en el área de las manos.
Incumplimiento de las normas de higiene.
Si el niño tiene pequeña erupción roja en las manos, entonces debes controlar cuidadosamente su higiene después de jugar afuera. Después de cada paseo, el niño debe lavarse bien las manos. Las erupciones cutáneas debidas a una higiene deficiente suelen ir acompañadas de picazón intensa.
Nervoz
El estrés prolongado y severo puede provocar una erupción de naturaleza nerviosa. Se ven erupciones similares en las piernas, cara, glúteos, mejillas, abdomen, cuello, pecho y brazos. Estas erupciones van acompañadas de picor en el momento en que el niño está nervioso o preocupado.
Síntomas
Los síntomas de la erupción a menudo son los mismos. Cuando aparecen granos, el niño se vuelve inquieto, pica. Se puede observar una pequeña erupción roja entre los dedos de las manos y los pies y otras partes del cuerpo. A veces, incluso la temperatura corporal aumenta. Sarpullido bebe de un año puede causar pérdida de apetito.
Diagnóstico
Para elegir un tratamiento adecuado para una erupción en las manos de un bebé, un pediatra debe diagnosticar esta manifestación de la enfermedad. Primero se medirá la temperatura. Después de eso, el paciente puede ser derivado a una cita con un alergólogo y un dermatólogo. Los especialistas podrán diferenciar la enfermedad en apariencia. Luego se ordenan pruebas adicionales.
Si no se confirma causa alérgica erupciones en las manos, que también pueden estar presentes entre los dedos, los codos, las piernas, la cara, las nalgas, las mejillas, el abdomen o el cuello, entonces el niño será derivado a un dermatólogo de enfermedades infecciosas.
En primer lugar, el especialista aprende de los padres sobre el momento de aparición de los síntomas de las erupciones, su supuesta causa y las medidas tomadas para eliminar la erupción. Después de un pequeño paciente fue examinado. El médico realiza un examen con un estudio detallado de la apariencia y localización de las erupciones, que pueden estar no solo en las manos, sino también entre los dedos de los pies, la cara, la papa, las rodillas y los codos, las mejillas y el cuello.
- Ver también: pénfigo viral en niños
Antes de una visita a un especialista, se recomienda no usar soluciones como el verde brillante o el yodo para tratar las áreas de la piel afectadas. La erupción es diferente: pequeña y grande, roja y blanca. El tratamiento de la erupción con colorantes dificulta el diagnóstico.
investigación de laboratorio
El médico puede sugerir realizar pruebas de laboratorio en un paciente pequeño si hay dudas sobre las causas de la erupción. A menudo se prescribe un análisis general de orina y sangre. Una reacción alérgica mostrará la presencia en los análisis de un mayor contenido de eosinófilos.
Además, los hemogramas ayudarán a eliminar el proceso inflamatorio en el cuerpo del niño, que se sospecha por la temperatura corporal elevada. Una temperatura corporal elevada en un paciente pequeño puede hacer que el médico envíe al niño para un diagnóstico de PCR.
A veces, el médico prescribe un estudio como la microscopía. Este análisis confirmará la presencia de sarna, que también puede manifestarse en presencia de una erupción en la piel de las manos, cara, cuello, mejillas y glúteos.
Tipos
Varias enfermedades pueden ir acompañadas de tipos característicos de erupción, que varían tanto en tamaño como en color, forma y naturaleza de su superficie. También las erupciones se distinguen entre sí por la presencia de contenidos, como líquido o pus. Tipos comunes de erupción:
- Vesícula, representado por burbujas, suele estar lleno de líquido y alcanza los 0,5 cm de diámetro. La mayoría de las veces, cuando se daña, aparece un área húmeda de la piel.
- Mancha, que parece una mota, es una parte de la piel donde se han producido cambios de color. En este caso, esta erupción no se eleva por encima de la superficie de la piel. Puede aparecer no solo en las manos, sino también en la cara, los glúteos y otras áreas de la piel.
- Burbuja(que no debe confundirse con una burbuja) de diámetro es de 0,5 a 2 cm.
- ampollas tienen forma esférica irregular y parecen burbujas. El tamaño de las ampollas supera los 0,5 cm.
- Pústula es un absceso que sobresale por encima de la superficie de la piel y se llena de pus.
- erupción blanca en las manos puede indicar la presencia de dermatitis alérgica. Una erupción blanca es inicialmente pequeña y ocupa pequeñas áreas de la piel, luego comienza a extenderse por todo el cuerpo.
lecheniedetej.ru
Causas de una erupción en las manos de los niños.
Las causas de las erupciones en las manos de los niños pueden ser muchas. Pero la mayoría de las veces, solo unos pocos los causan.
La erupción en las manos es variada y es causada diferentes razones. Pero un especialista a menudo, solo por su apariencia, puede determinar la enfermedad que se manifiesta por este síntoma.

Diagnóstico
Para cita tratamiento apropiado es necesario diagnosticar una enfermedad, cuyo síntoma fue una erupción en la piel de las manos.
Para esto, los padres que noten una erupción en un niño deben consultar a un médico. Alergólogo y dermatólogo: estos especialistas diferencian la enfermedad por la aparición de erupciones y prescriben los exámenes adicionales necesarios.
Si el alergólogo no confirma la naturaleza alérgica de la erupción, lo derivará a un dermatólogo.
Primero, el médico tendrá una breve conversación con los padres, averiguará cuánto tiempo hace que apareció la erupción, qué otros síntomas se observaron, qué medidas se tomaron.
Luego pase a la inspección. Es mejor no usar soluciones colorantes para tratar erupciones antes de visitar a un especialista: yodo, verde brillante, etc. Esto dificultará el diagnóstico. El médico reconoce la enfermedad por el tipo de erupciones, su localización.
Métodos investigación de laboratorio se utilizan en los casos en que el médico tiene dudas sobre el diagnóstico. Análisis generales sangre y orina al niño se prescriben en la mayoría de los casos, estos resultados dan Información Adicional sobre la disponibilidad enfermedad inflamatoria en el cuerpo o una reacción alérgica (el contenido de eosinófilos).
Raspar la piel del área afectada (microscopía) puede confirmar o refutar la sospecha de una enfermedad fúngica o sarna. Para identificar el agente causal enfermedad infecciosa Es posible que se requieran datos de diagnóstico de PCR.
El diagnóstico de la enfermedad por una erupción en la piel de las manos es simple, un dermatólogo experimentado ya puede reconocer la enfermedad por la aparición de la erupción.

Tipos de erupción
Algunas enfermedades van acompañadas de erupciones características. Se diferencian de los demás en tamaño, forma de la erupción, color y naturaleza de su superficie, la presencia de contenido en ella o su ausencia.
Hay tales tipos de erupción:
- mancha (mácula): un área de la piel en la que se produce un cambio de color que no sobresale de la superficie
- vesícula (vesícula): una cavidad llena de contenido líquido, de hasta 0,5 cm de diámetro, cuando se daña, forma un área erosiva que llora
- burbuja: a diferencia de una burbuja, tiene un tamaño superior a 0,5 cm de diámetro (puede alcanzar varios centímetros)
- absceso (pústula) - un área elevada por encima de la superficie de la piel, cuya cavidad está llena de pus
- ampolla - un elemento con una superficie esférica, similar en estructura a una burbuja, pero más grande y de forma irregular
- nódulo (pápula): un área densa que se eleva por encima de la superficie de la piel, con un cambio de color, que varía en tamaño de 1 mm a 2-3 cm, a menudo tiene una vesícula (papulovesícula) en la parte superior
- placa - varios nódulos ubicados muy cerca uno del otro
- nudo: difiere del nudo en tamaños grandes (hasta 10 cm)
Las erupciones pueden estar formadas por elementos de un tipo (monomórficos) o por elementos de varios tipos al mismo tiempo (polimórficos).
La erupción puede ser primaria y secundaria. Las erupciones primarias se forman en la piel sana e indican cualquier enfermedad o trastorno del cuerpo.
Las erupciones secundarias aparecen en el sitio de las primarias simultáneamente con ellas o después de su desaparición. Es más fácil diagnosticar la enfermedad por erupciones primarias.
La apariencia de la erupción es muy informativa para determinar la causa de la erupción.

Métodos de tratamiento
Después de diagnosticar la enfermedad, el médico prescribirá el tratamiento adecuado. Tratar una erupción en las manos de un niño por sí solo puede ser no solo inútil, sino también peligroso. Por lo tanto, debe seguir las recomendaciones de un especialista.
El tratamiento de una erupción en las manos va en dos direcciones principales:
- tratamiento de la enfermedad subyacente, manifestada por erupciones
- alivio o alivio de los síntomas causados directamente por la erupción (como picazón)
Dependiendo de la enfermedad subyacente, el médico puede prescribir antihistamínicos, medicamentos tópicos (cremas, ungüentos, geles, a veces con componentes hormonales), así como medicamentos para efectos sistémicos (medicamentos para administración oral o inyección).
Antiviral, antifúngico, medicamentos antibacterianos, así como medicamentos para fortalecer la inmunidad del niño.
Para aliviar la picazón, el médico puede prescribir, además de antialérgicos, sedantes, ungüentos refrescantes hipoalergénicos.
Algunas veces buen efecto proporcionar fisioterapia (por ejemplo, tratamiento con una lámpara ultravioleta). Los rayos UV son conocidos por sus propiedades antibacterianas, favorecen la reabsorción de infiltrados, aceleran los procesos de recuperación y alisan la superficie de la piel.
La elección del efecto terapéutico depende completamente de la causa que causó la erupción en la piel de las manos.

Prevención de erupciones en las manos de los niños.
Las medidas preventivas para la aparición de erupciones en las manos de un niño dependen de la causa subyacente de su aparición y pueden consistir en la protección contra enfermedades acompañadas de este síntoma (incluida la vacunación, por ejemplo, contra el sarampión, la rubéola, la varicela).
También una buena defensa del cuerpo es un estado inmunológico fuerte. Para este propósito, se pueden llevar a cabo medidas generales de fortalecimiento: endurecimiento, caminar al aire libre y, si es necesario, tomar preparaciones vitamínicas.
Acciones preventivas:
- Si un niño es propenso a las erupciones alérgicas, entonces se debe limitar su contacto con posibles alérgenos, incluidos no solo los alimentos, sino también las plantas (especialmente las que florecen), el polvo doméstico.
- Los medios para limpiar y lavar los platos, lavar las cosas de los niños también deben seleccionarse cuidadosamente teniendo en cuenta este factor.
- Al elegir ropa para niños, especialmente ropa interior, se debe dar preferencia a las telas de algodón y lino.
- Con la llegada del clima frío, la piel de las manos del niño debe protegerse del viento y las heladas. Puedes usar cremas hipoalergénicas especiales o no te olvides de las manoplas y guantes.
- Es importante que el niño siga las reglas de higiene personal, desarrolle buenos hábitos, el principal de los cuales es lavarse bien las manos con jabón cada vez que regresa a casa después de caminar, antes de comer, después del contacto con los juguetes de otras personas, viajes por transporte público.
Aprenda más sobre la erupción, sus causas y tratamiento del programa del Dr. Komarovsky.
No trate solo con una erupción en la piel de las manos del niño. Demasiada gama de causas puede causar esto manifestación de la piel. Es mejor consultar a un médico que determinará la causa de la erupción y prescribirá un tratamiento eficaz.
www.vekzhivu.com
Motivos de la aparición.
El desarrollo de la urticaria está asociado con una alta producción de histamina: este receptor es necesario para la vida normal. cuerpo humano.
La liberación de histamina ocurre cuando se expone a factores alergénicos o no alergénicos y es una reacción protectora.
Las principales causas de la urticaria en las manos son diversas.
Y Incluya lo siguiente:
- productos alimenticios;
- medicamentos;
- Pelo animal;
- picaduras de insectos;
- enfermedades infecciosas;
- exposición a la radiación ultravioleta;
- arañazos;
- ejercicio físico;
- fluctuaciones estacionales;
- exposición a altas o bajas temperaturas;
- desordenes digestivos;
- fricción;
- situaciones estresantes.
Patogénesis
La urticaria puede tener un mecanismo de desarrollo inmune o no inmune.
En el primer caso, el sistema inmunitario reacciona al alérgeno produciendo proteínas protectoras específicas, en la mayoría de los casos, inmunoglobulina E.
Esta sustancia se acumula uniéndose a células especiales que contienen ingredientes activos- histamina, heparina, etc.
La próxima vez que ingresa un alérgeno, se combina con anticuerpos, que a su vez se combinan con mastocitos.
Como resultado, se libera histamina, que se manifiesta en forma de hinchazón, expansión, vasos sanguíneos, enrojecimiento. Con el desarrollo de la enfermedad, se producen erupciones específicas: ampollas rojas o rosadas que se elevan por encima de la piel. La aparición de estos síntomas se debe a la dilatación de los vasos cutáneos.
Este es un tipo de reacción inmediata, cuyo desarrollo toma de varios segundos a diez minutos después de la penetración del alérgeno en el cuerpo.
La urticaria asociada con la ingesta de alimentos, la exposición al veneno de los insectos himenópteros, la influencia del sol o el frío se distinguen por un curso similar.
Características y peligros del desarrollo de la enfermedad.
La urticaria es una de las patologías más difíciles en cuanto a diagnóstico y tratamiento. Las erupciones cutáneas pueden tener muchas causas, lo que requiere un examen detallado del paciente y la elección de las tácticas de terapia correctas.
El principal peligro de la enfermedad es la amenaza de la aparición. choque anafiláctico o angioedema.
Si aparecen los siguientes síntomas, una persona debe buscar atención médica de inmediato:
- descenso de la presión arterial;
- hinchazón del cuello y la lengua;
- problemas respiratorios: ronquera, falta de aire, ronquera;
- dolor agudo en el abdomen;
- pérdida de consciencia.
Síntomas de urticaria en las manos.
El principal síntoma de la enfermedad es la aparición de ampollas en la piel. Pueden provocar una sensación de picor y un aumento de la temperatura local. En casos severos, la urticaria causa hinchazón severa, cuya manifestación más peligrosa es el edema de Quincke.
La mayoría de las veces, la enfermedad afecta las extremidades, pero la ubicación de las erupciones puede cambiar. Después de una terapia adecuada, la piel se recupera bastante rápido, no deja manchas ni cambios cicatriciales.
Dado que la enfermedad suele ir acompañada de una sensación de picazón y ardor, los pacientes se vuelven irritables.
Pueden experimentar debilidad general, trastornos del sueño, dolores de cabeza. Si se desarrolla la forma solar de la enfermedad, la erupción se acompaña de insuficiencia respiratoria y debilidad en la región del corazón.
Enrojecimiento
Cuando las manos se ven afectadas, el primer síntoma es el enrojecimiento de la piel. En este caso, aparece una erupción roja, que se acompaña de una picazón intensa. Le da a una persona una incomodidad significativa.
Las lesiones pueden variar en tamaño. El ardor y la picazón hacen que una persona esté más irritable. Tiene insomnio y dolores de cabeza. Puede haber un aumento de la temperatura corporal y debilidad general.
Peladura
Las erupciones separadas que acompañan a la urticaria generalmente desaparecen en un día.
Si las ampollas persisten por más de este período y dejan descamación y manchas de la edad, esto indica otras enfermedades que se asemejan a la urticaria. Por ejemplo, puede ser vasculitis urticaria.
Erupción pequeña y roja
Muy a menudo, con esta enfermedad, aparece una pequeña erupción roja en la piel de las manos. Las erupciones individuales generalmente desaparecen después de 24 horas. Si tales síntomas aparecen como resultado de la picadura de un insecto, pueden persistir durante 2 días.
ampollas
Este es el principal síntoma de la urticaria. Tales erupciones pueden tener diferentes tamaños y, a menudo, van acompañadas de una picazón intensa. Con esta violación, la temperatura corporal a menudo aumenta. En situaciones difíciles, existe el riesgo de hinchazón.
Con una forma alérgica de la enfermedad, las ampollas desaparecen en unos pocos días. No dejan descamación, pigmentación ni patrón vascular. Con el desarrollo de vasculitis urticaria, los síntomas están presentes durante varios días, después de lo cual aparecen manchas de la edad en la piel. Después de un cierto tiempo desaparecen.
grietas
Si las ampollas acuosas se rascan, pueden explotar. Como resultado, aparecen grietas dolorosas en estas áreas. Se acompañan de una sensación pronunciada de picor y son peligrosas en cuanto a infección.
úlceras
En casos avanzados, la urticaria puede provocar la aparición de úlceras exudativas en la piel de las manos. Este es un síntoma bastante grave que requiere atención médica calificada.
La aparición de úlceras aumenta la probabilidad de infección a través de la piel, lo que es un peligro para la salud.
Cómo se manifiesta la enfermedad en los niños.
En los niños, generalmente se observan formas agudas de la enfermedad. La urticaria rara vez aparece en bebés menores de seis meses. Muy a menudo, los niños sufren formas alérgicas de la enfermedad.
La enfermedad se acompaña de síntomas severos de exudación. Aparecen elementos de edema en la piel de los bebés, que se elevan fuertemente por encima de su superficie.
La patología provoca una picazón más pronunciada que en los adultos. Además, la enfermedad puede provocar un aumento de la temperatura corporal y dolor en las articulaciones.
Cómo hace un médico un diagnóstico
No existen estudios específicos que puedan diagnosticar con precisión la urticaria. Por lo tanto, el médico hace un diagnóstico sobre la base del examen y el interrogatorio.
Una persona con síntomas de urticaria definitivamente debe visitar a un alergólogo, inmunólogo, dermatólogo.
A veces, se utilizan pruebas cutáneas para ayudar a identificar posibles alérgenos y causas de la patología. Pruebas Clínicas realizar para descartar otras patologías.
De no poca importancia es la determinación de la gravedad de la patología, que se evalúa según la cantidad de erupciones. Si una persona tiene menos de 20 ampollas al día, se le diagnostica forma de luz enfermedad.
Con la aparición de 20-50 ampollas, hablamos de urticaria moderada. Si aparecen más de 50 ampollas o aparecen erupciones gigantes, hablan de una forma pronunciada de la enfermedad.
Métodos de tratamiento
El tratamiento de la urticaria en las manos debe comenzar con la identificación y eliminación del contacto con el alérgeno que provocó el desarrollo de la enfermedad. Esto es más fácil de hacer cuando se desarrolla una forma aguda.
Si una persona tiene urticaria crónica, debe realizar pruebas, en particular, orina y sangre. El médico también toma un historial médico. A veces se requiere una radiografía.
Como regla general, los primeros auxilios cuando aparecen los síntomas de la enfermedad son el nombramiento de antihistamínicos. Muy a menudo, los médicos recomiendan el uso de lociones que eliminen la sensación de picazón, ungüentos, cremas, compresas frías.
Si la urticaria aparece en el contexto de otra enfermedad, es muy importante tratar la patología subyacente.
Si el edema afecta la membrana mucosa y representa un peligro para la vida, los médicos recurren a medidas más serias: usan dosis impresionantes de hormonas y adrenalina.
La terapia para la urticaria aguda es rápida. Literalmente en 1-2 días puedes ver resultados tangibles. Se necesitan de 2 a 3 semanas para normalizar la condición en la forma crónica de la enfermedad.
Tradicional
Si la urticaria aguda está asociada con el uso de alimentos o medicamentos, se prescriben laxantes.
Igualmente importante es el uso de medicamentos hiposensibilizantes: cloruro o gluconato de calcio, antihistamínicos.
En casos difíciles, está indicado el uso de adrenalina y corticoides. Utilizado externamente para reducir el picor.
Si a una persona se le diagnostica urticaria crónica, la terapia consiste en detectar un factor etiológico.
Después de eso, se lleva a cabo una terapia específica, la lucha contra los focos de infección, la eliminación de la invasión helmíntica, el tratamiento de enfermedades del sistema digestivo.
En el futuro, una persona debe seguir una dieta estricta y abandonar por completo los estimulantes.
recetas populares
Antes de usar remedios caseros definitivamente debe consultar con su médico. Si la enfermedad es el resultado de un daño grave a los órganos internos, la automedicación puede agravar significativamente la situación.
Si el médico permite el uso de remedios caseros, puede usar lo siguiente:
- raíz de cálamo. Las materias primas secas deben triturarse hasta obtener un estado de polvo. Beber a la hora de acostarse media cucharadita con agua;
- jugo de apio fragante. Este producto se puede comprar en una farmacia o se puede hacer uno mismo. Beba media cucharadita tres veces al día;
- ortiga sorda. Para preparar la composición, verter 1 cucharada de la planta en 250 ml de agua hirviendo y dejar en infusión. Tome el remedio tres veces al día, dividiendo la infusión resultante en 3 veces;
- balneario. Para cocinar composición útil debe tomar una cantidad igual de celidonia, hierba de San Juan, manzanilla, sucesión, salvia y raíz de valeriana. Agregue agua y cocine por 10 minutos. Luego tome un baño tibio y vierta la decocción en él. El procedimiento debe llevarse a cabo diariamente durante 10 minutos durante 2-3 semanas.
Prevención
Para prevenir la aparición de urticaria en la piel de las manos, es necesario seguir las recomendaciones médicas:
- no aceptar medicamentos sin prescripción médica. Es especialmente peligroso usar aspirina y codeína por su cuenta. Para hacer frente al dolor, es mejor usar paracetamol;
- seguir la dieta prescrita por el médico. Esto generalmente se requiere cuando existe la amenaza de desarrollar urticaria alimentaria. Algunos tipos de enfermedades se agravan con el consumo de salicilatos en frutas o suplementos;
- dejar de beber alcohol;
- evitar el sobrecalentamiento;
- cuando la piel está dañada por el sol, debe enfriarse y lubricarse inmediatamente con una crema nutritiva.
Pronóstico
En muchos pacientes, la urticaria es crónica o recurrente. A forma aguda las enfermedades en aproximadamente la mitad de los casos dentro de un año después del inicio del desarrollo de la patología de la exacerbación están ausentes.
Con urticaria crónica en más del 20% de los pacientes, dura de 10 a 20 años.
Para reducir la sensación de picazón y ayudar al cuerpo a superar la enfermedad, debe seguir estas recomendaciones:
- beber mucha agua limpia;
- use ropa suelta;
- evite los baños calientes;
- aplicar compresas frías;
- observar la higiene personal;
- evitar situaciones estresantes;
- evitar la exposición al sol y el sobrecalentamiento.
La urticaria en las manos ocurre con bastante frecuencia. Esta enfermedad se acompaña de la aparición de ampollas y picor intenso. Estos síntomas deterioran significativamente la calidad de vida de una persona y le causan muchos inconvenientes.
Para prevenir el desarrollo de complicaciones graves, no debe automedicarse. Cuando aparecen los primeros signos, se recomienda consultar a un médico.
Alergiacentr.ru
 Las erupciones cutáneas son cambios que aparecen de forma inesperada y representan elementos de diferente origen y localización. En el caso de que ocurra una erupción, debe averiguar la causa de su aparición, por lo que debe visitar urgentemente a un dermatólogo.
Las erupciones cutáneas son cambios que aparecen de forma inesperada y representan elementos de diferente origen y localización. En el caso de que ocurra una erupción, debe averiguar la causa de su aparición, por lo que debe visitar urgentemente a un dermatólogo.
Puede aparecer una erupción en las manos como resultado de una reacción de la piel a la exposición a irritantes locales. Además, puede ser una consecuencia enfermedad común organismo causado por una infección. En particular, el eczema se manifiesta en forma de localización de la erupción en las manos, y las erupciones son múltiples y tienden a fusionarse.
Puede haber una infección en las manos llamada rumbicosis. La causa de una erupción con picazón en las manos puede ser un eritema exudativo, que se manifiesta de muchas formas y se divide en dos tipos principales: idiopático y sintomático.
La aparición de una erupción en las manos en forma de burbujas se produce como consecuencia de la exposición a virus que se multiplican rápidamente e infectan las células sanas. Muy a menudo, tal erupción aparece por primera vez durante la primera infancia.
Dermatosis en las manos
La dermatosis puede aparecer a casi cualquier edad y existen multitud de motivos para su aparición. Puede ser causado tanto por factores externos como factores internos. Se trata de forma específica, en vista de que en todo caso se requiere detener la patología de las lesiones cutáneas.
Una de las principales razones provocando la aparición dermatosis, es herencia. Después de varias generaciones, se puede transmitir una tendencia a manifestar reacciones alérgicas en la piel a estímulos externos. La dermatosis también puede ocurrir como resultado de fallas en el funcionamiento de los sistemas internos del cuerpo. Los cambios en el tegumento interno pueden ser causados por problemas en los sistemas endocrino, inmunológico y sistemas nerviosos. Además, el desarrollo de dermatosis puede verse facilitado por la intensa actividad de irritantes de naturaleza infecciosa. Su aparición puede ser desencadenada por bacterias, virus e infecciones fúngicas.
La naturaleza de la dermatosis es muy diversa, no asociada con el impacto de la infección en el cuerpo. Puede ocurrir bajo la influencia de los siguientes estímulos:
- químico - conservantes, ácidos, metales, solventes;
- biológico - polen de plantas e insectos, pelo de animales, venenos;
- físico - cambios de temperatura;
- mecánico - fricción, choque, estrés, presión.
Muy fácilmente, estos factores provocan la aparición de dermatosis en personas muy sensibles.
Infección por hongos: la causa de una erupción en las manos.
Algunos tipos de hongos son agentes causantes de enfermedades de la piel. Cuando se exponen a una infección por hongos, ciertos tipos de hongos dañan los tejidos del cuerpo. Las infecciones pueden ser superficiales o localizadas. Muy a menudo, su aparición y desarrollo se produce en el contexto de condiciones asociadas con una deficiencia de inmunidad.
La urgencia del problema de las infecciones fúngicas se debe a la capacidad de la mayoría de los hongos para formar esporas. Debido a esta circunstancia, son capaces de sobrevivir en condiciones adversas durante mucho tiempo, mantener la viabilidad y la capacidad de infectar a un organismo susceptible. Cuando un cuerpo humano está infectado y su sistema inmunológico está activo, los hongos no pueden manifestarse durante bastante tiempo, estando en estado latente. Tan pronto como hay un debilitamiento del sistema inmunológico del cuerpo, la infección se activa.
Las infecciones fúngicas se dividen en las siguientes formas según el tipo de su patógeno:
- infecciones fúngicas por Candida (causadas por un hongo del género Candida);
- infecciones tales como tricofitosis (infecciones fúngicas de las uñas, piel, membranas mucosas);
- infecciones fúngicas como el criptococo (se produce una infección fúngica de los pulmones y los órganos internos);
- infecciones fúngicas como la aspergilosis (enfermedades pulmonares causadas por una infección que ocurre en el contexto de una disminución general de la inmunidad del cuerpo).
Sarna - una erupción en las manos
La sarna es una enfermedad de la piel causada por el ácaro de la sarna. La enfermedad es contagiosa y puede transmitirse por contacto directo entre personas a través de apretones de manos, a través de ropa de cama, ropa, usando los mismos artículos. Durante mucho tiempo hubo una opinión de que la sarna puede transmitirse como resultado del contacto con animales, pero en la práctica este punto de vista no se ha confirmado. La sarna se acompaña de picor en la piel, rascado y sarna. La picazón de la sarna es el síntoma principal de la enfermedad, que se manifiesta principalmente por la noche. Además, con la sarna, aparece una erupción en la piel. La mayoría de las veces ocurre en las palmas de las manos y las piernas, con menos frecuencia en todo el cuerpo. Esto se debe al hecho de que, por regla general, las personas se infectan con sarna al tocar y darse la mano.
La sarna afecta tanto a adultos como a niños. Su agente causal es el ácaro de la sarna. Es pequeño y casi invisible a simple vista.
Picaduras de insectos
Las picaduras de insectos son bastante desagradables y, a menudo, muy peligrosas. Esto se debe a los siguientes factores:
- en caso de intolerancia individual de una persona a los efectos de los venenos en su cuerpo, puede ocurrir una reacción alérgica y un shock anafiláctico;
- con múltiples picaduras de insectos, una gran cantidad de toxinas ingresan al torrente sanguíneo, lo que puede causar un envenenamiento general del cuerpo e incluso causar la muerte;
- si la mordedura cae en el área de la lengua, es posible que se hinche la laringe, lo que resulta en asfixia y posterior muerte.
Tipos de erupciones en las manos.
Seguramente con una erupción en las manos al menos una vez en su vida se enfrentó a alguna persona. Por ejemplo, todos pueden recordar situaciones en las que, al regresar a casa después de pasar frío, encontró una erupción roja en las manos, llamada popularmente pollitos. En el lenguaje de la medicina, este fenómeno se denomina dermatitis. Además, una erupción en las manos puede aparecer por muchas otras razones.
Sarpullido rojo en las manos
Si aparece una erupción roja en las manos, se puede suponer que esto sucedió debido a alergias, infecciones o enfermedad crónica piel. Es urgente buscar ayuda de un dermatólogo para determinar la causa estado dado y prescribir el tratamiento adecuado.
Cuando dermatitis de contacto es importante comprender a tiempo qué causó exactamente su aparición y eliminar la causa. En la etapa inicial de la enfermedad, bastará con lavar la piel y tratarla con un antiséptico. Después de esto, se debe aplicar una pomada que contenga hormonas corticosteroides. En caso de que aparezcan burbujas, no se debe usar la pomada, es necesario usar lociones que se venden en farmacias. Si comienza la picazón, se puede aplicar hielo. Definitivamente debe usar antihistamínicos, si aparece una erupción roja en la piel de las manos, debe usar Suprastin. Eficaz para alergias severas. aplicación intramuscular fármacos hormonales.
Pequeña erupción en las manos
Una pequeña erupción en las manos puede indicar una enfermedad fúngica: rubrofitosis. A menudo, su agente causal reside en las manos, sin causar ninguna enfermedad. Sin embargo, tan pronto como se produce una disminución de la inmunidad, supera la barrera erigida por la piel y se introduce en sus capas superficiales. El desarrollo de rubrofitia ocurre como resultado del tratamiento con antibióticos y otras drogas que reducen la inmunidad. Es posible infectarse con él como resultado del contacto directo con el portador de la enfermedad o tocando sus objetos. La enfermedad puede desarrollarse a partir de la piel seca de las manos y la presencia de abrasiones y microfisuras en ella.
De la infección por rubrofitosis, la piel de las manos se seca en el área de los pliegues entre los dedos, se observa su enrojecimiento, se despega y se cubre. pequeña erupción. El proceso se traslada al dorso de la mano, pero su curso puede no ser tan agresivo debido a que las manos se lavan constantemente. También es posible involucrar las uñas en este proceso, mientras que las placas ungueales libres o laterales se ven afectadas. Como resultado, se espesan o adelgazan. Esto hace que las uñas se vuelvan quebradizas y se rompan. Si la inmunidad se reduce significativamente, una erupción puede extenderse por todo el cuerpo.

La erupción en las manos pica, qué hacer.
Si hay síntomas alarmantes de una erupción en las manos, acompañada de sarna, debe buscar inmediatamente el consejo de un especialista. Las enfermedades de la piel se pueden curar, pero no debe correr riesgos y poner a otros en riesgo de infectar a otros. Por sí sola, la enfermedad no desaparecerá y puede empeorar. forma crónica, que será mucho más difícil de curar.




