Nihestus õla kui ravida
Statistika kohaselt ei saa suur hulk õlaliigese nihestuse all kannatavaid patsiente täielikku arstiabi. See on tingitud asjaolust, et inimene pärast vigastust, tundes valu õlas, viitab sellele ekslikult tavalisele verevalumile. Selle tulemusena aja jooksul valu kaob, kuid motoorseid funktsioone ei taastata täielikult.
- Sisu:
- Harilik õla nihestus
- Õla subluksatsioon
- Kuidas oma õlg lähtestada
Sel põhjusel on vaja hästi mõista mitte ainult seda, kuidas ravida nihestatud õlaliigeset, vaid ka seda tüüpi vigastusi diagnoosida.
Harilik õla nihestus
Selle patoloogiaga täheldatakse kõhre struktuuri hävimist, mis provotseerib nihestust liigese väikseima koormuse korral. Reeglina tekib krooniline vigastus teraapia hilinemise, krooniliste vigastuste või kaasuvate haiguste tõttu. Õla esmane nihestus tuletab end meelde pideva nihkumisohuga.
 Liigeskapsli pidev vigastus toob kaasa kõhrekoe deformatsiooni ja reeglina võimetuse püsida õiges asendis. Algstaadiumis toimub õla harjumuspärase nihestuse ravi ilma operatsioonita, kuid selle arenedes muutub operatsioon vajalikuks liigese normaalse funktsiooni taastamiseks.
Liigeskapsli pidev vigastus toob kaasa kõhrekoe deformatsiooni ja reeglina võimetuse püsida õiges asendis. Algstaadiumis toimub õla harjumuspärase nihestuse ravi ilma operatsioonita, kuid selle arenedes muutub operatsioon vajalikuks liigese normaalse funktsiooni taastamiseks. Meditsiinipraktika kohaselt täheldatakse 16% juhtudest uuesti dislokatsiooni. Vigastuste sagedus on umbes 6 kuud. Intensiivsus suureneb kogu aeg ja dislokatsioonide vaheline aeg väheneb.
Kirurgi poole pöördumine vigastuse tõttu rohkem kui 2 korda 1 aasta jooksul on absoluutne näidustus kirurgiliseks operatsiooniks. Ilma operatsioonita ravi on suunatud lihaskorseti tugevdamisele ja õlakesta täieliku liikuvuse taastamisele.
Õla subluksatsioon
Vigastuse raskusaste on sel juhul oluliselt väiksem kui traumaatilise või harjumuspärase nihestuse korral. Sel põhjusel ei omista patsient sageli selliseid õla vigastusi. Pole üllatav, et krooniline subluksatsioon registreeritakse peaaegu kolmandikul patsientidest, kes otsivad abi õlaliigese ebamugavuse tõttu, mitu kuud pärast vigastust ennast.
Õla nihestuse põhjused ja sümptomid
Õlaliigese nihestuse ravi on vajalik patsientidel, kellel kukkumise või tõuke ajal terava suunatud löögi tagajärjel, samuti patoloogiliste muutuste tõttu on liigesluude anatoomiliselt õige asetus häiritud. Luu pea väljub liigesekotist samaaegse kapsli hävimise ja pehmete kudede kahjustusega.
 Vigastuste etioloogia võimaldab jagada kõik nihestused kahte rühma:
Vigastuste etioloogia võimaldab jagada kõik nihestused kahte rühma:
- Harilik või krooniline – patoloogia põhjuseid võib olla palju: sünnitrauma, düsplaasia, kirjaoskamatu abi esmase nihestuse korral, kaasuvad haigused ja ainevahetushäired.
- Traumaatiline - algab ainult löökide, tõugete ja suure füüsilise jõuga kokkupuute tõttu. Ravi pärast õla vähenemist vigastuse tagajärjel nõuab pikka aega. 20% juhtudest muutub see krooniliseks.
Õlaliigese nihestuse välised tunnused on:
- Valu sündroom. Valu intensiivsus on sageli nii tugev, et patsient võib teadvuse kaotada. Sageli on silmades tumenemine, oksendamine.
- Liikumispiirangud. Õlavarreluu pea asend nihestuse ajal ei võimalda isegi lihtsaid liigutusi. Vigastusega kaasnev kudede rebend põhjustab hemorraagiat ja turset.
- jäseme asend. Inimene surub oma kätt intuitiivselt kehale, püüdes liigest immobiliseerida. Jäse jäetakse välja. Pärast dislokatsiooni käsi ei tõuse üles.
Mida teha nihestatud õlaga
Õla isereguleerimine on keelatud. See võib põhjustada sidemete ja kudede tõsiseid kahjustusi. Seetõttu võtab õlaliigese taastusravi pärast dislokatsiooni kauem aega. Kannatanule tuleb osutada esmaabi ja viia see kirurgia- või traumaosakonda.
 Kuna tüsistused pärast dislokatsiooni on üsna tavalised, on soovitatav järgida järgmisi reegleid:
Kuna tüsistused pärast dislokatsiooni on üsna tavalised, on soovitatav järgida järgmisi reegleid:
- Esmaabi nihestatud õlale. Rakendatakse fikseeriv side. Kannatanule võib anda anesteetikumi ja määrida vigastuskohale jääd.
- transpordi immobiliseerimine. Taasvigastuse tõenäosuse vähendamiseks rakendatakse fikseerivat sidet, mis muudab käe täielikult liikumatuks.
Õlaliigese nihestuse korral on vajalik isik viivitamatult toimetada meditsiiniasutusse. Arstid viivad läbi täieliku läbivaatuse, määravad kindlaks vigastuse tüübi ja vajadusel teevad täiendavaid protseduure.
Kuidas oma õlg lähtestada
Praeguseks on kasutatud kahte peamist vähendamise meetodit. Enne protseduuri alustamist manustatakse inimesele intramuskulaarselt promedooli, liiges anesteseeritakse novokaiini lahusega. See meede võimaldab teil lihaskoe lõdvestada ja manipuleerida kõige valutumal ja tõhusamal viisil.
- Nihestatud õla vähendamine Kocheri järgi on üks raskemaid võtteid. See on täis tagajärgi ja raske taastumisperiood pärast protseduuri. Kocheri meetodit kasutatakse siis, kui teised meetodid on ebaõnnestunud.
- Õla nihestuse vähendamine Janelidze järgi on kõige tõhusam ja lihtsam tehnika. Võimaldab saavutada soovitud efekti 80-90% juhtudest. Vajalik on õla keha piisav anesteesia ja vastavalt lihaste õige lõdvestus. Ainult sel juhul on Janelidze meetod edukas.
Pärast protseduuri tehakse teine röntgenuuring. Tulemuste põhjal kantakse õlaliigesele side, mis võimaldab hoida õlga õiges anatoomilises asendis terve taastusravi perioodi.
Taastumise kestus olenevalt kahjustuse raskusastmest on 2-3 kuud. Õlaliigese fikseerimine jäetakse 7-14 päevaks.
Õla rekonstrueerimine pärast dislokatsiooni
Kudede paranemisel määratakse patsiendile harjutused õla tugevdamiseks. Esialgu sisaldavad tunnid väikese amplituudiga liigutusi. Treeningteraapia taastamise käigus muutuvad harjutused raskemaks, koormus lisandub ja suureneb järk-järgult.
 Võimlemise ülesanne on järgmine:
Võimlemise ülesanne on järgmine:
- Tugevdage lihaskorsetti ja vältige liigese uuesti kotist väljakukkumist.
- Taastage täielik funktsionaalsus.
- Tagastada kaotatud majapidamisfunktsioonid.
Iga patsiendi jaoks töötatakse välja harjutused õlaliigese arendamiseks ja taastumiseks pärast dislokatsiooni, võttes arvesse tema iseärasusi. Arvesse võetakse vanust, tervist, kaasuvaid haigusi. Ravivõimlemine aitab toime tulla kontraktuuriga ja täielikult taastada liigese kaotatud tervise.
Traditsioonilise meditsiini meetodid õlaliigese dislokatsiooniks on suunatud korduva vigastuse ärahoidmisele. Enamikul juhtudel on võimalik saavutada stabiilne remissioon.
ponchikov.net
Õlaliigese anatoomia: miks tekib nihestus?
Õlaliigese tunnuseks peetakse kõigist inimese luude liigestest kõige täiuslikumat liikumisulatust kõigil võimalikel tasapindadel, mis tuleneb:
- abaluu liigeseõõne suhteliselt tasane ja lai pind, mida piirab ainult spetsiaalne väljaulatuv kõhr (liigesehuul) piki selle servi;
- õlavarreluu pea selge ümar kuju;
- liigesekapsli elastsus, piirates hermeetiliselt liigeseõõnde ümbritsevatest kudedest.
See teeb võimalikuks:
- teostada vuugis pöörlemist erinevates telgedes ja mahtudes;
- õlavarreluu liitmine ja röövimine keha suhtes;
- teostada paindumist ja pikendamist.
 Selliste liigutuste tegemise võime tagakülg oli aga õlaliigese suur ebastabiilsus, mis teatud tingimustel viib luude sidepindade eraldumiseni, millele järgneb nihestus.
Selliste liigutuste tegemise võime tagakülg oli aga õlaliigese suur ebastabiilsus, mis teatud tingimustel viib luude sidepindade eraldumiseni, millele järgneb nihestus.
Randluu (ei kuulu otseselt õlaliigesesse, kuid asub ülalt liigesekapsli vahetus läheduses), samuti õlaliigese eest, ülevalt ja tagant kattev sideme- ja lihasaparaat vähendavad järsult ebastabiilsust ja teenivad võimsa kaitsena nihestuse eest väiksemate ja tavaliste koormuste või liigutuste korral.
Õlaliigese nihestuse põhjused
- Piirideväline liikumine pöörlevat tüüpi liigendis (ümber telje)
Enamasti tekivad need väliste jõudude mõjul, näiteks siis, kui rasket eset hoitakse käest või kui kätt väänatakse, mida teostab välisjõud.

Kõige sagedamini tekib väljasirutatud käele kukkumisel või otsese löögiga otse õlaliigesesse.
- Rutiinne, korduv, korduv pika aja jooksul päevast päeva liigese piires, millega kaasneb kapsli venitamine.
Neid leidub mõnel elukutsel, mis nõuavad märkimisväärset füüsilist pingutust õlavöötmes. Lisaks on see levinud spordivigastus viskeliigutusi kasutavatel sportlastel, ujujatel ja tennisistidel.
- Liigese kaasasündinud anatoomilised tunnused, mis tagavad liigse liikuvuse
- Abaluu glenoidi õõnsuse muutused lamedama pinna kujul ilma perifeeria piiranguteta liigesehuule kujul (abaluu düsplaasia).
- Abaluu glenoidse lohu alumise kolmandiku alaareng (hüpoplaasia) koos õlaliigese kapsli alaarenguga (ebaküpsusega).
- Abaluu asend on muutunud tagasi või ettepoole kaldumise kujul.
- Pöörleva manseti lihase alaareng ja nõrkus.
- Tugev valu liigeses kohe pärast traumaatilist mõju
See on tingitud:
- kõõluste kapsli kahjustus kogu õlavarreluu pea läbimõõdu ulatuses;
- liigest ümbritsevate sidemete rebend;
- lihasaparaadi kahjustus;
- veresoonte pigistamine või rebend;
- suurte närvide ja selle tundlike otste rikkumine.
Kui nihestus esineb esmakordselt, on valu nii intensiivne, et kannatanu võib iivelduse ja oksendamisega minestada, samuti võib ta kaotada teadvuse.
Valusündroomi raskuse ilminguna võivad hemodünaamilised parameetrid muutuda (vererõhu langus või tõus, pulsi iseloomu muutused).
Korduvate (tavaliste) nihestuste korral, mis reeglina ilmnevad esimese ebapiisava ravi tõttu, on valusündroom juba vähem väljendunud, kui mitte täielikult puududa.
- Liikumise piiramine liigeses
 Kõige sagedamini täheldatakse siis, kui õlavarreluu pea langeb abaluu liigespinna alla (alumine nihestus).
Kõige sagedamini täheldatakse siis, kui õlavarreluu pea langeb abaluu liigespinna alla (alumine nihestus).
Samal ajal ei saa patsient vetruvate liigutuste ja terava valu tõttu kõrvale pandud kätt alla lasta. Teine, terve käsi, toetab seda määratud asendis.
Tagumise ja eesmise dislokatsiooni korral esinevad liikumispiirangud teistel tasapindadel ja erinevates variatsioonides.
- Õlaliigese välimuse muutmine
Õla ümar kuju on kadunud, selle asemele ilmub väike lohk, mille kohal on abaluu korakoidse protsessi eend. Õlavarreluu pea määratakse selle jaoks ebatüüpilises kohas, näiteks kaenlaaluses.
Liigest ümbritsevad pehmed koed muutuvad turseks, nende hemorraagiline immutamine on võimalik (tekivad verevalumid).
Juhtudel, kui õlavarreluu pea riivab suure närvi tüve, tekivad mõned häired ülemise jäseme tundlikkus.
- Paresteesia ("roomamise" aistingud).
- Tugev valu piki kogu närvi õlast käeni.
- Käe täielik tundlikkuse puudumine erinevatele stiimulitele.
Need sümptomid võimaldavad suure kindlusega diagnoosida õla nihestust.
Siiski tuleb meeles pidada, et dislokatsioonidega võivad sageli kaasneda luumurrud. Ja kui õlavarreluu murru on lihtne tuvastada nende fragmentide omamoodi “lihvimisega”, mille üle ohver kaebab, siis ei saa abaluu kahjustusi (kõige tavalisem) tuvastada ilma täiendavate uurimismeetoditeta.
Seetõttu on enne arstiabi osutamist (eriti juhtudel, kui nihestus toimus esimest korda) vaja diagnoosi kiirituskinnitust.
- Enamikul juhtudel piisab banaalsest röntgenuuringust.
- Kui kahtlustatakse suurte veresoonte ja närvide kahjustusi, kasutatakse CT-d ja MRI-d.
Esmaabi nihestuse korral
Haiglaravile eelneval etapil on oluline anda kannatanule nõuetekohane esmaabi. See võimaldab tal kergemini taluda transporti ja kaitsta teda liigese ja ümbritsevate kudede võimalike lisakahjustuste eest.
- Te ei tohiks jõuga muuta jäseme sundasendit.
- Kui nihestus lubab, siis pärast puuvillase marli rulli kaenlasse sisestamist, jäse fikseeritakse keha külge sidemega. Seda tehakse liigese immobiliseerimiseks.
 Sel eesmärgil võite kasutada pikkade treppidega metallrehve. Neil on oma kontuuri individuaalse modelleerimise võimalus. Sel juhul luuakse kontuur kahjustatud jäseme küünarnuki ja õlaliigese pooleldi painutatud painde ümbersuunamisel koos vastassuunalise õlaliigesega.
Sel eesmärgil võite kasutada pikkade treppidega metallrehve. Neil on oma kontuuri individuaalse modelleerimise võimalus. Sel juhul luuakse kontuur kahjustatud jäseme küünarnuki ja õlaliigese pooleldi painutatud painde ümbersuunamisel koos vastassuunalise õlaliigesega.
Sel viisil muudetud rehv kantakse vigastatu kehale ja kinnitatakse sidemetega.
- Improviseeritud vahendite abil (side, sall, ülerõivad) nihestatud käe käsi ja küünarvars on rippunud vastassuunalise õlavöötme küljes.
- Võimalusel, kui puuduvad muud vigastused (teadvusekaotusega pea või rindkere ja kõhuõõne kahjustus), tuleb kannatanule anda valuvaigistid tableti kujul või süstimise teel.
- Kui teil on juurdepääs külmale, saate seda teha pane liigesele jää olles eelnevalt jäätükke rätiku või riidetükiga (sall, T-särk vms) mässinud, et mitte põhjustada lokaalseid külmumist.
See aitab leevendada turset, peatada sisemise verejooksu ja oluliselt vähendada valu. Selleks võite kasutada ka külmkapist plastpudelites jahutatud vett.
Vaata ka: Emakakaela osteokondroosi sümptomid
Kuidas ravida?
Otsuse ravimeetodi kohta teeb spetsialist traumatoloog, kelle juurde on vaja kannatanu toimetada.
Õla nihestuse ravi hõlmab mitmeid samme.
1 . Dislokatsiooni vähendamine
See viiakse läbi nii konservatiivselt kui ka kirurgilise sekkumise abil.
Konservatiivne ravi seisneb nihestuse käsitsi vähendamises.

Operatsiooni ajal toimub liigese fikseerimine füsioloogilises asendis instrumentaalselt (kasutades spetsiaalseid nõelu).
Kirurgilise ravi näidustused on järgmised:
- korduvad uuesti dislokatsioonid;
- keerulised nihestused, millega kaasnevad õlavarreluu ja abaluu peamurrud;
- kroonilised nihestused (kui 2-3 nädala jooksul pärast vigastust ei toimunud manuaalset ravi).
2. Immobiliseerimine
See viiakse läbi pärast nihestuse vähendamist liigese täiendava fikseerimisega spetsiaalsete sidemete või kipssidemetega.
Keskmine immobiliseerimise kestus on 3-6 nädalat.
3. Narkootikumide ravi
See seisneb põletikuvastaste ja valuvaigistite (otrofeen, ibuprofeen, pentalgiin jne), samuti kohalike vereringet parandavate ja turset leevendavate ravimite võtmises.
Ravimid on piiratud kolme kuni nelja päevaga pärast nihestuse vähendamist.
4. Kahjustatud õlaliigese taastamine (rehabilitatsioon) ja tervise säilitamine
See viiakse läbi füsioteraapia, füsioteraapia ja massaaži meetoditega kombineeritult, võttes arvesse vigastuse individuaalseid omadusi.
Taastusravi algab juba immobilisatsiooni esimestel päevadel vigastatud käe lihaste aktiveerimisega, et need säilitaksid oma funktsionaalsuse kuni sideme eemaldamiseni.
- Esimesed harjutused on ette nähtud käe sõrmedele ja randmeliigesele.
- Järgmine samm on mõju liigesele endale, liigesekotile ja seda katvatele lihastele. Nende toimingute eesmärk on lõdvestada lihaseid, mis olid esmakordselt pärast sideme eemaldamist spasmilised, ning parandada liigese liikuvust õrna koormuse ja spetsiaalse programmi järgi massaaži abil.
Harjutustes kasutatakse lisaobjekte - pall, kepp, hantlid. See periood kestab kuni kolm kuud alates vigastuse hetkest.
Liigese täielik taastamine eelmiste koormuste saamise võimalusega on täiesti teostatav kuus kuud pärast nihestuse vähendamist.
 Iseseisev (või kõrvaliste isikute abiga) õlaliigese nihestuse vähendamine on võimalik vaid juhtudel, kui selline nihestus on patsiendil varem esinenud korduvalt ning spetsialistide abi otsimine on hetkel võimatu.
Iseseisev (või kõrvaliste isikute abiga) õlaliigese nihestuse vähendamine on võimalik vaid juhtudel, kui selline nihestus on patsiendil varem esinenud korduvalt ning spetsialistide abi otsimine on hetkel võimatu.
Enamasti tekivad sellised (harjumuspärased) nihestused juba liigese väikese koormuse korral. Nende sagedus, mis ilmneb kuus kuud pärast eelmise vähendamist, suureneb kümneni aastas, ulatudes mõnes olukorras (pesemine, kriimustamine) kuni mitu korda päevas.
See tingimus nõuab defekti kohustuslikku kirurgilist korrigeerimist, et vältida dislokatsioone tulevikus.
Enesevähendamine on teostatav mitmel viisil ja iga patsient valib ise oma
- Vigastatud käe randmest põlvede vahel hoides kallutab ta torso tahapoole.
- Terve käsi tõmbab nihestatud kätt.
- Pöörab ja röövib iseseisvalt kätt vajalikus (õlavarreluu nihestatud pea asukohas vastassuunas) suunas.
Välise abiga on teatud protseduuri järgimisel võimalik nihestus korrigeerida (Hypocratese meetod).
- Patsient lamab selili, eelistatavalt künkal (pink, laud).
- Hooldaja tõuseb vigastuse küljelt üles ja haarab oma kätega tugevalt kannatanu käest, tõmmates vigastatud jäsemest.
- Samal ajal sätib ta jala kanna patsiendi kaenlasse ja surub allapoole nihkunud õlavarreluu pead.
Sellest piisab vähendamiseks, mida iseloomustab "klõpsu" tunne.
Liigutused peaksid olema sujuvad ja mitte mingil juhul ei tohi lubada ootamatuid tõmblusi, mis ainult süvendavad nihestust.
Treeningteraapia või terapeutilised harjutused
Immobiliseerimise perioodil sisaldab harjutuste komplekt:
- passiivsed (terve käe abiga) ja aktiivsed sõrmeliigutused koos järgneva koormuse ülekandmisega randmeliigesele4
- järjestikused, üksteise järel käte lihaste pinged esimestel päevadel pärast vigastust, millele lisandub pinge küünarvarre lihastes esimese nädala lõpus pärast vigastust ja õla lihastes järgmise kahe kuni kolme nädala jooksul.
Üleminek nihestatud käe või lihasrühma järgmise liigese koormusele ei tühista üldse varem alustatud harjutuste komplekti, vaid ainult täiendab neid.
Immobilisatsioonijärgsel perioodil, pärast kipsi eemaldamist, on teatud harjutused kaasatud liigese taastusravisse.

- Jäseme kerged õõtsuvad liigutused edasi-tagasi.
- Küünarnukist küljele painutatud käe röövimine.
- Tõstmine esmalt terve abiga ja seejärel ilma selleta, vigastatud käsi ettepoole.
- Sirutatud käe sõrmeotstega doseeritud surve horisontaalsele (laud) ja külgpinnale (seinale).
- Pööramine vabalt rippuva käe peopesaga.
- Mõlema abaluude kokkutoomine ja aretamine.
- Käe tõstmine üles (või käe selja taha panemine).
Füsioteraapia harjutuste üldpõhimõtted õla nihestuse korral
- Harjutuste paaris ja samaaegne sooritamine terve käega.
- Harjutuste ja nende lähenemisviiside tempo ja arvu järkjärguline suurendamine.
- Visuaalse kontrolli olemasolu liigese ja liigutuste üle suure peegli abil.
- Pärast 4 nädalat pärast vigastust on vaja klassidesse lisada täiendavaid spordivahendeid: võimlemiskepp, nuit, pall, hantlid, ekspander.
Lisaks füüsilistele harjutustele harjutatakse igal etapil eneseteenindusoskusi.
Kui patsient paraneb, tuleks patsient kaasata kodutöödesse.
Taastusravi olulisteks komponentideks peetakse ka massaaži ja füsioterapeutilisi protseduure (hüdroteraapia, UHF, magnetoteraapia). Need on ette nähtud esimestel päevadel pärast konservatiivset või kirurgilist ravi. Nende eesmärk on leevendada valu ja parandada verevarustust nihestuse piirkonnas.
Mõjutatud jäseme masseerimise põhiprintsiibid

Õlaliigese harjumuspärase nihestuse ja selle kirurgilise ravi tunnused
Eelmise vale käsitsi kahanemise või liigesepindade halvenemise tõttu tekkiva õlaliigese harjumuspärase nihestuse peamiseks tunnuseks on selle ebastabiilsuse suurenemine pärast iga õlavarreluu pea korduva prolapsi episoodi.
Juhtudel, kui nihestus on juba korduvalt toimunud, saab selle vigastuste ahela peatada ainult kirurgiline sekkumine. Füüsilised harjutused, mida patsient hakkab pärast korduvaid nihestusi liigese tugevdamiseks tegema, ei suurenda enam operatsiooni stabiilsust ja, vastupidi, võivad põhjustada järgnevaid nihestusi koos liigese edasise hävimisega.
Kirurgilisi võimalusi on palju. Endoskoopiliste minimaalselt invasiivsete tehnoloogiate laialdase kasutuselevõtuga praktikas on aga muutunud kõige levinum manipuleerimine. Panga operatsioon.
- Optiliste (artroskoopiliste) instrumentide kontrolli all sisestatakse kirurgilised instrumendid läbi liigeseseina augustatud aukude.
- Selle abiga loovad plastilised meetodid piki abaluu liigesepinna perifeeriat uue liigesehuule, mis asendab pärast arvukaid vigastusi või täielikult puuduvat huule.
- Huulte rekonstrueerimiseks kasutatakse spetsiaalseid sissekeeratavaid väikseid nõelu (fiksaatoreid), mis võivad olla metallist, igaveseks allesjäänud või aja jooksul lahustuvast materjalist.
 Igat tüüpi fiksaatorite kasutamiseks on näidustused ja nende valiku teeb traumakirurg.
Igat tüüpi fiksaatorite kasutamiseks on näidustused ja nende valiku teeb traumakirurg.
Lisaks artroskoopi kasutamisele toiminguid saab teha avatud viisil kui liigesekott avatakse ja kõik manipulatsioonid viiakse läbi arsti otsese visuaalse kontrolli all.
Mõlemat tüüpi liigeseoperatsioonide viimane etapp on toimingud seda katvate kõõluste ja lihaste otseseks tugevdamiseks.
Kirurgilise ravi positiivsed tulemused koos uuesti dislokatsioonide puudumisega pärast seda on võimalik saavutada 85-92% juhtudest.
Elu pärast operatsiooni: taastusravi ja taastumine
Vastavalt õla harjumuspärase nihestuse kirurgilise korrigeerimise järgsele taastusravi meetoditele ja tingimustele langeb patsiendi ravi pärast operatsiooni täielikult kokku ülalkirjeldatud perioodidega pärast õla käsitsi vähendamist.
Eripäraks on ehk vaid operatsioonijärgsete õmbluste ja liigesesisese drenaaži erihooldus, mille võib pärast operatsiooni mõneks ajaks jätta täiendavaks kontrolliks ja reparatiivseid protsesse kiirendavate ravimite manustamiseks.
Õmblused eemaldatakse 7-9 päeva pärast operatsiooni.
Vaata ka: Skolioosi tüübid ja astmed meditsiinilises klassifikatsioonis
www.operabelno.ru
Parema või vasaku käe õla dislokatsiooni määratlus ja üldised omadused
Mõisteid "õla nihestus" või "õla nihestus" kasutatakse sageli ka õla dislokatsiooni tähistamiseks. Kõik kolm mõistet on sünonüümid ja viitavad samale õlaliigese patoloogilisele seisundile.
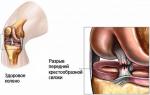
Õla dislokatsiooni all mõistetakse seisundit, mille puhul esineb õlavarreluu pea ja abaluu glenoidse õõnsuse pindade lahknemine, mis on tavaliselt üksteisele üsna lähedal. Kui tavaliselt on õlavarreluu pea pindade ja abaluu glenoidi õõnsuse vahel vaid väike vahe, mis tagab liigeses vaba liikumise, siis nihestamisega muutub see väike vahe palju suuremaks. Selle tulemusena väheneb oluliselt liigese liikumisulatus, kuna liigendpindade vale asend ei võimalda neid teostada. Tõepoolest, liigeses on kõik pinnad kuju ja suurusega hoolikalt üksteisega kohandatud ja kui nende suhteline asend muutub vähegi, lakkab liigeseliiges normaalselt funktsioneerima.
Selline dislokatsiooni määratlus on klassikaline ja peegeldab täielikult liigese patoloogilise seisundi üldist olemust. Kuid selleks, et saada hea ja selge ettekujutus sellest, mis on õlaliigese nihestus, on vaja teada selle anatoomilist struktuuri.
Niisiis, õlaliigese moodustavad kaks pinda - õlavarreluu pea ja abaluu glenoidne õõnsus. Õlavarreluu pea on selle ühes otsas kerakujuline moodustis ja abaluu õõnsus on ümar sälk. Pealegi vastab abaluu sälgu suurus ja kuju õlavarreluu pea omale. Oma kuju ja suuruse tõttu sobib õlavarreluu pea ideaalselt abaluu glenoidsesse õõnsusse, nagu pall laagrisse (vt joonis 1) ja suudab seetõttu teha mitmesuguseid liigutusi.

1. pilt- Õlaliigese struktuur.
Liikumise võimaldamiseks ei ole õlavarreluu pea ja abaluu liigespind tihedalt seotud, nende vahel on kitsas vahe, mis on täidetud spetsiaalse vedelikuga, mis toimib omamoodi füsioloogilise määrdeainena. Liigend on tugevdatud sidemete ja kõõlustega, mis hoiavad pea ja süvendi liigendpindu vajalikus asendis.
Kui aga õlavarreluu pea ja abaluu glenoidne õõnsus mingil põhjusel eri suundades lahknevad ja nendevaheline vahe suureneb, kaotab liiges võime normaalselt liikuda. Just seda seisundit nimetatakse dislokatsiooniks (vt joonis 2).

Joonis 2- õlaliigese nihestus (parempoolne pilt näitab liigese normaalset struktuuri ja vasakul - selle nihestus).
Kuna vasak ja parem õlaliigesed on paigutatud täpselt samamoodi, tekivad ka nendes nihestused samal viisil. Veelgi enam, parema ja vasaku õlaliigese nihestused ei erine üksteisest ega oma mingeid tunnuseid, seega käsitleme neid koos.
Õla nihestused tekivad täiskasvanutel pooltel fikseeritud nihestustest, mis on tingitud liigese struktuursetest iseärasustest ja suurest liikumisulatusest selles.
Õla nihestus - foto
See foto näitab nihestatud parema õla välimust.

Erinevat tüüpi õla dislokatsioonide klassifikatsioon ja lühikirjeldus
Sõltuvalt tüsistuste põhjustest, olemusest ja olemasolust liigitatakse kogu õlaliigese nihestuste komplekt järgmistesse sortidesse:
1.
õla kaasasündinud nihestused;
2.
Omandatud õla nihestused:
Õla omandatud nihestused jagunevad:
1.
Traumaatilised nihestused:
- Tüsistusteta nihestused;
- Keerulised nihestused.
2. Mittetraumaatilised nihestused (tavalised):
- meelevaldne nihestus;
- Krooniline patoloogiline nihestus.
Kaasasündinud õlaliigese nihestused on suhteliselt haruldased ja on lapse sünnivigastuse tagajärg häbemeliigese läbimisel. Õla kaasasündinud nihestuste diagnoosimine ja ravi viiakse läbi vahetult sünnitustoas kohe pärast lapse sündi neonatoloogi või laste traumatoloogi poolt.
Omandatud õla nihestused, võrreldes kaasasündinud, moodustavad võrreldamatult suurema rühma, kuna need on tavalisemad ja on põhjustatud erinevatest teguritest, mitte ainult sünnivigastustest. Omandatud nihestused moodustavad umbes 80% kõigist juhtudest ja ülejäänud 20% on kaasasündinud.
Omandatud nihestused jagunevad omakorda sõltuvalt neid esile kutsunud teguri olemusest kahte suurde rühma - traumaatilised ja mittetraumaatilised. Mittetraumaatiline hõlmab õla meelevaldset ja patoloogilist (krooniline) nihestus. Ja traumaatilised jagunevad kahte sorti - keerulised ja tüsistusteta õla dislokatsioonid. Seega kujutavad tüsistusteta nihestused endast õlaliigese isoleeritud vigastust, mille puhul ümbritsevad kuded ja anatoomilised struktuurid ei ole kahjustatud, mis võimaldab probleemi lihtsa vähendamisega kõrvaldada. Komplitseeritud dislokatsioonid moodustavad palju mitmekesisema rühma, kuhu kuuluvad nihestused, mis on kombineeritud ümbritsevate kudede ja struktuuride kahjustustega, mis muudab lihtsa vähendamise võimatuks. Seega klassifitseeritakse järgmised võimalikud võimalused õla keeruliste traumaatiliste nihestustena:
- Avatud nihestus koos närvide ja veresoonte kahjustusega;
- Dislokatsioon koos kõõluste kahjustusega;
- Nihestus koos luu- või kõhremurruga (murru nihestus);
- Patoloogilised korduvad nihestused;
- Vana nihestus;
- Tavaline nihestus.
Sõltuvalt vigastuse määramisest jagunevad nihestused kolme tüüpi:
1.
Värske nihestus (vigastus saadi järgmise kolme päeva jooksul);
2.
Vananenud nihestus (vigastus saadi järgmise kolme nädala jooksul);
3.
Krooniline nihestus (vigastus saadud rohkem kui kolm nädalat tagasi).
Sõltuvalt liigendpindade lahknemise asukohast ja suunast jagunevad õlgade nihestused järgmiseks kolmeks:
1.
Eesmine dislokatsioon(täheldatud 90% juhtudest) on õlavarreluu pea nihkumine rangluu suunas ja sügavale abaluu alla. Kuna seda tüüpi nihestuse korral kuulub õlavarreluu pea abaluu korakoidse protsessi alla, nimetatakse seda sageli subkorakoidiks. Kui aga õlavarreluu pea on tugevamalt nihkunud rangluu piirkonda, mitte abaluu alla, nimetatakse seda tüüpi kahjustust subklavia nihestuseks. Selle nihestuse korral on õlg mõnevõrra küljele tagasi tõmmatud.
2.
Tagumine nihestus(esineb 2% juhtudest) on õlavarreluu pea eraldumine seda normaalasendis hoidvatest sidemetest ja kõõlustest ning nihkumine üheaegselt üles (pea suunas) ja selja suunas. See nihestus tekib tavaliselt siis, kui kukute väljasirutatud käele. Selle nihestuse korral on õlg röövitud, painutatud ja veidi väljapoole pööratud.
3.
madalam dislokatsioon(esineb 8% juhtudest) on õlavarreluu pea nihkumine allapoole jalgade suunas. Sellise nihestuse korral ei saa inimene oma kätt alla lasta ja on sunnitud hoidma seda pea kohal. Madalama nihestuse korral tõmmatakse käsi kehast eemale ja inimene kallutab keha kergelt oma suunas, hoides seda terve käega.
Mõelge õlaliigese erinevat tüüpi nihestuste lühikirjeldusele.
Traumaatiline õla dislokatsioon
 Õla traumaatilise nihestuse põhjuseks on alati mõni kahjustav tegur, näiteks kukkumine sirgele käele, löök õlaliigesesse seljast või rinnalt vms. Kahjuliku teguriga kokkupuute tagajärjel tekib liigesekapsli rebend koos selle järgneva nihestamisega.
Õla traumaatilise nihestuse põhjuseks on alati mõni kahjustav tegur, näiteks kukkumine sirgele käele, löök õlaliigesesse seljast või rinnalt vms. Kahjuliku teguriga kokkupuute tagajärjel tekib liigesekapsli rebend koos selle järgneva nihestamisega.
Esmane õla nihestus
Õla esmane nihestus on esmakordne vigastus. Sellisel juhul ei oma tähtsust dislokatsiooni tüüp (traumaatiline või mittetraumaatiline), vaid ainult selle esmakordne esinemine.
Õla nihestus
Vana õla nihestus on rohkem kui kolme nädala vanune vigastus, mida pole korralikult parandatud. Tegelikult mõistetakse õla vana nihestuse all sellist seisundit, mis on tekkinud mõnda aega pärast nihestust ilma hilisema vähenemiseta. Teisisõnu, kui inimene sai õla nihestuse ja ei kohandanud seda, siis mõne nädala pärast valu taandub, lihased ja sidemed atroofeeruvad, jäse võtab sundasendi ja selle liikuvus on oluliselt vähenenud. piiratud. Seda seisundit nimetatakse õla krooniliseks dislokatsiooniks.
Harilik õla nihestus
 Õla korduv nihestus on korduv, sageli esinev varem vigastatud liigese nihestus. Harilik õla nihestus areneb tavaliselt koos neurovaskulaarse kimbu kahjustusega, glenoidi õõnsuse murruga, liigesehuule lõhega jne. Samuti on harjumuspärase nihestuse põhjuseks sageli primaarse traumaatilise nihestuse ebaõige ravi, mille tagajärjel kapsel, lihased ja sidemed paranevad koos armide moodustumisega, mis rikuvad normaalset anatoomilist struktuuri ja liigeste struktuuride suhet. Sellise liigese normaalse anatoomia rikkumise tagajärg on selle ebastabiilsuse tekkimine koos harjumuspäraste dislokatsioonidega.
Õla korduv nihestus on korduv, sageli esinev varem vigastatud liigese nihestus. Harilik õla nihestus areneb tavaliselt koos neurovaskulaarse kimbu kahjustusega, glenoidi õõnsuse murruga, liigesehuule lõhega jne. Samuti on harjumuspärase nihestuse põhjuseks sageli primaarse traumaatilise nihestuse ebaõige ravi, mille tagajärjel kapsel, lihased ja sidemed paranevad koos armide moodustumisega, mis rikuvad normaalset anatoomilist struktuuri ja liigeste struktuuride suhet. Sellise liigese normaalse anatoomia rikkumise tagajärg on selle ebastabiilsuse tekkimine koos harjumuspäraste dislokatsioonidega.
Harjumuspärased nihestused eksisteerivad pikka aega - kuid ja aastaid. Veelgi enam, mida sagedamini need esinevad, seda vähem on vaja järgneva nihestuse moodustamiseks jõupingutusi. Kuid samal ajal lihtsustatakse ka nende vähendamise meetodit.
Avatud nihestus koos närvide ja veresoonte või kõõluste kahjustusega
Selliste nihestuste korral murravad kiiresti külgedele lahknevad luud närve, veresooni ja kõõluseid. Selliste tüsistustega nihestus tuleb kõrvaldada eranditult kirurgilise operatsiooni abil, mille käigus taastab arst kõigi rebenenud kudede terviklikkuse ja annab liigesele õige anatoomilise asendi.
Nihestus luumurdude või kõhrega (murru nihestus)
Luumurdude nihestus on suhteliselt haruldane ja on tõsine vigastus. Sellistel juhtudel on vaja kasutada nihestuse vähendamist ja samaaegset luumurdude või kõhre võrdlemist. Võimaluse korral tehakse need manipulatsioonid ilma operatsioonita. Kuid kui liigese ja luu või kõhre katkiste osade õige asendi taastamine läbi naha ja lihaste on võimatu, pöörduvad nad kirurgilise operatsiooni poole.
Patoloogilised korduvad nihestused
Patoloogilised korduvad nihestused on tavaliselt seotud mõne sidekoe, luude või liigese haigusega, mis on selle ebastabiilsuse põhjuseks. Sellisel juhul ei omanda need pärast nihestatud liigese vähendamist ja koe struktuuri täielikku taastamist õiget tugevust ja elastsust, mis on põhjuslikuks teguriks re-dislokatsiooni tekkes vastava löögi ilmnemisel nt. , suure amplituudiga terav õõtsuv liikumine, kukkumine väljasirutatud käele jne .
Meelevaldne nihestus
Meelevaldne nihestus on liigese mittetraumaatiline vigastus, mis on põhjustatud mis tahes tavalisest tegevusest või liigutusest. Sel juhul on nihestuse põhjusteks erinevad tegurid, mis muudavad liigese ebastabiilseks, nagu nikastused, luumurrud jne.
Krooniline patoloogiline nihestus
Krooniline patoloogiline nihestus moodustub õlaliigese kudede kahjustuse taustal mis tahes haiguste korral, näiteks kasvajad, osteomüeliit, tuberkuloos, osteodüstroofia jne.
Õla nihestuse sümptomid
 Vaatamata üsna laiale õlgade nihestuste valikule on nende sümptomid peaaegu alati samad. Teatud erinevused sümptomites esinevad ainult hiljutiste ja krooniliste nihestuste korral. Seetõttu jagame õla dislokatsiooni sümptomid kahte suurde rühma - hiljutise ja kroonilise kahjustusega.
Vaatamata üsna laiale õlgade nihestuste valikule on nende sümptomid peaaegu alati samad. Teatud erinevused sümptomites esinevad ainult hiljutiste ja krooniliste nihestuste korral. Seetõttu jagame õla dislokatsiooni sümptomid kahte suurde rühma - hiljutise ja kroonilise kahjustusega.
Iga värske või hiljutise õla nihestusega kaasneb erineva intensiivsusega valu, mis on kahjustuse kohustuslik sümptom. Veelgi enam, mida suurem on liigese kudede kahjustus, seda tugevam on valu, mida inimene nihestuse ajal kogeb. Valu tõttu püüab inimene hoida oma kätt vigastuse küljel, püüdes seda fikseerida kehast kerge röövimise teel koos samaaegse eesmise kõrvalekaldega.
Teised kõige iseloomulikumad õla dislokatsiooni tunnused on selle funktsioonide piiratus ja deformatsioon. Deformeerunud liigend võib võtta erineva kuju – kumer, vajunud, nurgeline jne. Liigese välimus on ebanormaalne, erineb tervest õlast, mis on palja silmaga märgatav. Kuid kõige sagedasem õla deformatsioon nihestuse ajal on selle lamenemine eesmise-tagumise suunas koos abaluu samaaegse tugeva väljaulatumisega, mille all on lohk. See deformatsioon annab liigesele väga iseloomuliku välimuse.
Õla nihestuse korral ei saa inimene selle liigesega seotud käeliigutusi teha. Kui proovite teha lihtsaid passiivseid liigutusi, ilmneb iseloomulik vetruv takistus.
Ülaltoodut kokku võttes võib öelda, et õla nihestuse kõige levinumad sümptomid on järgmised sümptomid:
- Valu õlas, käes, abaluus ja rangluus;
- Õlaliigese turse;
- Liigutuste piiratus liigeses (inimene saab teha ainult vedrulisi liigutusi, väikese mahu ja amplituudiga);
- Õlaliigese deformeerunud välimus, mis erineb teise vigastamata õla omast;
- Turse liigespiirkonnas;
- Kui närvid on muljutud või kahjustatud, võib tekkida torkiv valu, käe tuimus ja verevalumid liigese vahetus läheduses;
- Käe, õla ja käsivarre tundlikkuse rikkumine, mis on ühendatud nihestatud liigesega.
Kroonilise nihestuse korral liigesekapsel pakseneb, mille tagajärjel muutuvad koed paksemaks ja tihedamaks ning kaotavad oma elastsuse. Lisaks on vähendamata nihestus kroonilise loid põletikulise protsessi allikas, mille tagajärjel moodustub liigeseõõnes suur hulk kiulisi ribasid. Need kiud kasvavad justkui üle õlaliigese moodustavate luude pinnad ja moodustavad liigesekapsli kogu sisemise õõnsuse tiheda sulandumise. Liigest moodustavate luude liitmise tulemusena kaotab see täielikult oma funktsioonid ja fikseeritakse vales anatoomilises asendis. Selline vana nihestus ei tee enam valu, aga ei võimalda liigeses normaalseid liigutusi. Seetõttu on kroonilise nihestuse peamised tunnused liigese deformatsioon ja liigutuste piiratus selles. Lisaks ei saa sellist nihestust korrigeerida ilma operatsioonita, kuna on tekkinud suur hulk kiulisi nööre, mis takistavad luude liikumist normaalsesse anatoomilisse asendisse.
Õla nihestuse põhjused
Mis tahes tüüpi dislokatsiooni põhjused võivad olla järgmised:
- Trauma (näiteks löök, käele kukkumine jne);
- Liigesehaigused, mis tekivad liigendluude liigesepindade hävimisel;
- Luude ja liigeste kaasasündinud anomaaliad, näiteks hüpermobiilsus, väike abaluu õõnsus jne;
- Dislokatsiooni ebaõige vähendamine.
Valu pärast õla dislokatsiooni
Valu pärast õla dislokatsiooni võib olla üsna tugev, äge, kuid lokaliseeritud liigesepiirkonnas ja praktiliselt ei levi ümbritsevatesse kudedesse. Valutunne suureneb, kui proovite teha mis tahes liigutust käe või õlaga.
Vahetult dislokatsiooni vähendamise protsessis võib inimene tunda väga tugevat, ägedat ja peaaegu talumatut valu, seetõttu on soovitatav seda manipuleerimist teha anesteesia abil. Kui anesteesiat ei kasutata, siis tugeva valu tõttu pingutab inimene instinktiivselt lihaseid ning nihestuse vähendamine võib muutuda poolikuks või ebaõigeks, mis loob tingimused edaspidiseks harjumuspärasteks nihestusteks.
Pärast nihestuse vähendamist valu väheneb, kuid see taandub täielikult alles 2–4 kuu pärast. Lisaks väheneb valutunne järk-järgult, vaibudes aeglaselt. Pärast nihestuse vähendamist on järelejäänud valu seotud sidemete ja kõõluste venitamisega. Ja kuni need struktuurid, mis tugevdavad ja hoiavad liigest normaalses asendis, ei ole vähenenud oma tavapärase suuruseni, tunneb valu inimene. See tähendab, et pärast liigese nihkumist on valu sama, mis pärast lihaste või sidemete venitamist.
Kuidas tuvastada nihestatud õla (diagnoos)
 Õla nihestuse diagnoosimine põhineb kahjustatud liigese uurimise, palpatsiooni ja röntgeni tulemuste põhjal. Kahtlastel juhtudel kasutatakse nihestuse selgitamiseks kompuuter- ja magnetresonantstomograafiat.
Õla nihestuse diagnoosimine põhineb kahjustatud liigese uurimise, palpatsiooni ja röntgeni tulemuste põhjal. Kahtlastel juhtudel kasutatakse nihestuse selgitamiseks kompuuter- ja magnetresonantstomograafiat.
Uurimisel tuvastab arst õlaliigese nähtava deformatsiooni ja püüab kindlaks teha selle osade asukoha. Pärast visuaalset kontrollimist alustab traumatoloog õrnalt nihestunud õlaliigese palpeerimist, et määrata kindlaks õlavarreluu pea. Pea on ümara sfäärilise kujuga, seetõttu on see naha all selgelt nähtav ja tuntav. Mis tahes nihestuse korral võib õlavarreluu pea nihkuda seljale abaluu alla, rinnale rangluu alla või allapoole.
Seejärel võtab arst kahjustatud liigesega käe ja proovib sellega mingit väikest liigutust teha. Dislokatsiooni korral on tunda vetruvat takistust. Kui proovite teha sirge käe, mis on langetatud piki keha ringikujuliste liigutustega vastupäeva, toimub õlavarreluu väljaulatuva, nihestatud pea samaaegne pöörlemine. Sõrmede ja küünarliigese liigutused ei kannata õla nihestuse all ja säilivad täies mahus.
Õlaliigese nihestuse diagnoosimisel tuleb kindlasti kontrollida selle reaktsiooni liikumisele ja naha tundlikkust, kuna sellist vigastust komplitseerib sageli närvikahjustus. Lisaks on hädavajalik tunda pulssi küünarvarre arteril peopesa vahetus läheduses ja määrata selle tugevus. Kui pulss on nõrgem kui tervel käel, viitab see veresoonte kahjustusele, mida sageli juhtub ka õla nihestustega.
Seega on märgid, mis võimaldavad õla nihestust ära tunda, järgmised:
- Deformeerunud õlaliiges;
- Iseloomulik vetruv takistus nihestatud liigeses liigutuste tegemisel;
- Õlavarreluu pea pöörlemine samaaegselt väljasirutatud ja sirge käe ümber oma telje pöörlemisega;
- Sõrmede ja küünarliigese liigutuste säilitamine.
Ülaltoodud märkide põhjal kindlaks tehtud õla nihestuse diagnoosi selgitamiseks on aga vaja teha röntgenuuring, mis lisaks diagnostilise oletuse kinnitamisele võimaldab teil täpselt näha luude asukohta. üksteise suhtes. See omakorda võimaldab arstil määrata kõige tõhusama ja vähem traumaatilise taktika järgnevaks nihestuse vähendamiseks.
Õla harjumuspärase nihestuse korral liigese konfiguratsioon reeglina ei deformeeru, kuid liigutused selles on oluliselt piiratud. Tavapärase nihestuse tunnusteks on mitmesugused liikumispiirangud õlaliigeses, mida nimetatakse Weinsteini, Babichi ja Stepanovi sümptomiteks.
Weinsteini sümptom on see, et inimesel palutakse tõsta mõlemad käed külgedele 90 o ja seejärel painutada neid küünarnukkidest täisnurga all. Seejärel palutakse inimesel proovida küünarvarre võimalikult kõrgele tõsta. Hariliku õla nihestuse korral on liikumisulatus väiksem kui vigastamata poolel. Babichi sümptom on see, et kui arst üritab inimese käega liigutusi teha, siis ta tegutseb vastu ja püüab neid ise kontrollida. Stepanovi sümptomit kontrollitakse selili lamava inimese asendis. Patsiendil palutakse sirutada käed mööda keha ja asetada need peopesadega diivani pinnale. Seejärel paluvad nad inimesel oma käed pöörata nii, et peopesade tagakülg puudutaks diivani pinda. Harjumuspärase õla nihestuse korral ei ulatu inimene käeseljaga diivanile.
Lisaks suudab arst või muu isik õla harjumuspärase nihestuse korral kergesti küljele tõstetud käe alla lasta, hoolimata aktiivsetest vastupanukatsetest. Terve õlaliigesega kätt ei saa kehale langetada, kui inimene sellele aktiivselt vastu astub.
Loetletud märkide põhjal kahtlustatava õla nihestuse kinnitamiseks on hädavajalik teha röntgenuuring.
Ravi üldpõhimõtted
Õla dislokatsiooni ravi on suunatud õlaliigese normaalse struktuuri taastamisele. Seda ravi eesmärki on võimalik saavutada erinevate nihestuse vähendamise meetoditega või kirurgilise sekkumise abil, seetõttu on kogu õla nihestuste ravimeetodite komplekt jagatud kahte suurde kategooriasse - konservatiivne ja operatiivne. Konservatiivsed meetodid hõlmavad mitmeid viise nihestuse vähendamiseks ning kirurgilised meetodid hõlmavad erinevat tüüpi plastilist kirurgiat, mille käigus arst eemaldab liigsed kahjustatud või põletikulised koed ja moodustab ülejäänud kudedest normaalse liigese.
Pärast vähendamist või operatsiooni, kui õlaliiges on omandanud oma normaalse anatoomilise struktuuri, tuleb selle liigutusi piirata kuni kõigi kudede täieliku paranemiseni ja taastumiseni, mis võtab aega 4 kuni 6 nädalat. Liigese immobiliseerimiseks (liikuvuse piiramiseks) kantakse inimesele 3-6 nädalaks Turner longuet või salli side ning kudede kiireks taastumiseks määratakse füsioteraapia kuur (UHF, elektroforees anesteetikumidega, võimlemine teraapia jne).
Mõelge nihestuse vähendamise meetoditele, kirurgilise operatsiooni läbiviimisele ja sellele järgnevale rehabilitatsioonile eraldi sektsioonides.
Õla nihestuse vähendamine
 Õla nihestus tuleb korrigeerida võimalikult kiiresti pärast selle tekkimist. Dislokatsiooni vähendamine peab toimuma anesteesia abil. Olenevalt inimese seisundist võib kasutada üld- või lokaalanesteesiat.
Õla nihestus tuleb korrigeerida võimalikult kiiresti pärast selle tekkimist. Dislokatsiooni vähendamine peab toimuma anesteesia abil. Olenevalt inimese seisundist võib kasutada üld- või lokaalanesteesiat.
Lihtsaim ja tõhusaim anesteesia meetod õla dislokatsiooni vähendamiseks on Meshkovi järgi juhtivuse anesteesia. Selle valmistamiseks istutakse inimene toolile, palutakse pöörata pea terve õla poole ja leida rangluu alumise serva alt punkt selle keskmise ja välimise kolmandiku piiril. Sellesse punkti süstitakse novokaiini lahust, oodake 5-10 minutit, kuni anesteesia saabub, pärast mida hakkavad nad dislokatsiooni mis tahes olemasoleva meetodi abil vähendama.
Nihestatud õla vähendamiseks on rohkem kui kümme võimalust, millest kõige lihtsamad, minimaalselt traumaatilised ja tõhusamad on järgmised:
- Kocheri meetod. Esiteks haarab arst vigastatud käest õla ja randme alumisest kolmandikust, painutab seda küünarnukist täisnurga all ning seejärel surub samaaegselt mööda õla telge tõmmates selle keha külge. Assistent peab liikumise ajal hoidma inimese õlast nii, et see ei tõuseks. Seejärel pöörab arst küünarnukist painutatud küünarvarre väljapoole, nii et küünarnukk on suunatud kõhu poole. Pärast seda pööravad nad kätt uuesti nii, et küünarnukk on suunatud ette (mao ette). Lõpus pööratakse käsi uuesti nii, et küünarnukk on kõhu lähedal.
- Janelidze meetod. Inimesele pakutakse lamama diivani, laua või voodi servale või istuda toolile nii, et vigastatud käsi ripub vabalt servast alla. Selles asendis peaks inimene lamama 10-15 minutit, et lihaseid lõdvestada, pärast mida arst painutab käe küünarnukist täisnurga all ja tõmbab selle alla, vajutades samaaegselt küünarvarre ja pöörates seda vaheldumisi sisse- ja väljapoole. .
- Mukhin-Mota meetod kasutatav mis tahes tüüpi dislokatsiooni korral. Inimene istub toolile või asetatakse diivanile, mille järel seotakse kahjustatud liigese küljelt abaluu rätikuga selja külge, visates selle üle kaenla. Seejärel painutab arst kätt küünarnukist ja tõstab selle küljele õlgade tasemele. Selles asendis tõmbab arst kätt õrnalt mööda õla telge, samal ajal õrnalt raputades ja pöörates seda küljelt küljele.
- Hippokraatlik viis. Inimene asetatakse selili, arst haarab kahjustatud liigese poolsest käest käest kinni ja toetab jala kaenlale. Seejärel tõmbab ta samal ajal kätt ja surub õlavarreluu pea koos kannaga liigese poole.
Õla nihestuse vähendamine Kocheri järgi - video
Õla nihestuse vähendamine Hippokratese järgi - video
Õla dislokatsiooni side
Pärast nihestuse vähendamist tuleb abduktsiooniasendis käsivars kehast 30-45 o kaugusel kinnitada Turneri järgi kipsi (joonis 3) või salli sidemega (joonis 4). Enne sideme või lahase paigaldamist torgatakse kaenlasse vati-marli rull.

Joonis 3- Longueta Turneri järgi.

Joonis 4- Side.
Täiskasvanutel kantakse longuet- või rätikside vähemalt 4 nädalaks ja eakatele (üle 65-aastastele) ja alla 12-aastastele lastele 3 nädalaks. Eakatel ja lastel soovitatakse lahaste asemel rätiksidemeid 10–14 päeva jooksul kasutada.
Pärast lahase või räti sideme eemaldamist on hädavajalik teha spetsiaalseid harjutusi, mille eesmärk on tugevdada liigest ja lihaseid, mis hoiavad ära õla nihestused tulevikus.
Tavaline õla nihestus: põhjused, sümptomid, testid, ravi (vähendamine), side - video
Õla nihestuse kirurgiline ravi
Mis tahes retsepti alusel tekkinud õla traumaatilise nihestuse korral ei ole selle konservatiivne vähendamine alati võimalik ja sel juhul kasutab arst kirurgilist operatsiooni, mis seisneb liigesekapsli avamises, luude oma kohale tagastamises ja sellele järgnevas õmblemises. rebenenud kudedest. Selline operatsioon ei ole keeruline, kuid seda tehakse alles pärast seda, kui nihestuse konservatiivse vähendamise katse ei ole olnud edukas.
Hoopis teistsugune operatsioon on harjumuspärase liigesenihestuse ravi, mille käigus peab kirurg uuesti moodustama normaalse liigesekapsli, sobitades luude pindadega, eemaldades põletikulised kuded, kiulised nöörid ja moodustunud kasvajad ning õmblema rebenenud. sidemed, kõõlused ja kõhred.
Operatsioon õla hariliku nihestuse raviks
Õla harjumuspärase nihestuse raviks tehtav operatsioon on suunatud selle põhjuse kõrvaldamisele. Näiteks kui inimesel on liiga suur ja venitatud õlaliigese kapsel, siis lõigatakse see osaliselt välja ja õmmeldakse. Venitatud sidemetega lühendatakse neid ja vahetus läheduses olemasolevatest moodustuvad uued. Kui esinevad kiulised ribad ja paksenemised, mis ei lase luudel üksteisele piisavalt lähedale tulla, lõikab arst need välja ja eemaldab.
Kõige sagedamini kasutatakse harjumuspärase nihestuse kõrvaldamiseks õlakapsli operatsioone, mille käigus eemaldatakse liigsed kuded, millele järgneb gofreerimine ja õmblemine. Populaarsuselt teine on operatsioon uute kõõluste ja sidemete tekitamiseks, mis tugevdavad õlavarreluu pead ja takistavad liigese nihkumist. Sel juhul lõikab arst tihedalt asetsevatelt lihastelt ära väikesed sidemete ja kõõluste tükid ning õmbleb need õlaliigese vajalikesse punktidesse.
Kolmas levinud operatsioonivariant õla harjumuspärase nihestuse raviks on Eedeni või Andini tehnika, mis põhineb luudele uue kuju andmisel koos arvukate tugipunktidega, mis takistavad liigese nihestumist.
Kahjuks on kõigil õlaliigese harjumuspärase nihestuse ravi operatsioonidel puudusi ja kordumise oht, mistõttu peab iga inimene olema vaimselt valmis selleks, et operatsiooni tuleb teha mitu korda. Boichev-M operatsiooni puhul märgiti minimaalne korduste arv.
Pärast nihestatud õla - taastusravi
 Taastusravi pärast õla dislokatsiooni toimub kolmes etapis, mis vastab järjekindlale ravimeetodite muutmisele ning seisneb teatud harjutuste ja füsioteraapia protseduuride tegemises.
Taastusravi pärast õla dislokatsiooni toimub kolmes etapis, mis vastab järjekindlale ravimeetodite muutmisele ning seisneb teatud harjutuste ja füsioteraapia protseduuride tegemises.
Esimesel etapil, mis jätkub esimese nädala jooksul pärast nihestuse vähendamist, on vaja läbi viia järgmised rehabilitatsioonitoimingud:
- Õlaliigese mis tahes liigutuste piiramine;
- Käte ja randmete soojendamine, et tagada nende normaalne verevool;
- Külmkompressid liigesele valu leevendamiseks;
- Ravimite võtmine mittesteroidsete põletikuvastaste ravimite rühmast (nimesuliid, ibuprofeen, diklofenak jne);
- Elektroforees novokaiiniga.
Teises etapis taastusravi, mis kestab 2 kuni 4 nädalat pärast dislokatsiooni valitsemisperioodi (kaasa arvatud), peate tegema järgmised sammud:
- Kerged ja sujuvad soojendusliigutused õlaga;
- Kui soojendusliigutuste ajal õlg valu ei tunne, saate liigest sujuvalt erinevates suundades liigutada;
- Pärast harjutuste tegemist on soovitatav liigesele külma panna.
Selles etapis on rangelt keelatud teha mis tahes kombineeritud liigutusi, nagu näiteks käte liigutamine ettepoole, külgedele ja taha ning õla pööramine väljapoole, kuna see võib esile kutsuda teise nihestuse.
Taastusravi kolmas etapp algab 3–4 nädalat pärast nihestuse vähenemist. Sel perioodil eemaldatakse side või lahas ja algavad järgmised toimingud:
- Käte külgedele viimine;
- Õla sujuvad soojendusliigutused erinevates suundades.
Kolmanda etapi harjutused peaksid olema suunatud liigese täieliku liikumisulatuse taastamisele, nii et neid hakatakse tegema pärast lahase või sideme eemaldamist ja jätkake 2-3 kuud.
Taastusravi pärast õla dislokatsiooni ei seisne mitte ainult teatud harjutuste komplektis, mille eesmärk on tugevdada liigest hoidvaid lihaseid ja sidemeid, vaid ka põletikulise protsessi peatamist ja tingimuste loomist kahjustatud kudede struktuuri parimaks ja kiiremaks taastamiseks. . Seetõttu on lisaks harjutustele soovitatav läbi viia ka järgmist tüüpi füsioteraapia taastusravi kursusi:
- Õla- ja küünarvarre lihaste galvaniseerimine;
- Novokaiini elektroforees;
- Osokeriit;
- Laserteraapia;
- Magnetoteraapia.
Loetletud füsioteraapia meetodeid võib taastusraviarsti soovitusel kasutada vaheldumisi või valikuliselt.
Harjutused pärast nihestust
Harjutuste komplekt on suunatud õla ringikujuliste liigutuste ja röövimise taastamisele, nii et nad hakkavad seda tegema taastusravi kolmandas etapis, see tähendab pärast sideme või lahase eemaldamist. Kompleks on soovitatav valida individuaalselt, füsioterapeudi järelevalve all, kuid võib kasutada ka tavavalikut, mis sisaldab järgmisi harjutusi:
- Kehitab õlgu;
- Kallutage torso ettepoole, sirutades samal ajal käed külgedele;
- Käte tõstmine külgedele seisvas asendis;
- Tõstke seisvas asendis käed enda ette;
- Küünarnukist täisnurga all külgedele painutatud käte röövimine;
- Käte juhtimine, küünarnukist täisnurga all painutatud, üles;
- Käte pööramine ettepoole;
- Käe pööramine tagasi.
Iga harjutust tuleb korrata 20 korda. Seda kompleksi tuleks läbi viia iga päev 2 kuni 3 kuud.
Nihestunud õlg – esmaabi
Nihestus tuleb võimalikult kiiresti vähendada, kuid seda peaks tegema traumatoloog või kirurg. Seetõttu tuleb õlaliigese nihestuse korral kutsuda kiirabi või toimetada kannatanu oma jõudude ja vahenditega lähimasse raviasutusse.
Kuni inimese raviasutusse toimetamiseni tuleks talle anda esmaabi, mis õla nihestuse korral seisneb liigese immobiliseerimises salli sidemega. Optimaalne on lihtsalt rätik peale kanda, nagu on näidatud joonisel 5.
 Lähtestage õla küünarnuki nikastuse ravi kodus
Lähtestage õla küünarnuki nikastuse ravi kodus