Ruptura tendonului lui Ahile: simptome, tratament și consecințele leziunii
Astăzi oferim un articol pe tema: „Ruptura tendonului lui Ahile: simptome, tratament și consecințe ale rănilor”. Am încercat să descriem totul clar și în detaliu. Dacă aveți întrebări, întrebați la sfârșitul articolului.
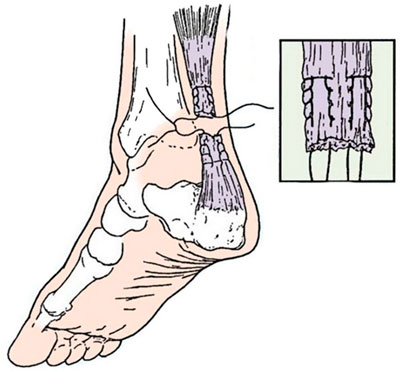
Tendonul lui Ahile (călcâiul) este cel mai puternic și cel mai mare tendon uman, capabil să reziste la o sarcină de până la 350 kg. Doar Homo sapiens a fost înzestrat cu un țesut conjunctiv atât de puternic: nici rudele noastre cele mai apropiate, marile maimuțe, nu au un tendon atât de dezvoltat. Acest lucru este de înțeles - o persoană este o creatură verticală, prin urmare, sarcina maximă cade pe piciorul inferior, piciorul și călcâiul, ceea ce a afectat în mod natural structura aparatului musculo-ligamentar uman. Cu toate acestea, tendonul lui Ahile este vulnerabil, iar ruptura lui este o leziune destul de comună..
Cuprins [Afișare]
Ruptura tendonului lui Ahile: simptome și tratament
Istoria călcâiului lui Ahile
Istoria numelui tendonului este interesantă. Toată lumea cunoaște turnover-ul frazeologic „călcâiul lui Ahile” - așa numesc cel mai slab punct al unei persoane, un anumit defect, nu neapărat fizic. Originea cifrei de afaceri se află în istoria Greciei antice. Eroul miturilor grecești, Ahile a fost invincibil - această putere magică i-a fost dată de râul magic Styx, în care mama sa l-a scufundat pe Ahile la naștere. Dar problema este că doar călcâiul eroului s-a dovedit a fi neprotejat, deoarece mama și-a ținut fiul pentru ea în timpul abluției. În timpul războiului troian, Paris, fratele lui Hector, care a fost ucis de greci, a răzbunat moartea fratelui său străpungând călcâiul lui Ahile cu o săgeată.
Și deși Ahile a fost rănit la călcâi, conceptul de „călcâiul lui Ahile” este folosit astăzi doar în sens figurat. În anatomie, există un termen științific direct - tendonul lui Ahile.
Structura tendonului lui Ahile
Dacă luăm în considerare anatomia tendonului lui Ahile, putem observa că la un capăt este atașat de tuberculul calcaneului, iar la celălalt se contopește cu aponevrozele mușchiului triceps, care constă din gastrocnemiul extern și soleul intern. muşchii.
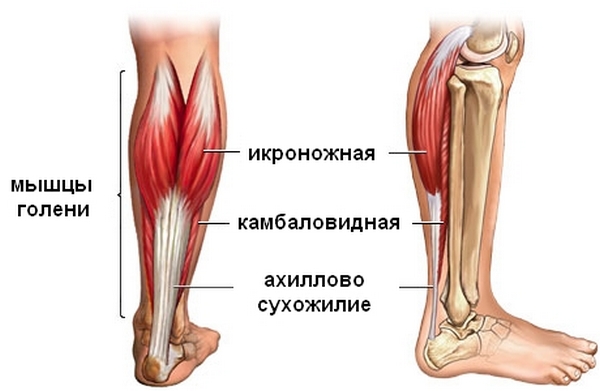
Tipuri de leziuni ale tendonului
Ce face vulnerabil tendonul lui Ahile?
O astfel de accidentare, cum ar fi o ruptură completă sau parțială, apare mai des la sportivi, dar poate fi și în viața de zi cu zi.

Leziunile de tendon sunt fie închise, fie deschise.
- leziune închisă:
- Lovitură directă:
- Acest tip de accidentare este comună în rândul jucătorilor de fotbal.
- Leziuni indirecte:
- în timpul sărituri nereușite la volei, baschet etc.
- alunecând pe scări
- aterizarea de la înălțime pe un picior drept
- Lovitură directă:
- leziune deschisă:
- Leziune a tendonului de către un obiect tăietor
rupere mecanică
Toate leziunile tendoanelor care apar din cauza sarcinilor prea mari care depășesc marginea de siguranță a țesutului conjunctiv sunt numite mecanice.
Apar ruperi mecanice:
- cu exerciții neregulate
Inflamația tendonului lui Ahile
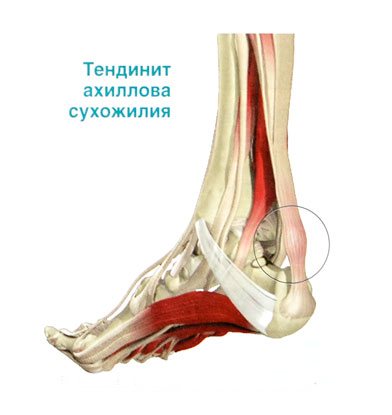
Majoritatea oamenilor au tendința de a întinde tendoanele și ligamentele, provocându-le să devină inflamate și dureroase.
- Întinderea constantă duce la apariția de micro-rupturi și la declanșarea proceselor degenerative în țesuturile conjunctive.
- Durerea în tendonul lui Ahile poate fi cauzată de tendinită - aceasta este inflamația tendonului
- Un caz mai complex de tendovaginită - procesul inflamator se extinde până la teaca tendonului.
lacrimă degenerativă
Cauza decalajului este procesele degenerative care distrug proteina de construcție a țesuturilor conjunctive - colagenul, ducând la degenerarea și osificarea acestora.
O leziune degenerativă a tendonului se numește tendinoză.
Tendinoza cu ruptură ulterioară se poate dezvolta din următoarele motive:
- Boli cronice (artrita piciorului, tendinita, bursita)
- Luați corticosteroizi (hidrocortizon, diprospan) și fluorochinolone (ciprofloxacină)
- Creșterea constantă a sarcinilor la sportivi și la persoanele cu muncă fizică
Ruptura degenerativă poate apărea spontan, fără nicio traumă
Simptome de ruptură
- Odată cu ruptura de tendon, apare o durere bruscă, similară cu o lovitură la tibie și la gleznă cu un băț
- Se poate auzi un trosnet care însoțește lacrima.
- Mușchiul triceps este slăbit:
- incapabil să întindă piciorul sau să stea în vârful picioarelor
- există durere la mers
- picioarele și gleznele umflate
Diagnosticarea rupturii
Un medic poate diagnostica o lacrimă făcând teste:
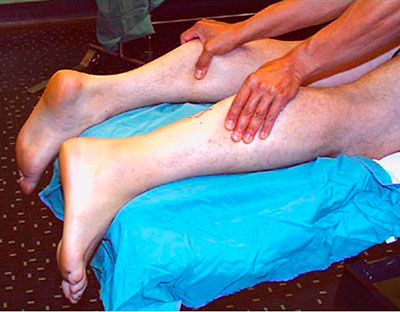
- Comprimarea piciorului inferior al unui picior sănătos și bolnav:
- atunci când este comprimat, piciorul pe un picior sănătos ar trebui să se întindă
- Introducerea unui ac la intrarea în placa tendonului:
- la mișcarea piciorului, acul ar trebui să devieze
- Îndoirea picioarelor în articulația genunchiului întins pe burtă:
- degetul piciorului bolnav va fi mai jos decât cel al unuia sănătos
Dacă rezultatele testelor sunt îndoielnice, se poate efectua diagnosticarea instrumentală:
Raze X, ultrasunete sau RMN
Tratamentul rupturii de tendon
Tratamentul poate fi conservator și chirurgical.
Metode de tratament conservator
- Piciorul este plasat în ipsos timp de până la 8 săptămâni. Acesta este un mod destul de brutal, deoarece nu este atât de ușor să rezistați la o imobilitate atât de lungă.
- A doua modalitate, mai convenabilă și mai umană - orteză reglabilă de tip orteză
- Al treilea este tencuiala polimerică din plastic.
- Avantajele sale sunt ușurința și capacitatea de a înota direct cu un picior de ipsos, iar acest lucru este important
- În cele din urmă, o altă modalitate este imobilizarea parțială folosind o orteză specială care fixează doar călcâiul, dar lasă piciorul deschis.
Tratamentul conservator nu duce întotdeauna la fuziunea normală a tendonului. Minusurile sale:
- Formarea hematomului din cauza rupturii vasculare
- Prea multă fibrilație a marginilor tendonului cu o ruptură degenerativă:
- literalmente arată ca o cârpă de spălat, motiv pentru care marginile nu se potrivesc bine
- Fuziune cu cicatrizare, alungire și slăbire a tendonului
Astfel, se recomandă tratamentul conservator pentru ruptură:
- Dacă leziunea este proaspătă și capetele tendoanelor pot fi comparate
- Pacientul nu face exerciții fizice
- Cerințele funcționale ale pacientului sunt reduse din cauza vârstei, activității fizice reduse sau din alte motive.
Interventie chirurgicala
Există două metode operaționale principale:
Cusătură margini rupte -
- Această metodă poate cusă lacrimi proaspete numai dacă nu au trecut mai mult de 20 de ore de la rănire. Metode de coasere:
- Sutura clasica de pana la 10 cm lungime cu acces posterior (sute de tipuri de suturi de tendon)
- Sutură percutanată - cusături prin puncții simple:
- metoda este incomodă deoarece legătura marginilor rupte are loc orbește, iar nervul sural poate fi deteriorat
- Cusături minim invazive:
- Utilizarea sistemului Achillon cu ghidaje speciale elimină nevoia de a perfora nervul
- Cusătură cu harpon folosind sistemul Tenolig
Chirurgie Plastică -
- Se foloseste pentru rupturi cronice sau repetate, cand este imposibila combinarea capetelor de tendon rupte.
- Chirurgia plastică se efectuează în principal cu acces deschis. Se folosesc mai multe metode:
- Decalajul este închis cu un „plastic” tăiat din partea superioară a tendonului lui Ahile.
- Utilizați țesutul altor tendoane ale pacientului
- Ei apelează la alogrefă - material donator
- Utilizarea unei grefe sintetice
Complicații după tratament
Indiferent de tratament, un tendon fuzionat, suturat sau reparat plastic nu va mai fi niciodată la fel.
- Complicația principală este re-ruptura tendonului.
- Cu tratamentul conservator, rupturile apar de câteva ori mai des decât în cazul intervenției chirurgicale.
- Există, de asemenea, riscul de tromboză din cauza imobilității prelungite a piciorului:
- Pentru a preveni acest pericol, ei iau anticoagulante și fac exerciții terapeutice.
Program de reabilitare

- Pentru a imobiliza piciorul după operație, se folosește și o orteză (orteză), în care piciorul este mai întâi fixat în poziție extinsă, iar apoi unghiul este redus treptat.
- Cârjele sunt folosite pentru mers pe jos în primele săptămâni.
- Exercițiile programului de reabilitare încep să fie efectuate chiar înainte de îndepărtarea ortezei, adică chiar în primele zile după operație.
Video: Tratamentul și reabilitarea unei rupturi de tendon lui Ahile
Evaluare articol:
evaluări, medie:
Leziunea tendonului lui Ahile (leziunea lui Ahile) este cea mai frecventă leziune sportivă. Ce este tendonul lui Ahile? În primul rând - cel mai mare tendon din corpul uman. Este rezultatul unirii tendoanelor aparținând a doi mușchi - mușchii gambei și muschii soleus. Cu alte cuvinte, mușchiul triceps.
De ce Ahile? Pentru că al doilea nume este tendonul calcanean. Funcția lui este destul de importantă, mai ales pentru un sportiv. Datorită muncii acestui tendon, o persoană poate să stea în picioare sau să sară, împingându-le de pe podea, precum și să alerge și să urce scările. Se atașează de osul călcâiului. Natura a oferit un buzunar (geantă) moale special care reduce frecarea.
Simptome de vătămare
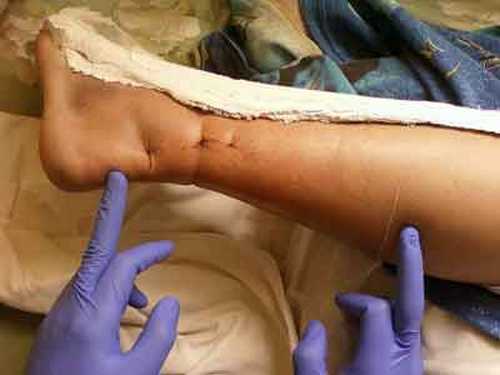
Manifestările externe ale rupturii de tendon, de obicei ascuțite și complete, sunt aproape similare la toți pacienții. Se caracterizează prin durere ascuțită, ca și cum cineva din spate ar fi lovit un mușchi cu un obiect contondent sau ar fi tăiat cu un brici. În acest caz, mobilitatea piciorului dispare complet, mușchiul triceps nu mai poate trage în sus din cauza tendonului acum rupt al piciorului. Apare un edem albăstrui, care începe de la locul leziunii și se termină cu vârful degetelor. Este aproape imposibil să călci pe picior, apare șchiopătura, mobilitatea piciorului în sine este paralizată.
În unele cazuri, puteți simți o depresie pe mușchiul gambei, indicând o ruptură completă a tendonului. Într-un caz de succes, leziunea rezultată poate fi doar o entorsă, al cărei tratament este mult mai rapid și mai ușor.
Cauzele patologiei
Există două tipuri de leziuni în care ruptura este posibilă: vătămare directă și indirectă.
- Traumă directă. Implică o lovitură direcționată către un mușchi întins, de exemplu, atunci când practicați sport, în special fotbal. Posibilă rănire cu un obiect ascuțit sau rănire intenționată. În acest caz, decalajul aparține categoriei de leziuni deschise, toate celelalte sunt cazuri închise (subcutanate).
- Vătămare indirectă. În cazul unei căderi nereușite de la înălțime pe degetul piciorului sau al unui salt.
Opiniile despre cauzele anatomice ale decalajului variază oarecum. Ruptura are loc de obicei la 5 cm deasupra calcaneului, unde unele surse afirmă că aportul de sânge este mai slab. Dar studiile recente au infirmat acest lucru, așa că este încă teoretic să se judece afectarea tendonului lui Ahile, esența apariției lor.
Una dintre teoriile comune este influența medicamentelor, în special a seriei lor de corticosteroizi și a unor antibiotice. Această teorie a apărut atunci când s-au luat în considerare cazuri de ruptură spontană fără cauze mecanice aparente.
Tendonul în sine este compus din colagen inelastic, care, cu utilizarea regulată a acestor medicamente, slăbește, ceea ce duce la epuizarea tendonului și la auto-ruperea acestuia. Medicamentele corticosteroizi sunt utilizate pentru bolile de piele și plămâni. Dacă acest lucru a dus la modificările descrise mai sus în compoziția țesuturilor de colagen, atunci trebuie să încetați imediat să le luați. În plus, cauzele distrugerii sau slăbirii tendonului pot sta în predispoziția ereditară.
Putem lua în considerare cauzele pur mecanice ale apariției. Potrivit statisticilor, acest prejudiciu este primit de persoane de diferite categorii de vârstă, de la treizeci de ani până la granița de cincizeci de ani, care sunt implicate neregulamentar în încărcături sportive. Până la o anumită vârstă, tendonul își pierde în cele din urmă elasticitatea și, cu sarcini puternic crescute, mai ales atunci când nu este încălzit, se rupe. Micro-rupturile permanente sparg, de asemenea, integritatea structurală a tendonului, ceea ce va avea un rezultat trist.
Există o altă părere interesantă: cu o sarcină bună, de exemplu, alergând pe distanțe lungi, tendonul se încălzește destul de mult, uneori până la 45ºС. În stare bună de sănătate, este răcit de fluxul sanguin. Dacă acest lucru nu se întâmplă suficient, atunci apare supraîncălzirea (hipotermia) tendonului, ceea ce duce la ruperea acestuia.
Măsuri de diagnostic
Prioritatea este considerată o conversație preliminară între medic și pacient pentru a determina posibilele cauze ale vătămării. Dacă au avut loc astfel de cazuri, dacă pacientul ia medicamente sunt întrebări standard.
La diagnosticare, medicul trebuie să știe că, pe lângă tendonul lui Ahile, alte șase tendoane sunt responsabile de mișcarea piciorului. Când simțiți, trebuie amintit că pe lângă tendonul principal trece un tendon plantar mai subțire, poate crea iluzia că ruptura este incompletă, deși nu este așa.
Pentru un diagnostic mai fiabil, există teste simple:
- Test de compresie a gambei. Când tibia este comprimată, piciorul se mișcă. Testul se efectuează pe un picior sănătos și rănit.
- Test cu ac. Un ac medical este introdus în tendon, deasupra presupusei rupturi. Dacă rotația piciorului răspunde în mod adecvat, atunci poate este doar o entorsă sau o ruptură parțială.
- Testul de flexie a rotulei. Pacientul trebuie să se întindă pe burtă și să-și îndoaie genunchii cu picioarele în sus. Dacă există daune, atunci un picior se va lăsa puțin mai jos.
De fapt, un singur test poate fi suficient pentru a face un diagnostic corect. Dar dacă mai aveți îndoieli, pentru a fi sigur, puteți efectua o tomografie computerizată, o ecografie sau o radiografie. Deși acest lucru este necesar în cazuri foarte rare.
Primul ajutor pentru traumatisme
Când primiți această rănire, nu este recomandat să frecați și să masați zona deteriorată, pentru a nu o răni și mai mult. Cu anumite abilități, puteți încerca să faceți o atela de casă, dar ar fi mai corect să aplicați pur și simplu ceva rece în acest loc pentru a anestezia și a calma umflarea și contactați imediat un traumatolog.
Tratamentul patologiei
În arsenalul medicinei moderne, există două opțiuni pentru reabilitarea unui tendon deteriorat: metode chirurgicale și conservatoare. Metoda chirurgicală are avantajele sale, strânge în mod fiabil capetele rupte ale tendonului împreună, garantând convergența lor completă. Mai mult, dacă pacientul a cerut ajutor medical la timp, atunci este posibil să coaseți marginile fără a tăia țesuturile, peste piele. Dar pentru aceasta, nu ar trebui să treacă mai mult de două săptămâni din momentul deteriorării.
După operație, peste ochiuri se aplică un gipsat timp de o lună. După o lună se scoate, se scot ochiurile și se aplică încă una pentru aceeași perioadă. După expirarea acestuia, pacientul are voie să pună o sarcină pe piciorul operat, bazându-se pe un băț special.
Cu o metodă conservatoare, piciorul este imobilizat cu o atela specială de ipsos, contandu-se pe autostrângerea marginilor. Dar această metodă are multe dezavantaje. În primul rând, este imposibil să schimbați poziția piciorului, iar acest lucru duce la stagnare. În al doilea rând, gipsul nu poate fi umezit și nu poate fi spălat timp de câteva săptămâni - o plăcere dubioasă. În al treilea rând, se dovedește a fi destul de fragil, dar este imposibil să-l faci mai gros - este prea greu.
Soluția poate fi o atela de plastic - este mai ușoară, puteți spăla în ea, ceea ce face ca utilizarea acesteia să fie mai preferată. Mai mult, o astfel de așa-numită bretele, datorită designului său, vă permite să reglați unghiul piciorului, ceea ce grăbește reabilitarea.
Prevenirea
Când practicați sport, în special sporturi agresive, ar trebui să încercați să evitați lovirile directe pe picioare și, atunci când săriți, să puteți ateriza în mod competent. Nu este necesar să se dea sarcini excesive tendonului, mai ales fără o încălzire prealabilă, mai ales la o vârstă înaintată. Evitați utilizarea pe termen lung a medicamentelor, în special a corticosteroizilor, precum și a antibioticelor. Orice încărcătură trebuie crescută constant, astfel încât întregul corp să aibă timp să se adapteze la ele și să poată asigura siguranța tuturor lianților săi.
Orice încărcătură sportivă ar trebui să aducă doar beneficii și plăcere, prin urmare, nu este recomandat să vă angajați în limita posibilităților, în special pentru cei neprofesioniști.
Este necesar să se evalueze corect capacitățile corpului. Succesul și rezultatele vin doar cu ani de antrenament competent și regulat. Este mai bine să abordați acest lucru cu inteligență și răbdare. Acest lucru va plăti cu siguranță frumos.
Cunoscuta legenda antica greaca despre calcaiul lui Ahile, probabil, a dat numele tendonului situat sub muschiul gambei. Leagă mușchii piciorului de picior (în special osul călcâiului) și este cel mai mare din întregul corp, așa că este destul de ușor să-l răniți.
Ruptura tendonului lui Ahile este cea mai frecventă în:
- sportivi - din cauza efortului fizic intens, a posibilității de accidentare și a prezenței constante a picioarelor sub tensiune;
- persoanele în vârstă - până la urmă, în timp, are loc subțierea lui naturală.
Trauma este de 2 tipuri:
- deschis - apare atunci când este rănit cu un obiect ascuțit;
- închis (subcutanat) – tendonul se poate rupe din cauza unei leziuni directe sau indirecte.
Simptome de ruptură a tendonului lui Ahile
Dacă ați fost lovit de el în momentul în care este încordat și încordat, veți observa imediat decalajul, dar dacă a existat o accidentare indirectă (la sărituri, în poziția de start, sau ați alunecat pe scări), puteți determina că tendonul lui Ahile s-a rupt de următoarele semne:
- se aude în acest moment scrâșnet sau trosnet;
- durere severă bruscă;
- incapacitatea de a sta pe degete și pur și simplu de a întinde piciorul înainte;
- la palparea locului se simte o scufundare;
- apariția umflăturilor și vânătăilor, care vor crește în dimensiune în timp;
- tulburare de mers, adică o persoană este foarte șchiopătă și uneori nici măcar nu poate merge.
Sechele ale unei rupturi de tendon lui Ahile
Deoarece mecanismul de interacțiune dintre mușchiul gambei și picior este perturbat, acest lucru va duce la faptul că o persoană nu va putea merge, chiar dacă nu simte durere, iar piciorul va continua să se miște, dar cu cea mai mică sarcină sau mișcare necorespunzătoare, totul se poate înrăutăți dramatic.
Prin urmare, dacă există vreo suspiciune de ruptură sau ruptură (ruptură parțială) a tendonului lui Ahile, este necesar să contactați un traumatolog sau un chirurg. Pentru diagnostic, se efectuează de obicei anumite teste:
- compresie la tibie;
- ac;
- flexie în articulația genunchiului;
- cu sfingmomanometru.
În unele cazuri, se va face o radiografie, ultrasunete sau RMN.
Pe baza rezultatelor examinărilor tendonului deteriorat, medicul prescrie tratamentul necesar.
Tratamentul rupturii tendonului lui Ahile
Scopul tratamentului este de a conecta marginile tendonului și de a restabili lungimea și tensiunea necesare pentru funcționarea normală a piciorului. Acest lucru se poate face conservator sau prin intervenție chirurgicală.
O metodă conservatoare de tratament constă în impunerea unei structuri de imobilizare a piciorului vătămat pe o perioadă de 6 până la 8 săptămâni. Ar putea fi:
- longueta - ipsos sau din materiale polimerice (plastic);
- orteze sau bretele - permițându-vă să reglați unghiul glugăi în timpul purtării sau restricționând parțial mișcările picioarelor.
Alegerea metodei de fixare a piciorului depinde de medic, este aproape imposibil să determinați independent ce fel de fixare este necesară în cazul dumneavoastră.
O metodă mai fiabilă de tratare a unui tendon lui Ahile rupt este intervenția chirurgicală, care constă în suturarea capetelor împreună. O astfel de intervenție chirurgicală se efectuează sub anestezie locală sau generală cu diferite suturi, a căror alegere depinde de starea tendonului în sine, de durata rupturii și de prezența cazurilor repetate.
Dacă doriți să vindecați o ruptură cronică a tendonului lui Ahile sau să continuați să faceți sport, atunci operația este cea mai eficientă metodă.
Oricare ar fi metoda de tratare a unei rupturi de tendon lui Ahile, ar trebui să urmeze reabilitarea, constând în:
- scutiți sarcina de pe picior în timp ce mergeți cu ajutorul cârjelor;
- efectuarea de proceduri fizice;
- Terapie cu exerciții fizice cu o creștere treptată a sarcinii.
Cel mai eficient este să desfășurați un curs de reabilitare în centre specializate în care întregul proces este controlat de specialiști.
Capitolul 15. DETERMINAREA TENDOARELOR MARI. LEZAREA TENDONULUI MUSCULAR
Leziunile la nivelul tendoanelor și ale mușchilor membrelor sunt tipuri destul de frecvente de tulburări musculo-scheletale umane, iar rupturile tendonului lui Ahile, tendoanelor, bicepsului brahial, ligamentului rotulian și manșetei rotatorilor sunt o categorie de leziuni severe care duc la pierderea pe termen lung a capacității de muncă și provocând adesea invaliditate pacientului.
Aceste leziuni sunt mai frecvente la sportivi, oameni cu muncă fizică grea, bărbați care își prelungesc pozițiile de viață activă prin sporturi necontrolate necontrolate (tenis, volei, fotbal, baschet, alergare).
Primul loc în frecvență îl ocupă pacienții cu rupturi ale tendonului lui Ahile (aproximativ 61%), apoi pacienții cu leziuni ale tendonului proximal și distal al mușchiului biceps brahial (34-35%), mult mai rar - rupturi ale tendoanele rotatorilor scurti ai umărului și ligamentul rotulian propriu.
Studiile histologice ale tendoanelor deteriorate (S. I. Dvoinikov, 1992) au arătat că microtraumele și supraîntinderea aparatului tendo-muscular care au precedat ruptura duc la modificări trofice, funcționale și apoi structurale ale tendonului și țesutului muscular, adică provoacă „ boală traumatică »aparatul tendon-muscular. Acest lucru provoacă leziuni structurale semnificative ale tendoanelor și mușchilor, ceea ce este cauza unor rupturi la sarcinile anterior adecvate sau care le depășesc ușor pe cele adecvate.
Există leziuni deschise și închise ale aparatului tendo-muscular, rupturi complete și parțiale, leziuni proaspete, învechite și cronice.
Diagnosticul leziunii tendonului lui Ahile nu este ușor atât în perioadele acute, cât și în cele de lungă durată de leziune.
În primele zile după ruptură, edem în zona afectată și treimea inferioară a tibiei, păstrarea flexiei plantare a piciorului datorită tendonului conservat al mușchiului plantar lung a pus chirurgul începător pentru posibilitatea a unei rupturi parțiale a tendonului lui Ahile și a posibilității unui tratament conservator de succes. Accentul pe tratamentul conservator se explică și prin teama de intervenție chirurgicală, care este adesea complicată de necroza marginilor plăgii cutanate și de multe luni de respingere a tendonului și a materialului de sutură. Această complicație, chiar și în mâinile chirurgilor cu experiență, apare la 12-18% dintre pacienții operați (S.V. Russkikh, 1998).
Este necesar, ca axiomă, să acceptăm toți paramedicii și chirurgii că nu există rupturi parțiale ale tendonului lui Ahile. Toate sunt complete și toate au nevoie de tratament chirurgical. Ruptura completă și necesitatea unui tratament grav în spital sub-
spune un simptom simplu - pacientul nu se poate ridica pe degete, deoarece acest lucru necesită ambele tendoane lui Ahile sănătoase, iar unul dintre ele este rupt.
Pacientul trebuie internat în spital, culcat și să ofere membrului rănit o poziție ridicată. Cel mai simplu mod de a face acest lucru este să puneți un bandaj de plasă pe picior până la treimea mijlocie a coapsei sau un ciorap obișnuit din bumbac și să atârnați piciorul de partea distală a ciorapii de rama noptierei și să puneți o pernă mare sau Beler atela sub coapsă. De asemenea, atașăm această poziție piciorului și piciorului inferior în tratamentul leziunilor la nivelul articulației gleznei. După cedarea completă a edemului (4-5 zile), retracția peste locul rupturii tendonului lui Ahile devine clar vizibilă. Se observă mai ales dacă pacientul este pus pe un scaun în genunchi și se uită la ambele tendoane lui Ahile.
Toți pacienții au un simptom pozitiv al degetului - este necesar să se țină partea exterioară a degetului arătător al mâinii drepte de sus de la mușchiul gambei în jos de-a lungul tendonului lui Ahile până la tuberculul calcanean. În punctul de rupere, degetul cade.
S. I. Dvoinikov (1992) oferă două trucuri simple. Acesta este un simptom al „presiunii cu degetul” și un simptom al „mișcării fragmentului periferic al tendonului”.
Primul simptom este definit după cum urmează - chirurgul își apasă cu forță degetul pe locul presupusei rupturi, în timp ce pacientul pierde posibilitatea de flexie și extensie activă a piciorului pe partea laterală a leziunii.
Al doilea simptom este că chirurgul apasă cu degetul mâinii stângi pe zona presupusei rupturi de tendon, iar cu mâna dreaptă face o mișcare pasivă a piciorului pacientului. Sub piele, în regiunea subcalcaneană, există un capăt distal distal clar definit al tendonului lui Ahile lezat, ale cărui mișcări pot fi determinate și prin palpare.
Mai dificil este diagnosticul de rupturi învechite și cronice, atunci când regenerarea care a apărut la locul rupturii ascunde simptomele digitale. Dar până în acest moment, atrofia mușchiului subcutanat este deja vizibilă cu privire la ochi, ceea ce este documentat prin măsurarea circumferinței piciorului inferior în treimile sale superioare și mijlocii. Ca și înainte, pacientul nu poate sta pe degetul piciorului rănit, ca și înainte, când ține degetul arătător de-a lungul suprafeței din spate a piciorului inferior de la gambe până la călcâi, se determină o „înclinare” la locul rupturii. .
Pacientul trebuie operat fără greș, deoarece în timp, atrofia mușchiului gastrocnemian va crește, iar apoi alți mușchi ai piciorului inferior, șchiopătarea și nemulțumirea față de calitatea vieții pacientului vor crește din cauza limitării funcționale declarate a membrului afectat. .
Trebuie remarcat imediat că sutura unui tendon lui Ahile lezat este o operație foarte delicată și trebuie efectuată într-un centru specializat de traumatologie ortopedică sau într-un spital raional de către un chirurg cu înaltă pregătire, care știe să efectueze această operație în mod fiabil.
În primul rând, operația nu poate fi efectuată sub anestezie locală, anestezia trebuie neapărat să fie completă - este fie anestezie, fie spinală, fie anestezie epidurală.
Pentru ca chirurgul să fie convenabil să opereze, pacientul trebuie să se întindă pe burtă, călcâiul trebuie să „arată” drept în sus.
Nu imi place sa fac operatii sub garou daca exista electrocoagulare. Dacă nu este acolo, atunci trebuie să puneți un garou pe treimea superioară a piciorului inferioară, dar îndepărtați-l înainte de a sutura rana și opriți bine sângerarea.
Piciorul trebuie spălat bine de mai multe ori cu apă caldă și o cârpă moale și săpun înainte de operație. Ea face ultima baie cu o seara inainte de operatie si se inveleste intr-un cearceaf steril. Dacă este nevoie să bărbierești părul de pe spatele piciorului inferior, atunci acest lucru ar trebui făcut dimineața, cu o oră înainte de operație. Seara, în ajunul operației, este imposibil să bărbierești părul, deoarece inflamația eventualelor tăieturi (zgârieturi) ale pielii va face ca rana să supureze.
Accesul nu trebuie să fie în niciun caz pe linia mediană peste tendon. După coaserea capetele sale în poziția de flexie plantară a piciorului, este dificil să aduci marginile plăgii pielii fără tensiune. Acest lucru este și mai dificil de realizat dacă se efectuează o plastie de tendon.
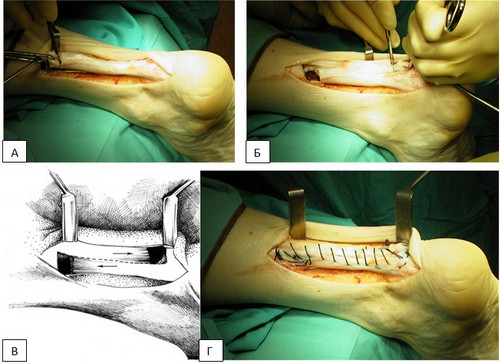
Mă bucur de acces extern de mulți ani - încep incizia de pe linia mediană a suprafeței posterioare a piciorului inferior la 12-13 cm deasupra locului de ruptură, merg ușor pe partea laterală și apoi cobor vertical printr-un punct situat în mijlocul distanţei dintre marginea posterioară a gleznei laterale şi tendonul lui Ahile, până la nivelul marginii superioare a tuberculului calcanean, apoi înfăşurez incizia orizontal pe tuberculul calcanean (Fig. 15.1). Trebuie avut grijă să nu se deterioreze n.suralis. Paratenonul este disecat de-a lungul liniei mediane. Capetele rupte ale tendonului sunt ușor de găsit și rezecate economic. Dacă decalajul este cronic, atunci regeneratul este excizat. După aceea, piciorul primește flexie plantară maximă și capetele reîmprospătate ale tendonului sunt suturate împreună.
La rupturi proaspete se poate folosi orice sutură de tendon - Rozov, Casanova, Sipeo, în formă de U. Sutura Kessler modificată de S. V. Russky (1998) este rațională (Fig. 15.1, b). Această sutură diferă de sutura Tkachenko prin faptul că înnodarea firului are loc la două niveluri deasupra zonei de ruptură a țesutului tendonului. După legarea suturii Kessler, se aplică suturi suplimentare adaptive în formă de U din nailon subțire.
Deoarece un tendon alterat patologic este de obicei rupt, este indicat să se efectueze o intervenție chirurgicală plastică în cazul unor leziuni proaspete. Acest lucru este absolut necesar pentru rupturile cronice. Prefer o tehnică simplă de plastie Chernavsky - o clapă lungă de 5-6 cm este tăiată de la capătul superior al tendonului cu baza în jos și transferată la capătul inferior al tendonului. La tensiune maximă, lamboul se suturează cu un capron subțire la ambele capete ale tendonului deteriorat.
Pentru a întări cusătura și pentru a îmbunătăți alunecarea tendonului la persoanele implicate în sporturi profesionale (profesori de educație fizică, sportivi, artiști de circ), pe lângă cusătura tendonului și chirurgia plastică, iau o bandă din propria fascia de pe suprafața exterioară a coapsei 3 cm lățime, 10-12 cm lungime și înfășurați-l cu o bandă fascială ca tendon suturat în spirală. Banda fasciei este suturată la ambele capete ale tendonului și între ele cu suturi subțiri continue. După aceea, cu flexia plantară minimă a piciorului, parathenonul, țesutul subcutanat și pielea sunt suturate cu suturi continue. Flexia plantară a piciorului la 25-30° se fixează cu o atela de ipsos aplicată de la rotulă până la vârful degetelor de-a lungul suprafeței anterioare a piciorului și a piciorului inferior. Nu este necesară fixarea articulației genunchiului. După îndepărtarea suturilor (nu mai devreme de 12-13 zile), piciorul este adus în poziția fiziologică mijlocie (flexie plantară de 10 °) și fixat cu un pansament orb de ipsos de la capul oaselor metatarsiene până la articulația genunchiului. Un călcâi este turnat sub arcul piciorului, iar mersul cu o încărcătură este permis. La 6 săptămâni de la operație, bandajul de gips este îndepărtat, este permis mersul cu un băț și se prescriu exerciții de fizioterapie. Încărcare completă este posibilă la 8-9 săptămâni după operație.
Este dificil de tratat rupturile cronice atunci când au trecut câteva luni după leziune și există o regenerare de până la 10 cm sau mai mult între capetele tendonului afectat. Asistența acestor pacienți ar trebui oferită într-un departament specializat de chirurgie plastică.
În timpul operației, regenerarea cicatricială este excizată complet, se efectuează miotenodeza capătului superior al tendonului și mușchiului gastrocnemian pentru a putea fi tensionat prin apropierea capetele tendonului. Defectul rămas este reparat prin autoplastie cu unul sau două lambouri pediculate obținute din părți opuse ale tendonului. Apoi se efectuează ondularea suprafețelor laterale ale tendonului.
la locurile de grefă. Zona de sutură trebuie să fie descărcată de tendonul muşchiului lung plantar sau de o parte a tendonului disecat longitudinal al muşchiului lung peronier. Acest lucru îmbunătățește cursul proceselor de regenerare a tendonului lui Ahile deteriorat.
Diagnosticul și tratamentul leziunilor tendonului proximal al abdomenului lung al bicepsului brahial
Leziunile bicepsului umărului reprezintă mai mult de jumătate din rupturile subcutanate ale tendoanelor și mușchilor. Conform literaturii de specialitate, din toate leziunile mușchiului biceps, 82,6-96% din cazuri apar în afectarea capului lung, 6-7% la burta comună a mușchiului și 3-9% la tendonul distal.
Afectarea mușchiului biceps este mai frecventă la bărbații angajați în muncă fizică, când există o traumatizare pe termen lung a acestui mușchi prin suprasolicitare („boală traumatică” a tendonului conform S.I. Dvoinikov, 1992).
Ruptura tendonului capului lung este observată de pacient cu o durere ascuțită în proiecția leziunii. Pacientul observă o formă neobișnuită a mușchiului atunci când brațul este îndoit la articulația cotului. Această deformare se observă bine dacă îi cereți pacientului să încordeze mușchiul biceps cu articulația cotului îndoită în unghi drept. Mușchii de pe partea laterală a rănii sunt scurtați și trași până la mijlocul umărului și stau sub piele cu un tubercul vizibil.
Pacientului trebuie rugat să miște încet ambele mâini în lateral. În același timp, este detectată o anumită întârziere a membrului superior deteriorat. Cu opoziție activă la abducția brațelor pacientului, se poate observa o scădere a forței membrului pe partea laterală a leziunii, pacientul simte apariția unei dureri ascuțite în mușchiul umărului vătămat.
Operația de restabilire a continuității capului lung al bicepsului brahial poate fi efectuată de un chirurg și un traumatolog la un spital raional.
Tendonul deteriorat în starea de tensiune a mușchiului biceps este fixat pe un nou loc de atașare - este suturat la humerus în regiunea șanțului tibiofibular sau la procesul coracoid al scapulei.
Dacă tendonul este rupt mai aproape de burta mușchiului și capătul distal este prea scurt, tendonul este prelungit cu un lambou fascial prelevat din fascia gastrocnemiană a coapsei sau o alogrefă fascială conservatoare. Capătul proximal alterat degenerativ al tendonului este tăiat la nivelul șanțului intertubercular și îndepărtat.
Plastia unui tendon lung și suturarea acestuia la locul obișnuit de atașare (tuberositas supraglenoidalis) este prea traumatizantă și nu dă întotdeauna rezultate bune. Este mai convenabil să se tivulească capătul tendonului rupt în partea superioară a șanțului intertubercular.
Dacă capul scurt (intern) al mușchiului biceps este deteriorat, acesta este suturat sau restaurat plastic cu ajutorul fasciei.
După operație, brațul se fixează cu o pernă în formă de pană îndoită la 60° la articulația cotului și o eșarfă timp de 3 săptămâni. Masajul, exercițiile terapeutice și procedurile termice completează tratamentul. Dacă în timpul operației se utilizează un tendon sau o alogrefă conservată fascială, atunci mișcările active sunt permise după 5-6 săptămâni.