De ce apar entorsele picioarelor și cum să le tratezi
Entorsele dureroase ale picioarelor sunt o leziune comună a articulației gleznei. Acest termen se referă la deteriorarea membrului inferior ca urmare a unei răni:
- Întinderea tendoanelor care leagă oasele de mușchi.
- Ruptura colagenului țesutului conjunctiv fibros al ligamentului articular. Este responsabil pentru conexiunea puternică a oaselor scheletului.
- Multiple rupturi microscopice ale fasciculelor de colagen ale gleznei.
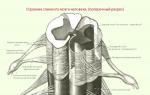
Anatomia piciorului inferior
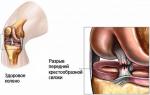
Piciorul, care asigură mersul corect și este primul care primește șocuri la mers, suferă o sarcină semnificativă, deoarece acționează ca un amortizor de șoc. Această parte a membrului inferior este o structură complexă formată din patru oase. O articulație complexă, care are o formă asemănătoare unui bloc, este formată din tibie, peroneu, talus și calcaneus. Două dintre ele arată ca o furcă cu două dinte care acoperă oasele piciorului. Datorită acestui fapt, articulația gleznei are proprietăți de arc și de împingere. Prin urmare, sunt posibile mișcările piciorului: flexie, extensie, abducție, fantomă, supinație, pronație.
Deoarece această articulație produce multe mișcări diferite, acest design este foarte serios atașat de ligamente din spate, din interior și din exterior. Astfel de fire de fixare constau din țesut conjunctiv dens. Acestea protejează articulația gleznei de încărcare excesivă și asigură poziția sa naturală, împiedicând deplasarea susținerii ferme a țesuturilor moi ale extremităților inferioare.
Cauzele entorsei la picioare
Această patologie poate fi cauzată de:

- Leziuni.
- Supraefortul membrului ca urmare a încărcării repetitive excesive. De obicei, astfel de răni sunt de natură domestică, deoarece uneori o persoană sub influența unei sarcini mari face o mișcare care depășește amplitudinea sa normală. În acest caz, piciorul ia o poziție nefirească.
- Ca urmare a tensiunii excesive monotone a aparatului ligamentar al piciorului în timpul supinației, are loc pronația, întinderea ligamentelor piciorului. Cu această leziune apar tulburări locale de microcirculație și dezvoltarea proceselor degenerative.
- Ligamentul este adesea deteriorat în timpul mișcărilor bruște, dacă pacientul a alunecat, a sărit fără succes, a căzut, a alergat pe gheață, suprafețe neuniforme, și-a tras piciorul cu putere.
Factori care cresc riscul de leziune a ligamentului gleznei:
- Supraponderal.
- Plimbare lungă, greutăți în mișcare, activitate fizică crescută.
- Arcul piciorului excesiv de mărit sau picioarele plate.
- Purtarea pantofilor incomozi cu tocuri înalte, platformă, îmbrăcăminte sport de calitate scăzută pentru picioare care nu fixează bine glezna.
- Modificările artrotice contribuie la instabilitatea acestui organ al sistemului musculo-scheletic.
- Slăbiciune congenitală a aparatului ligamentar.
- Antrenamentul incorect al sportivilor care nu acordă atenția cuvenită întăririi mușchilor piciorului și piciorului inferior.
- Întinderea mușchilor piciorului.
- O astfel de leziune poate apărea cu fracturi intra-articulare, entorse, luxații în această zonă.
- Boli care perturbă conducerea fibrelor nervoase sau afectează țesutul muscular.
Simptome de afectare a ligamentelor gleznei
 Aceste semne apar după o accidentare. Cu toate acestea, uneori pacientul nu simte durere și continuă să se miște. Ca urmare, are loc o creștere a volumului leziunii membrului.
Aceste semne apar după o accidentare. Cu toate acestea, uneori pacientul nu simte durere și continuă să se miște. Ca urmare, are loc o creștere a volumului leziunii membrului.
Când glezna este întorsă, aparatul ligamentar al piciorului este afectat:
- Ca urmare a unei leziuni traumatice, fibrele ligamentului gleznei sunt rupte sau rupte.
- Această leziune a piciorului cauzează leziuni de severitate diferită și pierderea funcțiilor importante ale membrelor.
- În interiorul fibrelor elastice și de colagen, apare hemoragia.
- In zona afectata apar senzatii dureroase puternice, care cresc brusc la mers, simtind glezna, noaptea.
- Pacientul simte clicuri atunci când mișcă membrul inferior.
- Pacientul are rigiditate de mișcare. Poate exista imobilitate completă a gleznei.
- Uneori, în timpul mersului, există o „slăbire” a articulației deteriorate.
- După câteva ore, apare umflarea, care crește pe parcursul a trei zile.
- Adesea există un hematom.
Aceste simptome ale gleznei variază în intensitate.
Clasificarea leziunilor ligamentelor gleznei
Primul grad:

- Există o ruptură a mai multor fibre ale ligamentului.
- Durerea în zona articulației este moderată.
- Gama de mișcare a piciorului este ușor limitată.
- Pacientul simte o ușoară durere.
Gradul II:
- Există umflături și umflături marcate.
- Durere severă la gleznă.
- Volumul mișcărilor active ale piciorului este limitat.
Gradul al treilea:
- Mobilitatea afectată a articulației gleznei.
- Hemoragie și durere severă.
Diagnosticarea daunelor
Medicul poate trage concluzii despre natura leziunii gleznei pe baza palpării, a rezultatelor radiografiei. În timpul unei examinări vizuale, pe baza plângerilor pacientului, medicul poate determina natura leziunii piciorului.
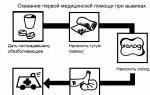
Primul ajutor pentru pacient
Masuri de prim ajutor:

- Un pacient rănit trebuie să fie așezat sau culcat.
- Pentru a exclude strângerea țesuturilor moi, este necesar să îndepărtați pantofii și șosetele de pe membrul deteriorat.
- Zona afectată a corpului are nevoie de imobilizare - imobilitate, odihnă și descărcare. În decurs de o săptămână, se recomandă limitarea maximă a mișcării în articulație.
- Pentru imobilizarea membrului afectat, în scopul imobilizării, se folosesc produse ortopedice de susținere sau se aplică temporar un bandaj de fixare strâns dintr-un bandaj elastic, eșarfă, eșarfă. Dacă degetele membrului inferior devin albe sau durerea se intensifică, acesta este un semn că bandajul este prea strâns.
- Pentru a crește fluxul de sânge din membrul afectat, trebuie să vă întindeți, să vă puneți piciorul pe o rolă sau o pătură.
- Crioterapia este utilizată pentru a îngusta vasele de sânge. Se folosesc pachete medicale cu gheață, un prosop umed rece sau gheață învelită într-o cârpă uscată. O compresă rece se aplică pe pielea din zona articulațiilor în prima zi la fiecare două ore timp de cel mult 20 de minute pentru a preveni dezvoltarea degerăturilor.
- Pentru a reduce intensitatea durerii, puteți lua o tabletă dintr-un medicament anestezic.
- Este necesară o vizită urgentă la medic. Este deosebit de important să faceți acest lucru dacă, în timpul rănii, s-a auzit o crăpătură caracteristică, a apărut roșeață, umflarea severă sau durerea s-a intensificat.
- Cu orice entorsă, pacientul ar trebui să se simtă mai bine în 2 până la 3 zile. Dacă acest lucru nu se întâmplă, este necesară consultarea unui medic.
Tratamentul conservator al leziunilor gleznei
Metodele terapeutice pentru tratarea pacienților afectați trebuie alese de către chirurg. Alte tactici pentru tratamentul entorsei picioarelor depind de imaginea cu raze X și de severitatea simptomelor. Fibrele ligamentare au o capacitate mare de regenerare. Prin urmare, suprafața afectată a ligamentelor se caracterizează printr-un grad ridicat de vindecare.
Pentru traumatisme de gradul I:

- Terapie antiinflamatoare pentru leziunile țesuturilor moi.
- Pentru a anestezia pacientul, așa cum este prescris de medic, se pot folosi febrovid, artradol, ibuprofen, ketorolac, naproxen sub formă de injecții. Ibuprofen-gel, diclak, voltaren, heparina sub formă de unguente și tablete sunt eficiente.
- Fixarea articulației gleznei este necesară doar în primele două sau trei zile. Pentru a nu dezvolta slăbirea ligamentelor, atunci mijloacele de imobilizare a articulației sunt îndepărtate.
- Începând din a doua zi, este necesară stimularea fluxului venos. Pielea din zona afectată în primele două zile este lubrifiată cu lioton, troxevazină, unguent cu heparină. Din a treia zi, se folosesc unguente de încălzire apizartron, capsicam.
- Compresele reci se aplică doar în prima zi. Apoi, pentru a accelera vindecarea ligamentelor, se folosesc proceduri termice, care contribuie la activarea circulației sanguine.
- O metodă eficientă de tratament este fizioterapia. SWT - terapia cu unde de șoc ajută la eliminarea rapidă a consecințelor unei leziuni la nivelul sistemului musculo-scheletic. Unda de șoc acționează asupra țesuturilor afectate. Medicul poate prescrie un curs de alte proceduri de fizioterapie restauratoare și de încălzire.
- Începând cu a patra zi, este necesar să se efectueze exerciții de întărire a mușchilor piciorului și coapsei. În poziția culcat, balansările picioarelor în lateral, mișcările circulare și ridicările extremităților inferioare sunt eficiente.
Pentru traumatisme de gradul doi:

- Medicamentele folosite sunt aceleași ca pentru traumatismele de gradul I.
- În prima zi este nevoie de o compresă rece, în următoarele zile - căldură uscată.
- Poziția ridicată a membrului este important de menținut timp de trei zile.
- În două săptămâni, articulația ar trebui să fie imobilizată. Mișcarea în articulația gleznei nu este recomandată. Abia din a șasea zi este permis să începeți treptat să mișcați degetele. Din a treia săptămână de tratament, pacientul are nevoie de exerciții de fizioterapie timp de o lună.
Pentru traumatisme de gradul trei:
- Calmante și injecții.
- De obicei, chirurgul aplică un ghips.
- În cazurile severe, este necesară o intervenție chirurgicală pentru a restabili integritatea ligamentelor rupte.
- Starea de repaus a membrului inferior timp de o lună. Mișcările degetelor în stare de imobilizare se efectuează numai la recomandarea medicului nu mai devreme de o săptămână după leziune.
Dacă există simptome ale unui ligament rupt, ar trebui să consultați un medic pentru a obține ajutor medical și pentru a trata membrul rănit de către un specialist calificat. Este foarte periculos să se angajeze în auto-tratament pentru entorse, deoarece riscul de a dezvolta forme severe ale procesului inflamator este foarte mare.
Primul ajutor, care este oferit în mod competent și la timp, ajută la un tratament eficient.
Acest lucru ajută la îmbunătățirea calității vieții victimelor, la recuperarea rapidă a capacității de muncă.