Disconfort la genunchi fără durere
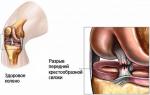
Ligamentul încrucișat anterior este situat chiar în centrul articulației genunchiului și este unul dintre principalii săi stabilizatori, împiedicând mișcarea tibiei din cauza fibrelor de colagen. Datorită mobilității mari a acestei articulații, apar adesea leziuni, majoritatea sportive, precum entorsă, ruptură de ligament. Printre leziunile care duc la aceasta se pot distinge traumatismele mecanice și traumatismele fără influența factorilor externi.
- Diagnosticarea daunelor
- Principii de bază ale tratamentului leziunilor ligamentului încrucișat al genunchiului
- Perioada postoperatorie, principalele etape ale reabilitării
- Videoclipuri similare
Diagnosticarea daunelor
Simptomele inițiale sunt următoarele: hipermobilitatea articulației genunchiului, crăparea articulației genunchiului, hemartroză și durere acută.
Dacă un ligament este rupt, sângele poate intra în articulație, provocând umflături și dureri severe. Uneori, aceste semne nu fac posibilă stabilirea diagnosticului de ruptură de ligament încrucișat anterior în primele zile. Când umflarea scade, instabilitatea și insuficiența articulației genunchiului sunt de obicei vizibile imediat, deoarece ligamentul încrucișat anterior nu mai poate împiedica mișcarea piciorului inferior.
Când se examinează un pacient, se aplică de obicei principiul comparării cu un genunchi sănătos. Examinarea atentă permite uneori stabilirea diagnosticului unui ligament rupt după testarea piciorului bolnav. În cazuri deosebit de dificile, raze X, RMN, ultrasunete sunt folosite pentru a exclude posibilitatea fracturilor sau a altor leziuni în diagnostic.
Principii de bază ale tratamentului leziunilor ligamentului încrucișat al genunchiului
Este necesar să se înceapă tratamentul rupturilor ligamentare cu metode nechirurgicale. Există 3 tipuri de leziuni și diferite metode de tratament nechirurgical:
- Daune proaspete. În acest caz, vorbim despre perioada în care au trecut doar câteva zile de la accidentare. În prima zi, trebuie să aplicați gheață sau un tampon de încălzire rece pe genunchi, puteți utiliza unguente și tablete antiinflamatoare. Pentru o mai bună imobilizare, puteți folosi o orteză sau bandă. Dacă este necesar, se recomandă îndepărtarea sângelui din articulație cu o seringă pentru a reduce durerea.
- Leziuni proaspete. În acest caz, au trecut deja câteva săptămâni, edemul s-a diminuat, dar fuziunea ligamentului nu a avut loc. Pentru a îmbunătăți stabilitatea articulației, se recomandă întărirea mușchilor cu ajutorul unor exerciții fizice speciale. Pentru a nu provoca deplasarea în timpul exercițiilor, este necesar să purtați o orteză pe genunchiul accidentat.
- Leziunea are mai mult de 5 săptămâni, umflarea și durerea acută s-au diminuat, dar leziunea ligamentară rămâne. Dacă în această etapă există instabilitate a articulației genunchiului, atunci rezultatul ulterior al tratamentului va fi intervenția chirurgicală.

Printre cele mai optime și mai noi operații în acest caz se distinge artroscopia, care implică doar 2 incizii la genunchi cu diametrul de 1 cm, trebuie efectuat un tratament conservator preliminar, iar o operație trebuie efectuată în medie șase luni mai târziu. Deoarece ligamentele nu pot fi suturate, grefele de tendon sau protezele artificiale sunt folosite în artroscopie.
Perioada postoperatorie, principalele etape ale reabilitării
După operație, pacientul urmează un curs de reabilitare, care durează aproximativ 5-6 luni. De asemenea, trebuie menționate posibilele complicații ale unei astfel de operații. Cea mai frecventă limitare a articulației genunchiului în mișcare. Pentru a evita acest lucru, articulația este îndreptată și menținută în această stare imediat după operație. Pentru a evita cicatrizarea, este, de asemenea, necesar să se mențină activitatea rotulei. Pentru a preveni efectele secundare, pacientul este sfătuit să respecte cu strictețe regimul de reabilitare. Pacienții mei folosesc un remediu dovedit, datorită căruia poți scăpa de durere în 2 săptămâni fără prea mult efort.
În prima etapă după operație, este necesar să înfășurați picioarele cu un bandaj elastic timp de o săptămână, să-i creșteți poziția și să aplicați la rece. În decubit dorsal, încercați să extindeți complet piciorul la un unghi de 90 de grade. Odată cu începutul mersului, se recomandă utilizarea cârjelor pentru a reduce sarcina pe genunchiul dureros.

La a 2-a etapă (a doua săptămână după operație) se continuă reabilitarea primei etape, adăugând flexie până la 120 de grade. Îndoirile înainte pe picioarele drepte sunt excluse.
Etapa 3 (până la 4 săptămâni după operație) include menținerea flexiei și extensiei simetrice a genunchilor, îndepărtarea ortezei și refuzul cârjelor la mers. Puteți folosi un antrenor eliptic. Nu opriți genuflexiunile, exercițiile de întindere, începeți antrenamentul pentru echilibrul corpului.
La a 4-a etapă (4-6 săptămâni) de reabilitare, pacienților li se recomandă să se ghemuiască, să îngenuncheze, să se ghemuiască cu greutăți, să facă exerciții cu o bandă elastică, puteți începe să faceți exerciții pe o bicicletă de exerciții.

Faza 5-7 a perioadei postoperatorii are loc la 6-24 săptămâni. Exercițiile rămân aceleași, dar cu fiecare săptămână intensitatea implementării lor crește din ce în ce mai mult. Aducerea echilibrului și coordonării corpului la normal.
Și, în sfârșit, în a 8-a fază (6-9 luni după operație), refacerea articulației ar trebui să aibă loc aproape complet. Sporturile fără contact sunt recomandate pentru menținerea în formă, cel mai bine, ciclism, tenis, golf, drumeții.
Cu un răspuns în timp util la durere și disconfort, un diagnostic corect și respectarea regulilor de reabilitare, deteriorarea ligamentului încrucișat anterior al articulației genunchiului este tratată cu succes, iar în viitor este posibil să nu deranjeze deloc persoana care a suferit o astfel de leziune. .
Alegerea unui unguent pentru articulațiile genunchiului - ce va ajuta cu durerea, artrita și artroza?
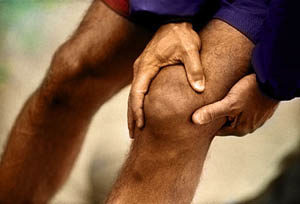
 Durerea de genunchi este un motiv comun pentru a vizita un medic ortoped. Majoritatea oamenilor se confruntă cu această problemă din când în când în timpul vieții.
Durerea de genunchi este un motiv comun pentru a vizita un medic ortoped. Majoritatea oamenilor se confruntă cu această problemă din când în când în timpul vieții.
Articulația genunchiului are o dimensiune mare și o structură complexă, îndeplinește o serie de funcții motorii importante. Datorită încărcăturii grele, este cea mai vulnerabilă din sistemul musculo-scheletic uman.
Simptomele dureroase apar la mersul sau la îndoirea membrelor și provoacă tot mai multă anxietate în timp. Articulațiile genunchiului și șoldului, glezna suportă sarcina întregului corp în timpul mișcării și stării în picioare, prin urmare, mobilitatea, activitatea motrică și performanța umană depind de biomecanica acestor articulații.
De ce mă dor genunchii?
Durerea și disconfortul la nivelul articulației genunchiului pot apărea în timpul efortului fizic, mersului și chiar în repaus.
La început, durerile nu sunt clar exprimate, apar numai după o plimbare lungă. Dar, în viitor, durerea se intensifică, există disconfort persistent. Problemele încep să aducă anxietate vizibilă: durerile de genunchi persistă zi și noapte. Există o limitare a mobilității, dificultăți de mers, ridicare și coborâre.
Principalele cauze ale durerii la nivelul articulației genunchiului sunt leziunile grave (leziuni ale meniscului, ligamentelor, tendoanelor, deplasarea rotulei, meniscopatia) sau bolile sistemului musculo-scheletic:
Rolul agenților topici în ameliorarea durerii și a inflamației
Metodele moderne de tratament sunt concentrate pe obținerea de rezultate maxime cu efecte secundare minime. Un rol important în conceptul general de tratament al bolilor articulare îl ocupă agenții externi.
Cremele, unguentele, gelurile, decocturile, loțiunile au ca scop ameliorarea rapidă a durerii și a inflamației articulațiilor. Medicamentele acționează în zona de aplicare și nu afectează restul corpului.
Din cele mai vechi timpuri, agenții externi au fost utilizați cu succes pentru a trata diferite afecțiuni articulare. În medicina modernă sunt larg răspândite substanțele medicinale naturale, precum veninul de șarpe și albine, propolisul, tincturile și unguentele din scoarța de salcie, salcia (care conține salicilați care au efecte antiinflamatoare).
Unguentul selectat în mod corespunzător permite nu numai să scapi de durerile articulare, ci și să mărească eficacitatea tratamentului principal cu medicamente și injecții. Mijloacele externe sunt mai sigure, ajută pacientul să obțină ușurare și să mențină o stare de remisie.
Grupuri de ameliorare a durerii la genunchi
Conform clasificării actuale (aprobată de OMS și adoptată în Rusia), toate medicamentele topice pentru tratamentul bolilor sistemului musculo-scheletic sunt împărțite în 4 grupuri principale:
Ingredientele active ale acestor medicamente au molecule mari care nu pot pătrunde în celulele pielii și afectează țesuturile, așa că este mai bine să folosiți condroprotectorii nu extern, ci sub formă de injecții.
Tratament local pentru artrita genunchiului
Cu artrita articulației genunchiului, la locul localizării procesului inflamator apar durere, îngroșare și roșeață.
Pentru a ameliora simptomele durerii în artrita genunchiului, se folosesc unguente și geluri pe bază de AINS. Sunt ușor de frecat și au un efect analgezic pronunțat.
Cel mai adesea, următoarele unguente sunt utilizate în tratamentul local al artritei articulației genunchiului:
Unguentele regeneratoare au un efect bun pentru tratamentul inflamației articulațiilor genunchiului: Viparin, Cobratoxan, Apizatron, Ungapiven și altele.
Unguente folosite pentru artroză
Artroza articulației genunchiului este tratată cu ajutorul unei terapii complexe. Un rol deosebit în tratamentul drogurilor îl ocupă medicamentele de uz extern. Unguentele pentru articulații sunt făcute din ingrediente naturale și au efecte secundare minime.
Pentru artroza articulației genunchiului, se folosesc următoarele unguente: 
- medicamente nesteroidiene (Nise, Finalgel, Ketonal);
- pe bază de capsacină (Finalgon, Kapsikam, Nikoflex, Espol);
- pe bază de acid salicilic și salicilați (Viprosal, Bom-benge, Efkamon etc.);
- preparate homeopatice de acțiune complexă (Dimexide);
Unguentul selectat în mod corespunzător oprește cu succes sindromul durerii, reduce procesul inflamator. Spre deosebire de injecții, unguentele și gelurile sunt ușor de utilizat, acționează local și ajută la evitarea efectelor negative asupra ficatului.
Simptomele durerii asociate cu boli ale articulațiilor sunt deosebit de greu de tolerat de către vârstnici. Gama modernă de produse farmaceutice este atât de bogată încât nu permite persoanelor majore să aleagă medicamentul necesar, potrivit pentru indicații și preț.
Pentru persoanele în vârstă, nu numai eficiența este importantă, ci și disponibilitatea remediului, în ceea ce privește raportul preț-calitate, am ales trei analgezice ieftine, potrivite pentru ameliorarea durerii și inflamațiilor de la articulațiile genunchiului:
- Unguent Kapsikam. Este o alternativă bună la medicamentele scumpe, ajută la scăderea durerii în articulație, reduce procesul inflamator.
- Apizatron. Unguent cu venin de albine, eficient pentru tratamentul vârstnicilor și sportivilor. Substanța activă a medicamentului dilată vasele de sânge, activează circulația sângelui, crescând astfel metabolismul în zonele patologice.
- Diclofenac. Are un cost accesibil și elimină eficient durerile articulare, modificările degenerative și umflarea.
Pentru copii și adolescenți
În copilărie și adolescență, există boli asociate cu inflamația articulațiilor. Poate apărea și artroza - modificări degenerative-distrofice în care cartilajul articular poate fi distrus.
 Simptomele unor astfel de procese sunt durerea și o criză caracteristică și clicuri în genunchi atunci când se mișcă. Poliartrita reumatoidă poate apărea după o răceală, SARS, gripă, amigdalita.
Simptomele unor astfel de procese sunt durerea și o criză caracteristică și clicuri în genunchi atunci când se mișcă. Poliartrita reumatoidă poate apărea după o răceală, SARS, gripă, amigdalita.
Autotratamentul articulațiilor la copii nu este permis, este necesară o examinare specială și o terapie sub supravegherea unui medic.
Un medicament eficient și sigur pentru tratamentul articulațiilor la copii este Collagen Ultra. Poate fi utilizat pentru tratarea copiilor peste 12 ani în combinație cu terapia medicamentoasă prescrisă de un medic.
TOP 10 cele mai populare unguente pentru articulațiile genunchiului
Gama modernă de unguente pentru refacerea sistemului musculo-scheletic este destul de largă. Spectrul de acțiune terapeutică a acestor preparate externe acoperă simptomele patologice rezultate din leziuni sau boli cronice.
Medicamentele populare în domeniul tratamentului genunchiului și altor articulații mobile sunt:

Pe lângă medicamentele enumerate pentru uz extern, sunt utilizate pe scară largă unguentele și gelurile homeopate pe bază de plante (ledum, belladona, sunătoare, arnica etc.).
Ce altceva poate amorți articulația?
Alegerea medicamentelor specifice este efectuată de medic pe baza anamnezei, examinărilor clinice și funcționale. În prezența durerii cronice, se stabilește cauza și natura patologiei (reflectată, neuropatică sau centrală), după care se prescrie tratamentul terapeutic.
Orice remediu trebuie prescris ținând cont de starea sistemelor corpului pacientului. În bolile cardiovasculare, administrarea de medicamente din grupa AINS provoacă un risc de complicații vasculare. În acest caz, opioidele, Paracetamolul sunt mai potrivite pentru a calma durerea.
În bolile tractului gastrointestinal și costumul de sângerare internă, NAS sunt prescrise cu inhibitori ai pompei de protoni (omeprazol).
Cu durere severă care nu dispare după utilizarea calmantelor, natura infecțioasă a bolii trebuie exclusă. Pentru durerea acută, relaxantele musculare și anestezia locală vor fi eficiente.
Injecții pentru durere
Cele mai cunoscute medicamente antiinflamatoare nesteroidiene din fiole pentru injectare în articulație sunt:

Aceste medicamente au un efect analgezic și antiinflamator pronunțat, dar au o serie de contraindicații și efecte secundare comune.
Analgezice sub formă de tablete
Conform studiilor moderne, administrarea intramusculară și administrarea orală a medicamentelor au aceeași eficacitate, deoarece oferă aceeași biodisponibilitate a medicamentului. Prin urmare, efectele secundare ale tratamentului cu tablete și injecții sunt aproape aceleași.
Exemple de analgezice AINS în tablete:
Analgezice combinate:
- Neurodiclovit (diclofenac și vitaminele B);
- În continuare (ibuprofen și paracetamol);
- Panoxen (diclofenac și paracetamol).
Condrorotectorii:
- Aflutop, Arteparon, Mukartrin;
- acid hialuronic sau glucozamină.
Principii generale de tratament
În tratamentul bolilor articulare de diferite etiologii, trebuie respectate reguli generale. Principiul principal al tratamentului patologiilor sistemului musculo-scheletic și al bolilor articulației genunchiului, în special, este complexitatea (combinație de tratament medicamentos, fizioterapie, terapie cu exerciții fizice, terapie manuală).
Principalele domenii de tratament includ următoarele:
- stabilirea cauzelor bolii și luarea de măsuri pentru eliminarea factorilor care contribuie la dezvoltarea bolii (terapie etiotropă);
- terapie antiinflamatoare de bază, imunosupresoare;
- tratament de fizioterapie;
- activitate motrică, terapie prin exerciții;
- dieta speciala;
- intervenție chirurgicală (dacă este necesar).
Trebuie amintit că nu există o opțiune de tratament unică și universală chiar și pentru aceeași boală. În fiecare caz individual, este important să se ia în considerare nu numai natura bolii, gradul de dezvoltare a acesteia, ci și starea generală a persoanei, prezența bolilor cronice sau a altor patologii ale sistemelor de funcționare a sistemele corpului.
Alegerea medicamentelor în fiecare caz trebuie efectuată de un medic! Autoadministrarea este inacceptabilă, orice acțiune care vizează tratamentul medicamentos trebuie convenită cu un specialist și nu trebuie permisă aportul necontrolat de medicamente.
Tratamentul sistemului musculo-scheletic al corpului necesită o examinare preliminară amănunțită, consultări ale specialiștilor restrânși și măsuri cuprinzătoare care vizează întărirea sistemului imunitar al organismului, o terapie cu drepturi depline în timp util și dezvoltarea unui program de stil de viață sănătos.
Aproape oricine poate avea probleme la genunchi. Ar fi greșit să credem că acest lucru se aplică doar persoanelor implicate în sport sau muncă grea. După cum arată practica medicală, durerea de genunchi afectează toate categoriile sociale și diferitele grupe de vârstă. Astfel de senzații apar adesea în timpul exercițiilor fizice, care pot fi atribuite urcării scărilor.
Motivele
Articulația genunchiului este expusă unui număr mare de factori adversi. Apariția bolilor sistemului musculo-scheletic contribuie la stilul de viață al unei persoane, în special la creșterea sarcinii sau, dimpotrivă, la inactivitate. Deoarece genunchii suportă greutatea corpului, situația este doar agravată cu obezitatea, iar procesele metabolice în combinație cu modificările legate de vârstă completează formarea patologiei.
Dacă există plângeri de durere în genunchi la coborârea scărilor, atunci este necesar să ne gândim la posibilitatea de a dezvolta următoarele condiții:
- Osteoartrita.
- Meniscopatie.
- Tendinita.
- Bursita.
Senzațiile neplăcute la nivelul genunchiului au o anumită origine, care rămâne de clarificat. Durerea ar trebui să fie un stimulent pentru o atitudine atentă față de articulații și un examen medical obligatoriu.
Doar un specialist poate determina cauza problemelor cu articulația genunchiului și poate spune cum ar trebui să se comporte fiecare pacient.
Simptome

La acceptarea unui pacient, medicul află în primul rând plângerile, detaliindu-le în același timp. Pentru a crea o imagine completă a bolii, este necesar să colectați cât mai multe informații posibil. Prin urmare, nu sunt relevate doar semnele principale, ci și suplimentare, cărora o persoană obișnuită nu le poate acorda atenție.
Este posibil ca durerea la genunchi la mers să fie singurul semn, dar mai des se întâmplă contrariul - există simptome însoțitoare. Sursa lor nu este doar un sondaj, ci și un examen clinic.
Osteoartrita
Daca leziunea genunchiului are un caracter degenerativ-distrofic, atunci se poate gandi la osteoartrita. Această boală acoperă cartilajele, oasele, ligamentele, tendoanele și mușchii, adică toate structurile articulare. Artroza progresează lent, dar constant, în timp limitând semnificativ viața activă a pacienților. Pentru a preveni dezvoltarea ulterioară a patologiei, trebuie să acordați atenție în timp următoarelor manifestări:
- Crunch, clicuri și frecare în articulație.
- Senzație de rigiditate, oboseală la genunchi.
- Mai întâi disconfort, apoi durere la mers.
- Scăderea mobilității în articulație.
- Deformarea genunchiului.
Mulți oameni ratează debutul bolii, observând deteriorarea genunchiului doar în timpul sarcinilor semnificative. Dar, în absența unui răspuns adecvat, severitatea simptomelor crește. Apoi genunchiul doare deja la coborarea scarilor, in timpul genuflexiunilor. În timp, devine dificil să mergi și să faci treburile casnice. Modificări semnificative pot fi observate imediat la ambii genunchi, ceea ce duce pacientul la dizabilitate.
Pentru a opri progresia bolii într-un stadiu incipient, ar trebui să solicitați ajutor la timp de la un specialist experimentat și calificat.
Meniscopatie

O altă cauză a durerii de genunchi la mers este leziunile la menisc. Este o placă cartilaginoasă situată între suprafețele articulare, care este responsabilă de amortizarea și stabilizarea articulației. La o vârstă fragedă, meniscopatiile sunt adesea întâlnite la sportivi, iar la vârsta mijlocie și în vârstă - chiar și la oamenii obișnuiți. Sub influența microtraumatizării constante sau a proceselor degenerative, se observă rupturi ale coarnelor sau corpului meniscului (extern și intern). La rândul său, acest lucru se manifestă prin următoarele semne:
- Durere la genunchi la urcarea scărilor, la ghemuit, la mers.
- Mobilitatea limitată a genunchiului.
- Blocarea completă a articulației.
- Este posibilă umflarea din cauza acumulării de sânge (hemartroză).
Durerea este localizată de-a lungul spațiului articular la locul meniscului deteriorat - în exterior sau în interiorul genunchiului. Uneori este greu să te ridici. De regulă, meniscopatia este unilaterală.
Tendinita
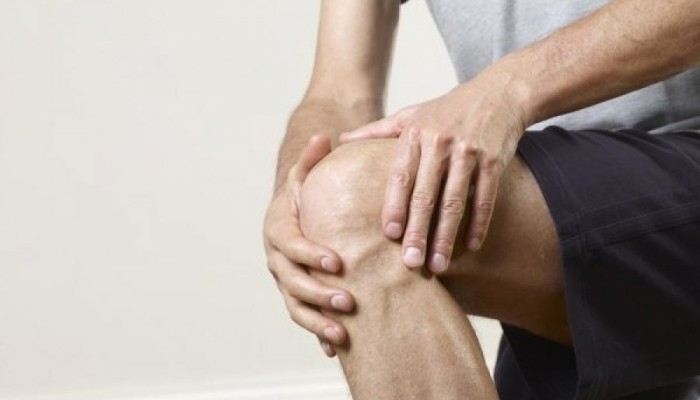
Durerea în articulație poate apărea din cauza inflamației ligamentului rotulei - secțiunea finală a tendonului mușchiului cvadriceps. Aceasta este o situație comună în rândul acelor persoane care se confruntă cu extinderea frecventă a articulației în condiții de încărcare suplimentară: în timpul săriturii, ale alergării, ridicarea greutăților. Nu e de mirare că boala a fost numită „genunchiul săritorului”.
În cazul tendinitei, partea ligamentului care este atașată direct de tibie sau rotulă este afectată. Pacienții vor prezenta următoarele reclamații:
- Durere sub rotulă, agravată de extensia picioarelor.
- Senzație de slăbiciune și tensiune în timpul extensiei în articulație.
- Durere la palparea ligamentului afectat.
De regulă, tendinita se dezvoltă în tendonul piciorului „conducător” sau „jogging”, care este cel mai relevant pentru sportivi. La persoanele peste 40 de ani, poate apărea de ambele părți. Și dacă la început senzațiile de durere apar numai după exercițiu, atunci în viitor vor începe să se tulbure în timpul anumitor mișcări și chiar înaintea lor.
Dacă te doare genunchiul drept când urcați scările, ar trebui luată în considerare tendinita.
Bursita
Mai multe pungi sinoviale sunt conectate deodată cu articulația genunchiului, care, în anumite condiții, se pot inflama. Mai mult, acest proces se desfășoară atât acut, cât și cronic. Semnul principal al bursitei este acumularea de efuziune în cavitatea rotulei, bursa poplitee sau formarea unui chist Baker. Acest lucru este însoțit de următoarele simptome:
- Durere la genunchi.
- Umflare în zona pungii.
- Înroșirea locală a pielii.
- Creșterea locală a temperaturii.
Durerea la urcarea scărilor deranjează adesea pacienții cu un chist Baker. În acest caz, poate fi detectată o proeminență situată pe suprafața din spate a articulației genunchiului.
Diagnosticare

Pentru a afla adevărata cauză a durerii de genunchi, ar trebui utilizate instrumente suplimentare de diagnosticare. Ele vor ajuta la confirmarea presupunerii medicului făcute în timpul examinării și la eliminarea posibilelor îndoieli. Următoarele examinări sunt cel mai adesea recomandate:
- Radiografia în mai multe proiecții.
- Imagistică prin rezonanță magnetică.
- Ecografia genunchiului.
- Termoviziografie.
- Artroscopia.
În anumite cazuri, o puncție la genunchi este indicată cu un studiu al compoziției fluidului rezultat. De asemenea, pot fi prescrise unele studii biochimice (indicatori de inflamație, metabolismul calciului). Este necesară consultarea unui medic traumatolog ortoped.