Boli infecțioase ale articulațiilor - cauze, simptome, diagnostic, metode de terapie și prevenire
Microorganismele patogene se pot instala nu numai pe piele, mucoase sau organe interne, ci și în cavitatea articulară. Acest fenomen este diagnosticat de medici ca artrită infecțioasă, care, în funcție de tipul de agent patogen, poate fi bacteriană, virală sau fungică. Boala este însoțită de umflarea țesuturilor moi, febră, procese inflamatorii ale sistemului musculo-scheletic.
Tipuri de leziuni infecțioase
Artrita piogenă sau infecțioasă este o boală provocată de pătrunderea florei patogene în cavitatea articulară. Microbii în cantități mari se acumulează în lichidul sinovial, provocând inflamații. În funcție de metoda de penetrare, de natura evoluției bolii și de factorii de risc care au provocat apariția lor, bolile articulare asociate cu procesul infecțios sunt împărțite în trei tipuri:
| Căi specifice de infecție | Factori de risc |
|
| Artrita infectioasa direct | bacteriile, ciupercile sau virusurile intră în lichidul sinovial, infectează țesuturile moi din apropiere |
|
| Septic | inflamația apare din cauza prezenței unei infecții în organism, intrarea acesteia în cavitatea articulară prin sânge |
|
| Reactiv | simptomele afectării articulațiilor apar la 2-4 săptămâni după infecție, în timp ce agentul patogen este absent în lichidul sinovial, cauza este răspunsul imun al organismului |
|
| dureri articulare de scurtă durată | sunt un simptom al unei alte boli infecțioase, cel mai adesea una virală, dispar de la sine după tratament, în timp ce nu se observă deteriorarea organică a articulațiilor |
|
Leziuni bacteriene ale articulațiilor
Acest tip de artrită este mai frecvent la copiii de vârstă preșcolară și școlară, precum și la vârstnici. Infecțiile bacteriene ale articulațiilor apar din mai multe motive. Pe de o parte, pătrunderea și reproducerea bacteriilor în membrana sinovială este favorizată, pe de altă parte, o scădere a forțelor imune ale organismului. Bacteriile intră mai des în articulație pe cale hematogenă (cu sânge sau limfa), după boli virale infecțioase recente sau din cauza exacerbarii bolilor cronice:
- amigdalita, sinuzita;
- granulom dentar;
- pleurezie;
- Infecție endocardită;
- colecistită sau colangită;
- pielonefrită;
- prostatita;
- osteomielita
- bruceloză.
Infecții virale
Rubeola, hepatita C sau B, virusul herpetic, parvovirusul B19 sau HIV pot provoca boli articulare infecțioase de etiologie virală. Virușii înșiși, de regulă, sunt în afara articulației, dar sunt cauza inflamației acesteia. Boala este adesea însoțită de semne de artrită obișnuită: inflamație, rigiditate, durere. Dacă inflamația a apărut ca urmare a hepatitei, atunci artrita va dispărea de la sine. În funcție de vârsta pacientului, o infecție virală a articulațiilor poate fi localizată în diferite locuri:
- La copii, părțile articulare ale mâinilor, articulațiile metatarsale ale picioarelor sunt mai des afectate.
- La adulți, articulațiile genunchiului și gleznelor sunt inflamate simetric.
Leziuni fungice
Tulpinile fungice intră în cavitatea articulară prin sistemul limfatic sau circulator de la sursa inițială de infecție sau prin răni deschise pe piele. Inflamația este însoțită de umflături, formațiuni purulente sub și deasupra pielii, febră și simptome de intoxicație generală a corpului. Există mai multe tipuri de infecții fungice:
- Histoplasmoza. Infecția apare după inhalarea particulelor de sol contaminate, a excrementelor animalelor sau păsărilor. În stadiul acut, histoplasmoza apare adesea sub formă de poliartrită cu formațiuni nodulare.
- Criptococoza. Infecția are loc prin picături în aer. Persoanele cu sistemul imunitar slăbit și copiii mici sunt cei mai susceptibili la infecții. La aproximativ 10% dintre pacienți, criptococoza provoacă osteomielita.
- Aspergiloza. Al doilea nume al patologiei este sindromul spitalicesc. Boala a fost supranumită astfel, deoarece inflamația apare atunci când ciuperca este inhalată de către pacienții imunocompromiși care sunt tratați într-un spital de chirurgie sau de traumatologie. Foarte rar, aspergiloza se transmite prin plantele putrezite.
- Actinomicoza. Ciupercile pătrund în corpul uman prin pielea deteriorată, trăiesc pe membranele mucoase ale ochilor sau gurii. Cursul cronic primar are loc cu formarea de fistule și granuloame dense, asimetria membrelor sau a feței.
- Blastomicoza. Boala în 90% din cazuri este diagnosticată la bărbați. Ciuperca intră prin contact sexual sau prin aer. Focarele primare de inflamație sunt localizate în plămâni, coloana vertebrală, mâini, coaste și craniu.
- Candidoza. Focalizarea inițială a infecției este membranele mucoase ale gurii sau vaginului. În absența unui tratament adecvat, microorganismele dăunătoare se răspândesc în țesuturile, cartilajele și oasele din jur.
- Sporotricoza. Modalitățile frecvente de infectare cu acest tip de ciupercă sunt prin tractul respirator, răni deschise pe corp, așchii. În 80% din cazuri, doar o articulație devine inflamată.
Ce infecții provoacă dureri articulare?
Medicii cred că toate microorganismele cunoscute pot fi potențial periculoase pentru cartilaj și țesutul osos. Oamenii de știință au reușit să identifice separat infecțiile care provoacă inflamarea articulațiilor în majoritatea cazurilor:
- bacterii aerobe gram-pozitive;
- stafilococ auriu;
- streptococi;
- salmonela;
- Pseudomonas aeruginosa;
- bacterii aerobe gram-negative;
- microorganisme anaerobe - peptostreptococi, clostridii, fusobacterii, bacterii;
- difteroizi;
- klebsiella;
- enterobacterii;
- bacilul tuberculozei;
- toate tulpinile de ciuperci;
- baton de gonoree;
- meningococi.
infecție cu stafilococ
Bolile provocate de stafilococ sunt cele mai frecvent diagnosticate. În plus, acest microorganism oportunist, care pătrunde în sângele pacienților cu diabet zaharat sau poliartrită reumatoidă, duce adesea la sepsis purulent. Există două tipuri de stafilococ care provoacă procese inflamatorii:
- Staphylococcus aureus - Staphylococcus aureus, pătrunde în corpul uman prin deteriorarea externă a pielii, în condiții favorabile duce foarte rapid la distrugerea țesutului cartilajului.
- Staphylococcus epidermidis este un stafilococ auriu epidermic care este periculos pentru persoanele care suferă de dependență de droguri și acei pacienți care au suferit recent o procedură de artroplastie.
streptococi
Streptococcus haemolyticus (grupa A) este considerată a doua bacterie aerobă gram-pozitivă, de natură purulentă, cel mai frecvent detectată. Pericolul β-streptococului este că microbul poate provoca complicații de bronșită, reumatism, scarlatina, miocardită, glomerulonefrită și poate duce la distrugerea globulelor roșii. Streptococul β-hemolitic afectează în mod predominant persoanele cu boli autoimune, dependenții de droguri, pacienții cu boli dermatologice purulente sau cei care au suferit traumatisme masive ale membrelor.
Gonococi
Ceva mai puțin frecvente sunt Neisseria gonorrhoeae - diplococi intracelulari gram negativi, agenți cauzatori ai bolilor cu transmitere sexuală. Inflamația articulațiilor se dezvoltă adesea la persoanele cu gonoree acută sau cronică cu răspândirea bacteriilor cu sânge din tractul genito-urinar. Femeile sunt mai susceptibile la boală, care este facilitată de debutul menstruației sau de sarcină. Dezvoltarea artritei gonococice este de obicei împărțită în două faze:
- bacteriem – durează doar 2-4 zile și se caracterizează prin febră, durere migratoare;
- septic – se poate dezvolta asimptomatic pentru o lungă perioadă de timp, ducând treptat la afectarea articulațiilor genunchiului, gleznei, cotului și încheieturii mâinii.
Bacteriile intestinale Gram-negative și infecțiile respiratorii
Haemophilus influenzae este detectat ca urmare a testelor de laborator ale lichidului sinovial în doar 10% din cazuri. Infecțiile respiratorii Gram-negative sunt diagnosticate în principal la sugari sau copii sub doi ani, care, pierzându-și imunitatea naturală, care se transmite de la femeie la copil prin laptele matern, au fost transferați prea devreme la hrănirea artificială. La adulți, infecțiile intestinale și respiratorii gram-negative pot apărea din următoarele motive:
- dependența de droguri injectabile;
- spitalizarea prelungită a pacienților vârstnici;
- imunitatea slăbită, indiferent de vârsta pacientului;
- infectie urinara.
Infecție meningococică
Evoluția meningitei cefalorahidiane epidemice este cauzată de bacteria Neisseria meningitidis, un bacil gram negativ care pătrunde în craniu prin nazofaringe, provocând inflamația meningelor. Adesea, boala de bază apare cu complicații, dintre care cea mai frecventă este artrita. În mare parte sunt afectate articulațiile mari - genunchi, șold, gleznă. În același timp, meningococii nu se găsesc în lichidul sinovial.
Bolile infecțioase ale articulațiilor se pretează bine unei terapii adecvate, iar simptomele artritei dispar de la sine, fără modificări reziduale în țesutul cartilajului. În caz contrar, sepsisul începe în 2-3 zile. Inflamația purulentă progresează rapid, afectând articulațiile paralele, ducând la pierderea capacității de mișcare independentă. Odată cu administrarea de doze mari de antibiotice, mobilitatea articulațiilor este aproape întotdeauna restabilită.
Infecții anaerobe
Cel mai frecvent agent cauzator al artritei anaerobe este Fusobacterium spp. În cele mai multe cazuri, mecanismul de declanșare este angina lui Simanovsky-Plaut-Vincent, care este adesea complicată de tromboflebita purulentă a arterelor cervicale și răspândirea hematogenă a infecției. Odată cu dezvoltarea produselor farmaceutice și apariția antibioticelor cu spectru larg, artrita anaerobă a devenit foarte rară, în principal la persoanele cu SIDA sau la pacienții care au suferit protezare a membrelor.
Factorii care provoacă dezvoltarea bolii
Bolile infecțioase ale articulațiilor sunt diagnosticate indiferent de grupa de vârstă. La adulți, inflamația extremităților inferioare sau a mâinilor este mai frecventă. La copii, poliartrita domină cu o leziune paralelă a genunchiului, cotului, articulațiilor umărului sau a regiunii șoldului. Infecția articulațiilor apare mai des la pacienți:
- suferind de artrită reumatoidă cronică;
- având boli autoimune sau infecții sistemice (HIV, gonoree);
- orientare homosexuală;
- dependenți de droguri sau alcool;
- cu diabet zaharat;
- beriberi;
- anemia celulelor secera;
- lupus sistemic;
- care au suferit o rană prin împușcătură, traumatisme sau intervenții chirurgicale;
- cu obezitate;
- se confruntă în mod regulat cu efort fizic puternic (sportivi, vânzători, agenți de securitate);
- cu predispoziție genetică;
- cu boli ale sistemului genito-urinar.
Simptomele artritei infecțioase
Simptomele bolii diferă în funcție de agentul patogen care a cauzat inflamația, vârsta și sexul pacientului. Copiii suportă boala mai acut și nu își pot descrie întotdeauna starea, ceea ce face dificilă diagnosticarea și alegerea tacticilor de tratament potrivite. În cazurile de simptome de artrită infecțioasă la copii, succesul terapiei va depinde de cât de repede caută părinții ajutor medical.
Pentru bolile infecțioase ale articulațiilor, provocate de microfloră nespecifică (streptococi, stafilococi), un debut acut este caracteristic cu simptome generale severe - febră, frisoane, slăbiciune, transpirație excesivă. Alte semne ale artritei purulente-infecțioase sunt:
- durere ascuțită în timpul palpării țesuturilor moi, cu mișcări active sau în repaus;
- ochi arzând;
- rupere;
- artralgie migratoare;
- conjunctivită;
- roșeață a pielii la locul durerii;
- o creștere a temperaturii locale;
- umflarea țesuturilor moi.
Dacă organismul reacționează prea violent la agentul patogen, apare o reacție alergică, care provoacă artrită infecțios-alergică. Microorganismele alergene includ infecțiile care provoacă boli virale respiratorii. Simptomele acestei forme de patologie sunt similare cu cele descrise mai sus. Artrita de natură gonococică se manifestă diferit. Afectează adesea glezna, cotul sau articulațiile mici ale mâinilor și este însoțită de:
- manifestări primare ale infecției urogenitale;
- erupții cutanate multiple pe piele sau mucoase - papule, pustule, peteșii;
- mialgie;
- inflamarea tecilor conjunctive de lângă tendoane.
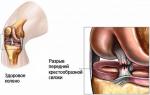
Artrita cauzată de bacilul tuberculos este predispusă la un curs cronic distructiv. Afectează părți mari articulare ale corpului - șold, genunchi, încheietură. Modificarea țesutului cartilajului are loc treptat pe parcursul a 2-6 luni. Simptomele sunt asemănătoare intoxicației generale a organismului (greață, vărsături, febră, slăbiciune) și sinovitei locale (acumularea de efuziune în cavitatea articulară), uneori apar abcese „reci”. Cele mai mici mișcări provoacă dureri acute și spasme musculare.
Artrita virală se caracterizează printr-o evoluție pe termen scurt, iar inflamația se rezolvă de la sine, fără efecte reziduale, după tratamentul cu succes al bolii de bază. Principalele simptome includ umflarea țesuturilor moi, durere în mișcări, slăbiciune. Cu gonoree și sifilis, apar simptome de oligoartrită exudativă, osteocondrită sifilitică. Ciupercile provoacă leziuni micotice ale țesutului osos și cartilajului, provoacă formarea de fistule. După forma fungică, se dezvoltă adesea complicații - osteoartrita sau anchiloza osoasă.
Diagnosticul bolilor
Dacă bănuiți boli infecțioase ale articulațiilor, trebuie să consultați urgent un medic - medic generalist, reumatolog, specialist în boli infecțioase, ftiziatru. Printre măsurile de diagnostic primare, se efectuează o examinare vizuală a pacientului, colectarea plângerilor și anamneză. Este important să se diferențieze datele obținute din artrita reumatoidă sau gutoasă, bursita purulentă, osteomielita. Pentru a clarifica diagnosticul, sunt prescrise metode instrumentale de diagnostic:
- Radiografie. În stadiile incipiente ale infecției, ajută la obținerea unei imagini generale a procesului inflamator, în etapele ulterioare - pentru a vedea distrugerea cartilajului sau a țesutului osos. Dacă nu există semne de patologie pe radiografie, medicul poate prescrie metode de diagnostic mai sensibile - ultrasunete (ultrasunete), imagistică computerizată sau prin rezonanță magnetică (CT sau RMN).
- Scintigrafia este o procedură efectuată pe un echipament radiologic special cu introducerea unei substanțe radioizotopice în corpul uman. Studiul ajută la determinarea locației exacte a procesului inflamator, la evaluarea gradului de degenerare și la excluderea prezenței neoplasmelor oncologice.
- Puncția lichidului sinovial. Dacă este prezentă infecția, lichidul are o nuanță tulbure, incluziuni purulente. O analiză a infecțiilor articulare relevă un conținut crescut de neutrofile, leucocite și o scădere a nivelului de glucoză.
- Cultura bacteriologică a lichidului sinovial cu colorație Gram. Analiza ajută la stabilirea prezenței bacteriilor gram-negative sau gram-pozitive și a sensibilității acestora la antibiotice. Bakposev este ineficient în prezența gonococilor.
- Un test de sânge general dezvăluie semne nespecifice de inflamație - o creștere a numărului de leucocite și o schimbare a formulei spre stânga, o creștere a ESR (rata de sedimentare a eritrocitelor).
- Se efectuează un test de sânge pentru anticorpi, tampoane genitale, analize de urină, o biopsie a lichidului cefalorahidian pentru a verifica pe deplin diagnosticul.

Tratamentul infecției articulare
În perioada acută a bolii, pacientul este internat. Terapia medicamentosă include utilizarea de antibiotice, care sunt selectate ținând cont de agentul patogen, măsurile de detoxifiere. Dintre preparatele medicale, pe lângă agenții antibacterieni, sunt prescrise medicamente antiinflamatoare nesteroidiene, iar la diagnosticarea artritei tuberculoase sunt prescrise medicamente pentru chimioterapie. După oprirea infecției, se iau măsuri preventive: masaj, terapie cu exerciții (exerciții de fizioterapie), întărire.
Tratamente conservatoare
În durerea acută, se realizează imobilizarea completă a articulației deteriorate, fixând membrul pe distanțiere speciale. După ce infecția dispare, activitatea motrică este reluată treptat. Cu un proces purulent-inflamator, se introduce un tub de drenaj pentru a pompa puroiul. Pentru a opri sindromul dureros, se prescriu agenți externi (Bystrumgel, Voltaren Emulgel, Indometacin) sau analgezice (Ibuprofen, Analgin, Diclofenac), antiseptice locale.
Pe lângă tratamentul simptomatic, se folosește terapia cu antibiotice empirică. Dacă agentul patogen nu a fost încă stabilit, sunt prescrise medicamente cu spectru larg - peniciline, aminoglicozide, cefalosporine. Tratamentul durează mult (de la 3 la 8 săptămâni), dar cu o terapie medicamentoasă adecvată, prognosticul este bun - la 90% dintre pacienți, mobilitatea membrelor este complet restabilită. Problema tratamentului chirurgical este luată în considerare numai în absența rezultatelor terapiei conservatoare.
Interventie chirurgicala
Chirurgia este metoda principală de restabilire a funcționalității articulațiilor la pacienții care sunt rezistenți la antibiotice, au părți majore ale corpului afectate sau au fost afectați de o rană penetrantă prin împușcătură. Dintre metodele operaționale utilizate:
- Artroscopia este o intervenție minim invazivă, prin puncție, îndepărtarea creșterii osoase și aderențe sau excizie a zonei afectate a țesuturilor moi (sinovectomie).
- Artrodeza este o procedură pentru imobilizarea completă a unei părți articulare a corpului.
- Endoproteza sau artroplastia este o înlocuire completă sau parțială a unei articulații sau a componentelor acesteia.
Cum să tratați inflamația infecțioasă a articulațiilor
Alegerea medicamentelor potrivite este efectuată de medic, pe baza plângerilor pacientului, a rezultatelor analizei și a caracteristicilor individuale ale pacientului. Se preferă antibioticele care sunt eficiente împotriva unor grupuri specifice de microorganisme. Când este detectată o ciupercă, sunt prescrise medicamente antiinflamatoare nesteroidiene (AINS) sau antimicotice. Dacă este necesar, medicamentele sunt administrate direct în cavitatea articulară.
Injecții cu glucocorticosteroizi pentru ameliorarea unui proces inflamator acut
Corticosteroizii sau glucocorticosteroizii sunt hormoni steroizi care sunt produși în mod normal în cantități suficiente de cortexul suprarenal. Aceste substanțe sunt capabile să inhibe formarea fosfolipazei, perturbând sinteza mediatorilor inflamatori și împiedicând răspândirea bacteriilor în continuare. Au proprietăți antialergice și imunoreglatoare.
Medicamentele se administrează intramuscular, intravenos sau local (direct în cavitatea intraarticulară). Indicațiile directe pentru injecții sunt:
- gută;
- osteoartrita;
- artrită traumatică, juvenilă, psoriazică sau reactivă;
- periartrita umărului;
- sinovita genunchilor, pelvisului, care a apărut după o intervenție chirurgicală plastică;
- vasculită sistemică;
- lupus eritematos;
- sclerodermie.
În cazul leziunilor infecțioase, o astfel de terapie nu este utilizată, deoarece, prin inhibarea răspunsului imun local, contribuie la răspândirea microorganismelor. Medicamentele au contraindicații multiple, adesea provoacă apariția reacțiilor adverse din diferite organe și sisteme ale corpului. Pentru a le preveni, terapia se efectuează sub supravegherea unui medic și numai dacă AINS nu au dat rezultate în decurs de două săptămâni. De regulă, li se atribuie:
- Dexametazonă - injectat intra-articular câte 2 mg o dată. Medicamentul nu este utilizat pentru terapie pe termen lung.
- Prednisolon - 25-50 mg. Intramuscular sau intravenos, medicamentul se administrează numai în cazuri de urgență; în timpul tratamentului complex, se preferă comprimatele de prednisolon.
- Metilprednisolonul este utilizat pentru terapia cu puls: perfuzie rapidă cu doze maxime de medicament de 500-1000 mg per injecție. Cursul unui astfel de tratament nu trebuie să depășească trei zile. Cu o exacerbare a bolilor reumatice, metilprednisolonul este injectat într-un jet de 100-500 mg. La efectuarea injecțiilor intraarticulare, soluția se administrează la 20-80 mg.
Terapie antibacteriană
După efectuarea testelor și stabilirea tipului de agent patogen, medicul selectează antibiotice care sunt eficiente împotriva unui anumit grup de microorganisme:
- Când sunt detectați streptococi, aceștia sunt prescriși:
- Penicilină intramuscular, intravenos sau endolumbal în doze de la 250 mii până la 60 milioane unități.
- Vancomicină - doza pentru adulți este de 2 grame de medicament intravenos, la fiecare 6 ore, 500 mg.
- Dacă se găsesc stafilococi, se recomandă:
- Clindamicină pentru adulți: 1 capsulă de 4 ori pe zi la fiecare 5-6 ore.
- Nafcilină pentru adulți în interiorul 0,25-1 g de 6 ori pe zi, pentru copii 50-100 mg 4 doze.
- Pentru infecții meningococice sau gonococice:
- Levomicetină 250-500 mg de 3-4 ori pe zi.
- Ceftriaxonă pentru meningită - 100 mg / kg greutate corporală 1 dată pe zi, pentru tratamentul gonoreei - 1 g o dată.
- Împotriva bacteriilor gram-negative:
- La fiecare 8 ore, se administrează intramuscular 1,5 mg pentru fiecare kg de greutate de Gentamicină în combinație cu ampicilină și penicilină.
Antifungice
Pentru tratamentul artritei fungice, diverși agenți antimicotici sunt utilizați în combinație cu Amfotericina-B. Preparatele fungicide sunt selectate în funcție de tipul de agent patogen:
- În tratamentul blastomicozei, histoplasmozei sau sporotricozei, se prescrie itraconazol. Doza și cursul tratamentului sunt alese de medic, de regulă, doza inițială este de 100 mg o dată pe zi, iar cursul tratamentului este de 3-6 luni.
- În caz de candidoză, flucitosina este utilizată intravenos, doza este de 100 mg per 1 kg de greutate corporală.
Fizioterapie și masaj revitalizant
Favorabil asupra funcționalității articulațiilor afectează masajul manual sau hardware. Îmbunătățește fluxul sanguin, are un efect antispastic și relaxant. Împreună cu procedurile de masaj pentru prevenire, se recomandă adesea să urmați un curs de tratament de fizioterapie. Destinațiile preferate sunt:
- terapie cu laser;
- magnetoterapie;
- ecografie;
- electroforeză;
- balneoterapie.

Remedii populare în tratamentul bolilor infecțioase ale articulațiilor
Ca ajutor în tratamentul bolilor infecțioase ale articulațiilor, puteți recurge la medicina tradițională. Următoarele rețete sunt populare:
- Este necesar să luați 20 de grame de inflorescențe de castan de cal, să turnați 0,5 litri de alcool tare (vodcă, alcool, luciu de lună). Acoperiți soluția cu un capac, înfășurați recipientul cu folie, puneți-l într-un loc întunecat. Infuzați timp de 2 săptămâni, apoi frecați în zonele dureroase de 1-2 ori pe zi. Cursul tratamentului este de 1-2 luni.
- Luați 1 lingură. l. purslane tocat, turnați 1 litru de apă. Se pune amestecul la fiert, dupa ce a insistat 10-20 de minute, se filtreaza. Este necesar să luați tinctură pentru 1 lingură. l. De 3-4 ori pe zi până la recuperarea completă.
- Aplicați comprese cu kerosen, tifon umezit sub film timp de 1-2 ore.