Tipos de operaciones para la ruptura del tendón de Aquiles
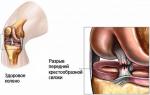
La cirugía del tendón de Aquiles es la forma más confiable de restaurar la salud después de una lesión. Con el tratamiento conservador, los extremos de las fibras de colágeno desgarradas no siempre crecen juntos de manera confiable y correcta. El riesgo de nueva ruptura es varias veces mayor que después de la sutura quirúrgica. La intervención quirúrgica es el único tratamiento posible para las roturas abiertas de Aquiles y en los casos en los que han pasado varias horas desde la lesión. Cuanto antes se lleve a cabo, más probable es que devuelva la función de la articulación del tobillo.
Cirugía clásica del tendón de Aquiles
La anestesia se realiza antes de la cirugía. Se puede usar anestesia intravenosa, anestesia local o espinal (regional). Durante la operación, el paciente se acuesta boca abajo, su pie lesionado cuelga libremente de la mesa de operaciones.
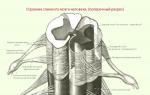
Se realiza una incisión de 8-10 cm de largo en la parte posterior de la superficie de la parte inferior de la pierna, accediendo a los extremos del tendón desgarrado.
Durante una lesión, los vasos sanguíneos se dañan. Por lo tanto, la sangre se acumula en el sitio de ruptura y se forma un hematoma. Se retira y se limpian los extremos de las fibras de colágeno. El tendón de Aquiles se sutura con hilos sintéticos de lavsan o catgut cromado.
Los hilos Lavsan son excepcionalmente duraderos y no provocan reacciones en los tejidos. El catgut cromado se produce a partir del tejido seroso de ganado grande o pequeño. El material es absorbible. Aprieta los tejidos hasta por 15 a 20 días, conservando entre un 10 y un 20 % de su fuerza original. El catgut cromado se disuelve completamente en el cuerpo después de 90-100 días. A veces se usa un alambre para conectar los extremos del tendón. Se retira a las 6 semanas.
Una rotura del tendón de Aquiles puede repararse utilizando el biomaterial del paciente. Para  las conexiones de los extremos de las fibras colágenas desgarradas utilizan el tendón del músculo plantar largo, dejando 1 de sus extremos unido a un punto natural en la zona del tubérculo del calcáneo. El material de sutura natural no provoca reacciones autoinmunes, se disuelve antes de tiempo y previene la aparición de fístulas de ligadura durante el período de recuperación.
las conexiones de los extremos de las fibras colágenas desgarradas utilizan el tendón del músculo plantar largo, dejando 1 de sus extremos unido a un punto natural en la zona del tubérculo del calcáneo. El material de sutura natural no provoca reacciones autoinmunes, se disuelve antes de tiempo y previene la aparición de fístulas de ligadura durante el período de recuperación.
Antes de suturar el tendón desgarrado, se eliminan económicamente las fibras de colágeno lesionadas no viables. El hilo se fija dentro de los tejidos sanos en ambos extremos de los haces. Luego se aprieta, acercando los muñones lo más posible y emparejándolos.
Para fijar de forma segura las fibras conectadas en la posición deseada, basta con hacer 5-6 puntos. Después de coser los tejidos, se realiza la sutura de la incisión capa por capa. Por separado, lo mismo se lleva a cabo con paratenón (vaina transparente densa que cubre el tendón de Aquiles). Luego se hace una costura en la piel.
La desventaja de esta operación es una cicatriz grande y fea, que dificulta el uso de zapatos modelo. En personas con mala coagulación de la sangre y diabetes, una herida grande puede tardar mucho tiempo en sanar.
Sutura percutánea de tendones
Se utilizan suturas percutáneas para minimizar la lesión tisular. Hay varias formas de reparar un desgarro del tendón de Aquiles sin hacer una gran incisión en la piel. Durante tales operaciones, se hacen pequeñas punciones (1 cm) y se sutura el tendón a través de ellas.
Se introduce un material de sutura en el espesor de las fibras de colágeno en una aguja. Los extremos del hilo se vuelven a coser a través del tendón en un ángulo de 45° con respecto a su eje. Se realizan incisiones adicionales en la piel en los puntos de salida del material. El muñón inferior se cose con el mismo hilo y se retira de la herida a través de los pinchazos realizados.
 Después de completar el trabajo, ambos extremos del material de sutura están en la misma herida. En esta etapa, el pie se coloca en posición de equino (se saca el dedo del pie) para reducir la tensión de la piel sobre el tendón. Luego, el hilo se junta, conectando los tocones de punta a punta, sus extremos se atan y se sumergen debajo del paratenón.
Después de completar el trabajo, ambos extremos del material de sutura están en la misma herida. En esta etapa, el pie se coloca en posición de equino (se saca el dedo del pie) para reducir la tensión de la piel sobre el tendón. Luego, el hilo se junta, conectando los tocones de punta a punta, sus extremos se atan y se sumergen debajo del paratenón.
La desventaja del método percutáneo es el alto riesgo de emparejamiento inexacto de los extremos rotos o su torsión. Después de todo, el cirujano tiene que trabajar a ciegas. Con el método percutáneo, existe la posibilidad de que el nervio sural quede atrapado en el lazo de sutura. Se encuentra muy cerca del área de operaciones.
Para evitar consecuencias indeseables de la operación, se utilizan modernos sistemas de sutura mínimamente invasivos. El sistema Achillion incluye guías para ayudar a suturar el tejido en el lugar correcto sin tocar el nervio sural.
Para la operación, se hace una pequeña incisión (3-4 cm) en la piel en la parte inferior del tendón de Aquiles. Los dientes centrales del sistema se insertan en él y se mueven hacia el muñón superior. El hilo se pasa a través del orificio en la guía lateral, se inyecta debajo de la piel, luego se guía a través del orificio en la parte media, se inserta en la incisión, a través de las fibras del muñón superior y se retira.
Por otros agujeros del sistema se pasan 2 hilos más, paralelos al primero. Luego se retira el sistema y se extraen de la incisión los hilos laterales que pasan a través de la piel. Esto deja 3 puntos internos en el muñón del tendón superior.
Del mismo modo, se hacen puntadas en el muñón inferior. Se aprietan los extremos del material de sutura de las suturas superior e inferior que salen de la incisión, presionando con fuerza los muñones de extremo a extremo, y se atan juntos.
Para la conexión transdérmica se utiliza el sistema Tenolig. El hilo se cose a lo largo del tendón, conectando sus extremos, aprieta y fija.
Cirugía de rotura antigua
 Si han pasado más de 2-3 semanas después de la lesión, comienzan los procesos degenerativos en los tejidos. Los extremos de los haces de fibras de colágeno se esponjan y se asemejan a una toallita desaliñada. Conectarlos de esta forma no es posible. La situación se ve agravada por la contracción de los músculos, que no están estirados durante mucho tiempo.
Si han pasado más de 2-3 semanas después de la lesión, comienzan los procesos degenerativos en los tejidos. Los extremos de los haces de fibras de colágeno se esponjan y se asemejan a una toallita desaliñada. Conectarlos de esta forma no es posible. La situación se ve agravada por la contracción de los músculos, que no están estirados durante mucho tiempo.
En ausencia de tensión, los músculos se vuelven más pequeños. Por lo tanto, aumenta la distancia entre los extremos desgarrados del tendón. Para restaurar la integridad del haz de fibras de colágeno, se necesita una plastia de tendón.
Tales operaciones se realizan solo a través de una incisión larga. Para eliminar la ruptura del tendón de Aquiles, sus extremos están conectados por una especie de "puente" de los tejidos del tendón del paciente. La mayoría de las veces, el "puente" se corta de la viga superior. También se puede usar material de otras partes del cuerpo humano o un análogo sintético.
El más popular es el método según V.A. Chernavsky, cuando se corta un colgajo de la parte central del extremo superior del tendón dañado, dejándolo fijo en la parte inferior. El extremo libre de la tira se cose al muñón inferior, formando el "puente" necesario. En la plastia de Aquiles por el método de Lindholm se utilizan 2 colgajos laterales del fascículo superior. Los extremos inferiores del tendón permanecen fijos y los extremos superiores se cosen al muñón inferior y se conectan entre sí.
Medidas postoperatorias
Después de la operación, la pierna se inmoviliza en posición de equino con la ayuda de un yeso. La inmovilidad permite que los tejidos crezcan juntos y devuelvan capacidades funcionales.
Una férula de yeso fija bien la pierna en la posición deseada, pero genera muchas molestias para el paciente. Es pesado y se rompe fácilmente. Debido a la necesidad de mantener seca la férula, es difícil que una persona realice procedimientos de higiene. Durante la operación, el yeso a menudo se desmorona. Las migas entran en el espacio entre la piel y la férula, se esparcen por la casa y en la cama durante el sueño del paciente, lo que le genera muchos inconvenientes. La inmovilidad prolongada afecta negativamente el funcionamiento de las articulaciones. Después de la recuperación, el paciente puede tener dificultades con su desarrollo.

Más convenientes de usar son los análogos de polímeros de las férulas de yeso. Este diseño es liviano. Puedes ducharte con él.
Se pueden usar ortesis o aparatos ortopédicos para fijar la posición de la pierna después de la cirugía. Son los dispositivos más apropiados para una recuperación exitosa de una lesión. Con su ayuda, puede reducir gradualmente el ángulo del pie con respecto a la pierna, comenzando a caminar un poco. Tan pronto como 3-4 semanas después de la cirugía, se recomienda cambiar la posición del pie. Las órtesis preservan parcialmente la movilidad de la articulación y permiten apoyarse en la pierna.
Incluso si se utilizan dichos dispositivos, las muletas deben usarse constantemente durante las primeras 3 a 4 semanas. El rechazo de ellos debe ocurrir gradualmente, a partir del segundo mes después de la operación.
Para que la rehabilitación sea exitosa, el paciente debe coordinar todas sus acciones con el médico tratante. La decisión de utilizar el tipo de dispositivo de fijación debe tomarla únicamente un médico. También determina el momento de cambiar el ángulo de la posición del pie y el rechazo de las muletas.
La tasa de fusión del tendón y el grado de pérdida de las capacidades funcionales de la articulación del tobillo dependen de la calidad de las medidas de rehabilitación. Después de una lesión, no será posible restaurar por completo la fuerza del tendón. Volver a lesionarse la pierna es mucho más fácil que la primera vez. Pero si sigue todas las recomendaciones del médico, el riesgo de lesiones será mínimo. En ausencia de cargas (deportivas) graves en la articulación del tobillo, es posible que la calidad de vida del paciente después de una ruptura no se deteriore.
La actividad física en el período de rehabilitación.
 La recuperación completa de una lesión puede llevar alrededor de 1 año. Para restaurar las capacidades funcionales de la articulación del tobillo tanto como sea posible, el médico que opera prescribe ejercicios físicos. Su número e intensidad dependen del estado del paciente y de la gravedad de la lesión. Para algunos pacientes, la actividad física está contraindicada hasta las 7-8 semanas. Otros pueden realizarlos en dosis a partir de las 3 semanas hasta la aparición del dolor.
La recuperación completa de una lesión puede llevar alrededor de 1 año. Para restaurar las capacidades funcionales de la articulación del tobillo tanto como sea posible, el médico que opera prescribe ejercicios físicos. Su número e intensidad dependen del estado del paciente y de la gravedad de la lesión. Para algunos pacientes, la actividad física está contraindicada hasta las 7-8 semanas. Otros pueden realizarlos en dosis a partir de las 3 semanas hasta la aparición del dolor.
Las primeras 6 semanas después de la costura, los ejercicios físicos tienen como objetivo trabajar activamente todas las articulaciones de la pierna lesionada, excepto el tobillo. Desde una posición inicial ligera se realizan movimientos de dedos, rodilla y cadera. Se recomienda una carga moderada para los músculos de la extremidad. Los movimientos de la articulación del tobillo son limitados y dosificados. Las primeras 10-12 semanas no permiten la dorsiflexión del pie (movimiento hacia arriba). Tal actividad física puede causar estiramiento excesivo y daño al tendón suturado.
En la semana 7 del período de rehabilitación, se realizan ejercicios en todos los planos, incluso con una banda elástica para resistencia. La restauración de la amplitud y la fuerza de la articulación del tobillo se realiza mediante simuladores especiales. Le permiten seleccionar un programa de carga individual para pacientes, según las características de la restauración de tejidos de una persona en particular.