Rotura del tendón de Aquiles: síntomas, tratamiento y consecuencias de la lesión
Hoy ofrecemos un artículo sobre el tema: "Rotura del tendón de Aquiles: síntomas, tratamiento y consecuencias de la lesión". Hemos tratado de describir todo de forma clara y detallada. Si tienes dudas, pregunta al final del artículo.
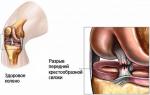
El tendón de Aquiles (talón) es el tendón humano más fuerte y más grande, capaz de soportar una carga de hasta 350 kg. Solo el Homo sapiens ha sido dotado de un tejido conectivo tan fuerte: incluso nuestros parientes más cercanos, los grandes simios, no tienen un tendón tan desarrollado. Esto es comprensible: una persona es una criatura erguida, por lo tanto, la carga máxima recae en la parte inferior de la pierna, el pie y el talón, lo que naturalmente afectó la estructura del aparato musculoligamentoso humano. Sin embargo, el tendón de Aquiles es vulnerable y su ruptura es una lesión bastante común..
Índice [Mostrar]
Rotura del tendón de Aquiles: síntomas y tratamiento
La historia del talón de Aquiles
La historia del nombre del tendón es interesante. Todo el mundo conoce el volumen de negocios fraseológico "talón de Aquiles": así es como llaman al punto más débil de una persona, un cierto defecto, no necesariamente físico. El origen de la facturación está en la historia de la antigua Grecia. El héroe de los mitos griegos, Aquiles era invencible: este poder mágico le fue otorgado por el río mágico Styx, en el que su madre sumergió a Aquiles al nacer. Pero el problema es que solo el talón del héroe resultó estar desprotegido, ya que la madre sostuvo a su hijo durante la ablución. Durante la guerra de Troya, Paris, hermano de Héctor, asesinado por los griegos, vengó la muerte de su hermano atravesando con una flecha el talón de Aquiles.
Y aunque Aquiles fue herido en el talón, el concepto de "talón de Aquiles" se usa hoy solo en sentido figurado. En anatomía, existe un término científico directo: el tendón de Aquiles.
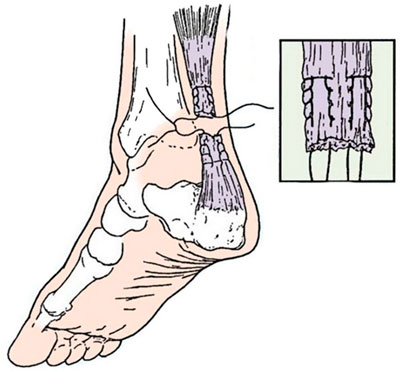
La estructura del tendón de Aquiles.
Si consideramos la anatomía del tendón de Aquiles, podemos ver que por un extremo se une al tubérculo del calcáneo, y por el otro se fusiona con las aponeurosis del músculo tríceps, que está formado por el gastrocnemio externo y el sóleo interno. músculos.
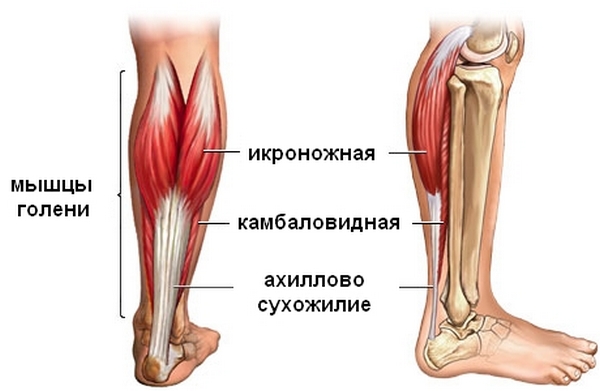
Tipos de lesiones en los tendones
¿Qué hace que el tendón de Aquiles sea vulnerable?
Una lesión como una ruptura total o parcial ocurre con mayor frecuencia en los atletas, pero también puede ocurrir en la vida cotidiana.

Las lesiones de los tendones son cerradas o abiertas.
- lesión cerrada:
- Golpe directo:
- Este tipo de lesión es común entre los jugadores de fútbol.
- Lesión indirecta:
- durante saltos fallidos en voleibol, baloncesto, etc.
- resbalar en las escaleras
- aterrizar desde una altura sobre una pierna recta
- Golpe directo:
- lesión abierta:
- Lesión del tendón por un objeto cortante
rotura mecanica
Todas las lesiones en los tendones que ocurren debido a cargas demasiado grandes que exceden el margen de seguridad del tejido conectivo se denominan mecánicas.
Se producen roturas mecánicas:
- con ejercicio irregular
Inflamación del tendón de Aquiles
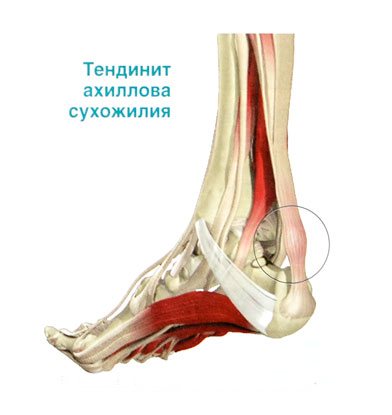
La mayoría de las personas tienden a estirar los tendones y los ligamentos, lo que provoca que se inflamen y duelan.
- El estiramiento constante conduce a la aparición de micro-rupturas y la aparición de procesos degenerativos en los tejidos conectivos.
- El dolor en el tendón de Aquiles puede ser causado por tendinitis, que es una inflamación del tendón.
- Un caso más complejo de tendovaginitis: el proceso inflamatorio se extiende a la vaina del tendón.
desgarro degenerativo
La causa de la ruptura son los procesos degenerativos que destruyen la proteína de construcción de los tejidos conectivos, el colágeno, lo que resulta en su degeneración y osificación.
Una lesión degenerativa del tendón se llama tendinosis.
La tendinosis con ruptura posterior puede desarrollarse por las siguientes razones:
- Enfermedades crónicas (artritis del pie, tendinitis, bursitis)
- Tomar corticosteroides (hidrocortisona, diprospan) y fluoroquinolonas (ciprofloxacina)
- Aumento constante de cargas en atletas y en personas de trabajo físico.
La ruptura degenerativa puede ocurrir espontáneamente sin ningún trauma.
Síntomas de ruptura
- Con la ruptura de un tendón, se produce un dolor repentino, similar a un golpe en la espinilla y el tobillo con un palo.
- Se puede escuchar un sonido crepitante que acompaña a la lágrima.
- El músculo tríceps se debilita:
- incapaz de estirar el pie o ponerse de puntillas
- hay dolor al caminar
- pies y tobillos hinchados
Diagnóstico de ruptura
Un médico puede diagnosticar un desgarro haciendo pruebas:
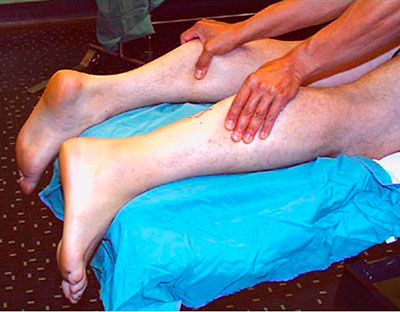
- Compresión de la parte inferior de la pierna de una pierna sana y enferma:
- cuando se comprime, el pie de una pierna sana debe estirarse
- Inserción de una aguja en la entrada de la placa tendinosa:
- al mover el pie, la aguja debe desviarse
- Doblar las piernas en la articulación de la rodilla acostado boca abajo:
- la punta del pie enfermo estará más baja que la del pie sano
Si los resultados de la prueba son dudosos, se pueden realizar diagnósticos instrumentales:
Rayos X, ultrasonido o resonancia magnética
Tratamiento de la rotura del tendón
El tratamiento puede ser conservador y quirúrgico.
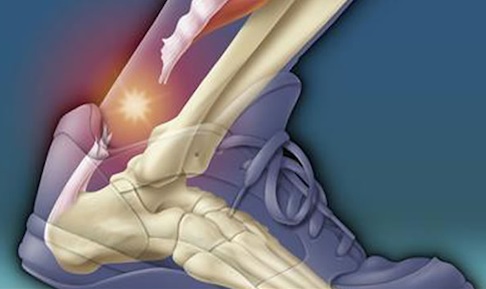
Métodos de tratamiento conservador.
- La pierna se coloca en yeso hasta por 8 semanas. Esta es una forma bastante brutal, ya que no es tan fácil soportar una inmovilidad tan prolongada.
- La segunda forma, más conveniente y humana: órtesis ajustable tipo corsé
- El tercero es yeso de polímero plástico.
- Sus ventajas son la ligereza y la posibilidad de nadar directamente con una pierna de escayola, y esto es importante
- Finalmente, otra forma es la inmovilización parcial mediante una ortesis especial que fija solo el talón, pero deja el pie abierto.
El tratamiento conservador no siempre conduce a la fusión normal del tendón. Sus contras:
- Formación de hematomas por rotura vascular
- Demasiada fibrilación de los bordes del tendón con rotura degenerativa:
- literalmente parece una toallita, por lo que los bordes no combinan bien
- Fusión con cicatrización, elongación y debilitamiento del tendón
Por tanto, se recomienda el tratamiento conservador de la rotura:
- Si la lesión es reciente y se pueden comparar los extremos de los tendones
- El paciente no hace ejercicio.
- Los requerimientos funcionales del paciente se ven reducidos por la edad, poca actividad física u otras razones.
Cirugía
Hay dos métodos operativos principales:
Costura de bordes rasgados -
- Este método solo puede suturar lágrimas frescas si no han pasado más de 20 horas desde la lesión. Métodos de costura:
- Sutura clásica hasta 10 cm de largo con acceso posterior (cientos de tipos de suturas tendinosas)
- Sutura percutánea - costura a través de punciones únicas:
- el método es inconveniente porque la conexión de los bordes rasgados se produce a ciegas y el nervio sural puede dañarse
- Costuras mínimamente invasivas:
- El uso del sistema Achillon con guías especiales elimina la necesidad de perforar el nervio
- Cosido de arpón con el sistema Tenolig
Cirugía plástica -
- Se utiliza para rupturas crónicas o repetidas, cuando es imposible combinar los extremos del tendón desgarrado.
- La cirugía plástica se realiza principalmente con acceso abierto. Se utilizan varios métodos:
- La brecha se cierra con un "parche" cortado desde la parte superior del tendón de Aquiles.
- Usar el tejido de otros tendones del paciente
- Recurren al aloinjerto - material de donante
- Uso de un injerto sintético
Complicaciones después del tratamiento
Cualquiera que sea el tratamiento, un tendón fusionado, suturado o reparado plásticamente nunca volverá a ser el mismo.
- La principal complicación es la nueva ruptura del tendón.
- Con el tratamiento conservador, las rupturas ocurren varias veces más que con la cirugía.
- También existe el riesgo de trombosis debido a la inmovilidad prolongada de la pierna:
- Para prevenir este peligro, toman anticoagulantes y hacen ejercicios terapéuticos.
programa de rehabilitación

- Para inmovilizar la pierna después de la cirugía, también se usa una órtesis (corsé), en la que primero se fija el pie en una posición extendida y luego se reduce gradualmente el ángulo.
- Las muletas se utilizan para caminar durante las primeras semanas.
- Los ejercicios del programa de rehabilitación comienzan a realizarse incluso antes de la extracción de la órtesis, es decir, en los primeros días después de la operación.
Vídeo: Tratamiento y rehabilitación de una rotura del tendón de Aquiles
Calificación del artículo:
calificaciones, promedio:
La lesión del tendón de Aquiles (lesión de Aquiles) es la lesión deportiva más común. ¿Qué es el tendón de Aquiles? En primer lugar, el tendón más grande del cuerpo humano. Es el resultado de la unión de tendones pertenecientes a dos músculos: la pantorrilla y el sóleo. En otras palabras, el músculo tríceps.
¿Por qué Aquiles? Porque el segundo nombre es tendón calcáneo. Su función es bastante importante, especialmente para un atleta. Debido al trabajo de este tendón, una persona puede pararse sobre los dedos de los pies o saltar, empujándolos del piso, así como correr y subir escaleras. Se adhiere al hueso del talón. La naturaleza ha proporcionado un bolsillo viscoso especial (bolsa) que reduce la fricción.
Síntomas de lesión
Las manifestaciones externas de la rotura del tendón, que suele ser aguda y completa, son casi similares en todos los pacientes. Se caracterizan por un dolor agudo, como si alguien por detrás hubiera golpeado un músculo con un objeto contundente o cortado con una navaja. En este caso, la movilidad de la pierna desaparece por completo, el músculo tríceps ya no puede levantarse debido al tendón del pie ahora desgarrado. Aparece un edema azulado, que comienza en el sitio de la lesión y termina en la punta de los dedos. Es casi imposible pisar el pie, aparece cojera, se paraliza la movilidad del propio pie.
En algunos casos, puede sentir una depresión en el músculo de la pantorrilla, lo que indica una ruptura completa del tendón. En un caso exitoso, la lesión resultante puede ser solo un esguince, cuyo tratamiento es mucho más rápido y fácil.
Causas de la patología.
Hay dos tipos de lesiones en las que es posible la ruptura: lesiones directas e indirectas.
- Lesión directa. Implica un golpe dirigido a un músculo estirado, por ejemplo, al practicar deportes, en particular fútbol. Posible lesión con objeto punzante o lesión intencionada. En este caso, la brecha pertenece a la categoría de lesiones abiertas, todos los demás son casos cerrados (subcutáneos).
- Lesión indirecta. En caso de una caída fallida desde una altura sobre la punta del pie o un salto.
Las opiniones sobre las causas anatómicas de la brecha varían un poco. La rotura suele producirse 5 cm por encima del calcáneo, donde algunas fuentes afirman que la irrigación sanguínea es más deficiente. Pero estudios recientes han refutado esto, por lo que todavía es teórico juzgar el daño al tendón de Aquiles, la esencia de su aparición.
Una de las teorías comunes es la influencia de las drogas, en particular su serie de corticosteroides y algunos antibióticos. Esta teoría surge al considerar casos de ruptura espontánea sin causas mecánicas aparentes.
El tendón en sí está compuesto de colágeno inelástico, que, con el uso regular de estos medicamentos, se debilita, lo que conduce al agotamiento del tendón y su auto-rotura. Los medicamentos corticosteroides se usan para enfermedades de la piel y los pulmones. Si esto ha provocado los cambios descritos anteriormente en la composición de los tejidos de colágeno, debe dejar de tomarlos de inmediato. Además, las causas de destrucción o debilitamiento del tendón pueden residir en la predisposición hereditaria.
Podemos considerar causas puramente mecánicas de ocurrencia. Según las estadísticas, este daño es recibido por personas de diferentes categorías de edad, que van desde los treinta años hasta la frontera de los cincuenta, que se involucran irregularmente en cargas deportivas. A cierta edad, el tendón finalmente pierde su elasticidad y, con un fuerte aumento de las cargas, especialmente cuando no se calienta, se rompe. Los microdesgarros permanentes también rompen la integridad estructural del tendón, lo que tendrá un triste resultado.
Hay otra opinión interesante: con una buena carga, por ejemplo, al correr largas distancias, el tendón se calienta bastante, a veces hasta 45ºС. En buen estado de salud, se enfría por el torrente sanguíneo. Si esto no sucede lo suficiente, se produce un sobrecalentamiento (hipotermia) del tendón, lo que conduce a su ruptura.
Medidas de diagnóstico
Se considera prioritaria una conversación preliminar entre el médico y el paciente para determinar las posibles causas de la lesión. Si tales casos han tenido lugar, si el paciente está tomando algún medicamento son preguntas estándar.
Al momento de diagnosticar, el médico debe saber que además del tendón de Aquiles, otros seis tendones son los responsables del movimiento del pie. Al palpar, hay que recordar que un tendón plantar más delgado pasa junto al tendón principal, puede crear la ilusión de que la rotura es incompleta, aunque esto no es así.
Para un diagnóstico más confiable, existen pruebas simples:
- Prueba de compresión de pantorrillas. Cuando se comprime la espinilla, el pie se mueve. La prueba se realiza en una pierna sana y lesionada.
- Prueba de aguja. Se inserta una aguja médica en el tendón, por encima de la supuesta ruptura. Si la rotación del pie responde adecuadamente, entonces tal vez sea solo un esguince o un desgarro parcial.
- Prueba de flexión rotuliana. El paciente debe acostarse boca abajo y doblar las rodillas con los pies en alto. Si hay daño, entonces un pie se hundirá un poco más.
De hecho, una prueba puede ser suficiente para hacer un diagnóstico correcto. Pero si aún tienes dudas, para estar seguro, puedes realizar una tomografía computarizada, una ecografía o una radiografía. Aunque esto es necesario en casos muy raros.
Primeros auxilios para trauma
Al recibir esta lesión, no se recomienda frotar y masajear el área dañada para no lesionarla aún más. Con ciertas habilidades, puede intentar hacer una férula casera, pero sería más preciso simplemente aplicar algo frío en este lugar para anestesiar y aliviar la hinchazón y contactar de inmediato a un traumatólogo.
Tratamiento de patología
En el arsenal de la medicina moderna, existen dos opciones para la rehabilitación de un tendón dañado: métodos quirúrgicos y conservadores. El método quirúrgico tiene sus ventajas, aprieta de manera confiable los extremos desgarrados del tendón, garantizando su convergencia completa. Además, si el paciente solicitó ayuda médica a tiempo, entonces es posible coser los bordes sin cortar los tejidos, sobre la piel. Pero para esto, no deben pasar más de dos semanas desde el momento del daño.
Después de la operación, se aplica un yeso sobre los puntos durante un mes. Al cabo de un mes se retira, se retiran los puntos y se aplica otro por el mismo periodo. Después de su expiración, al paciente se le permite cargar la pierna operada, apoyándose en un palo especial.
Con un método conservador, se inmoviliza el pie con una férula especial de yeso, contando con el autoapriete de los bordes. Pero este método tiene muchas desventajas. Primero, es imposible cambiar la posición del pie, y esto conduce al estancamiento. En segundo lugar, el yeso no se puede mojar ni lavar durante varias semanas, un placer dudoso. En tercer lugar, resulta bastante frágil, pero es imposible hacerlo más grueso, es demasiado pesado.
La solución puede ser una férula de plástico: es más liviana, puede lavarse con ella, lo que hace que su uso sea más preferible. Además, el llamado aparato ortopédico, debido a su diseño, le permite ajustar el ángulo del pie, lo que acelera la rehabilitación.
Prevención
Cuando practique deportes, especialmente deportes agresivos, debe tratar de evitar golpes directos en las piernas y, al saltar, debe poder aterrizar de manera competente. No es necesario aplicar cargas excesivas al tendón, especialmente sin un calentamiento previo, especialmente a una edad avanzada. Evite el uso a largo plazo de medicamentos, especialmente corticosteroides, así como antibióticos. Las cargas deben aumentarse constantemente para que todo el cuerpo tenga tiempo de adaptarse a ellas y pueda garantizar la seguridad de todos sus aglutinantes.
Cualquier carga deportiva debe traer solo beneficio y placer, por lo tanto, no se recomienda encarecidamente participar en el límite de posibilidades, especialmente para los no profesionales.
Es necesario evaluar correctamente las capacidades del cuerpo. El éxito y los resultados sólo llegan con años de formación competente y regular. Es mejor abordar esto con inteligencia y paciencia. Esto definitivamente valdrá la pena generosamente.
La conocida leyenda griega antigua sobre el talón de Aquiles, probablemente, dio el nombre al tendón que se encuentra debajo del músculo de la pantorrilla. Conecta los músculos de la pierna con el pie (concretamente el hueso del talón) y es el más grande de todo el cuerpo, por lo que es bastante fácil lesionarlo.
La ruptura del tendón de Aquiles es más común en:
- atletas: debido al gran esfuerzo físico, la posibilidad de lesiones y la presencia constante de piernas bajo tensión;
- personas mayores: después de todo, con el tiempo, se produce su adelgazamiento natural.
El trauma es de 2 tipos:
- abierto: ocurre cuando se lesiona con un objeto afilado;
- cerrado (subcutáneo): el tendón puede romperse debido a una lesión directa o indirecta.
Síntomas de rotura del tendón de Aquiles
Si te golpeaste en el momento en que está tenso y tenso, notarás el desnivel inmediatamente, pero si hubo una lesión indirecta (al saltar, en la posición inicial, o te resbalaste en las escaleras), puedes determinar que el tendón de Aquiles se ha roto por los siguientes signos:
- crujido o crujido escuchado en este momento;
- dolor severo repentino;
- la incapacidad de pararse sobre la punta del pie y simplemente estirar el pie hacia adelante;
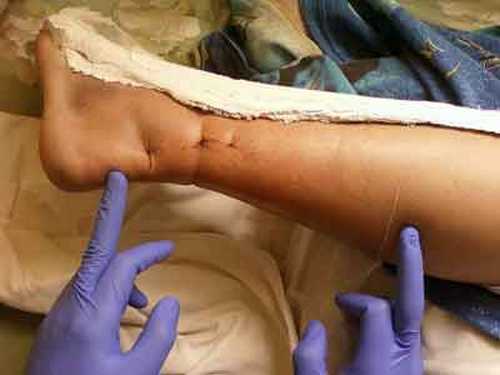
- a la palpación del lugar, se siente un hundimiento;
- la aparición de hinchazón y hematomas, que aumentarán de tamaño con el tiempo;
- trastorno de la marcha, es decir, una persona es muy coja y, a veces, ni siquiera puede caminar.
Secuelas de una rotura del tendón de Aquiles
Dado que se interrumpe el mecanismo de interacción entre el músculo de la pantorrilla y el pie, esto conducirá al hecho de que una persona no podrá caminar, incluso si no siente dolor, y el pie continuará moviéndose, pero con el mínima carga o movimiento inadecuado, todo puede empeorar dramáticamente.
Por tanto, ante cualquier sospecha de rotura o desgarro (rotura parcial) del tendón de Aquiles, es necesario contactar con un traumatólogo o cirujano. Para el diagnóstico se suelen realizar determinadas pruebas:
- compresión en la espinilla;
- aguja;
- flexión en la articulación de la rodilla;
- con esfingmomanómetro.
En algunos casos, se realizará una radiografía, una ecografía o una resonancia magnética.
Según los resultados de los exámenes del tendón dañado, el médico prescribe el tratamiento necesario.
Tratamiento de rotura del tendón de Aquiles
El objetivo del tratamiento es unir los bordes del tendón y devolverle la longitud y tensión necesarias para el normal funcionamiento del pie. Esto se puede hacer de forma conservadora o mediante cirugía.
Un método conservador de tratamiento consiste en imponer una estructura inmovilizadora sobre la pierna lesionada por un período de 6 a 8 semanas. Podría ser:
- longueta - yeso o hecho de materiales poliméricos (plástico);
- aparatos ortopédicos o aparatos ortopédicos, que le permiten ajustar el ángulo de la capucha durante el uso o restringir parcialmente los movimientos de las piernas.
La elección del método de fijación del pie depende del médico, es casi imposible determinar de forma independiente qué tipo de fijación es necesaria en su caso.
Un método más confiable para tratar un tendón de Aquiles roto es la cirugía, que consiste en suturar los extremos. Dicha intervención quirúrgica se realiza bajo anestesia local o general con varias suturas, cuya elección depende del estado del tendón en sí, la duración de la ruptura y la presencia de casos repetidos.
Si desea curar un desgarro crónico del tendón de Aquiles o continuar practicando deportes, la cirugía es el método más efectivo.
Cualquiera que sea el método de tratamiento de la rotura del tendón de Aquiles, debe seguir la rehabilitación, que consiste en:
- aliviar la carga en la pierna mientras camina con la ayuda de muletas;
- realización de procedimientos físicos;
- Terapia de ejercicio con un aumento gradual de la carga.
Es más efectivo realizar un curso de rehabilitación en centros especializados donde todo el proceso está controlado por especialistas.
Capítulo 15. DAÑO A TENDONES GRANDES. DAÑO DEL TENDÓN MUSCULAR
Las lesiones musculares y de los tendones de las extremidades son tipos bastante comunes de trastornos musculoesqueléticos humanos, y las rupturas del tendón de Aquiles, los tendones, el bíceps braquial, el ligamento rotuliano y el manguito de los rotadores son una categoría de lesiones graves que provocan la pérdida de la capacidad para trabajar a largo plazo y, a menudo, provocando la incapacidad del paciente.
Estas lesiones son más frecuentes en deportistas, personas de duro trabajo físico, hombres que prolongan sus puestos de vida activa mediante deportes irregulares no controlados (tenis, voleibol, fútbol, baloncesto, running).
El primer lugar en frecuencia lo ocupan los pacientes con rupturas del tendón de Aquiles (aproximadamente 61%), luego los pacientes con lesiones del tendón proximal y distal del músculo bíceps braquial (34-35%), con mucha menos frecuencia, rupturas del tendones de los rotadores cortos del hombro y propio ligamento rotuliano.
Los estudios histológicos de tendones dañados (S. I. Dvoinikov, 1992) mostraron que los microtraumas y el estiramiento excesivo del aparato tendón-músculo que precedieron a la ruptura conducen a alteraciones tróficas, funcionales y luego cambios estructurales en el tejido tendinoso y muscular, es decir, causan “ enfermedad traumática »aparato tendón-músculo. Esto provoca un importante daño estructural en tendones y músculos, lo que es causa de roturas ante cargas previamente adecuadas o ligeramente superiores a las adecuadas.
Hay lesiones abiertas y cerradas del aparato tendón-músculo, rupturas completas y parciales, lesiones frescas, rancias y crónicas.
El diagnóstico de daño en el tendón de Aquiles no es fácil tanto en los períodos de lesión agudos como prolongados.
En los primeros días después de la ruptura, el edema en el área de la lesión y el tercio inferior de la pierna, la preservación de la flexión plantar del pie debido al tendón preservado del músculo plantar largo dispusieron al cirujano novato para el posibilidad de una ruptura parcial del tendón de Aquiles y la posibilidad de un tratamiento conservador exitoso. El enfoque en el tratamiento conservador también se explica por el miedo a la cirugía, que a menudo se complica por la necrosis de los bordes de la herida de la piel y muchos meses de rechazo del tendón y material de sutura. Esta complicación, incluso en manos de cirujanos experimentados, ocurre en el 12-18% de los pacientes operados (S.V. Russkikh, 1998).
Es necesario, como axioma, aceptar a todos los paramédicos y cirujanos que no existen roturas parciales del tendón de Aquiles. Todos ellos están completos y todos necesitan tratamiento quirúrgico. La ruptura completa y la necesidad de un tratamiento hospitalario serio bajo
dice un síntoma simple: el paciente no puede ponerse de puntillas, ya que esto requiere ambos tendones de Aquiles saludables, y uno de ellos está desgarrado.
El paciente debe ser hospitalizado, acostarse y colocar la extremidad lesionada en una posición elevada. La forma más fácil de hacerlo es colocar un vendaje de malla en la pierna hasta el tercio medio del muslo o una media normal de algodón y colgar el pie por la parte distal de la media al marco de la cama y colocar una almohada grande o Férula de Beler debajo del muslo. También adjuntamos esta posición al pie y la parte inferior de la pierna en el tratamiento de lesiones en la articulación del tobillo. Después del hundimiento completo del edema (4-5 días), la retracción sobre el sitio de la ruptura del tendón de Aquiles se vuelve claramente visible. Es especialmente notable si el paciente se sienta en una silla de rodillas y mira ambos tendones de Aquiles.
Todos los pacientes tienen un síntoma positivo del dedo: es necesario sostener el lado externo del dedo índice de la mano derecha desde arriba desde el músculo de la pantorrilla hacia abajo a lo largo del tendón de Aquiles hasta el tubérculo calcáneo. En el punto de ruptura, el dedo se cae.
S. I. Dvoinikov (1992) ofrece dos trucos simples. Este es un síntoma de "presión de los dedos" y un síntoma de "movimiento del fragmento periférico del tendón".
El primer síntoma se define de la siguiente manera: el cirujano presiona con fuerza el dedo en el sitio de la supuesta ruptura, mientras que el paciente pierde la posibilidad de flexión y extensión activas del pie en el lado de la lesión.
El segundo síntoma es que el cirujano presiona con el dedo de la mano izquierda sobre la zona de la supuesta rotura del tendón, y con la mano derecha hace un movimiento pasivo del pie del paciente. Debajo de la piel en la región del talón, hay un extremo distal distal claramente definido del tendón de Aquiles dañado, cuyos movimientos también pueden determinarse mediante palpación.
Más difícil es el diagnóstico de rupturas rancias y crónicas, cuando el regenerado que ha surgido en el sitio de la ruptura oculta síntomas digitales. Pero en este momento, la atrofia del músculo subcutáneo ya se nota a simple vista, lo que se documenta midiendo la circunferencia de la parte inferior de la pierna en sus tercios superior y medio. Como antes, el paciente no puede pararse sobre la punta de la pierna lesionada, como antes, al sostener el dedo índice a lo largo de la parte posterior de la pierna desde la pantorrilla hasta el talón, se determina una "inmersión" en el sitio de la ruptura.
El paciente debe ser operado sin falta, ya que con el tiempo aumentará la atrofia del músculo gastrocnemio, y luego aumentarán otros músculos de la parte inferior de la pierna, la cojera y la insatisfacción con la calidad de vida del paciente debido a la limitación funcional declarada de la extremidad dañada. .
Cabe señalar de inmediato que la sutura de un tendón de Aquiles lesionado es una operación muy delicada y debe ser realizada en un centro especializado en traumatología ortopédica o en un hospital de distrito por un cirujano altamente capacitado que sepa cómo realizar esta operación de manera confiable.
En primer lugar, la operación no se puede realizar con anestesia local, la anestesia debe ser necesariamente completa, ya sea anestesia, anestesia espinal o epidural.
Para que sea conveniente para el cirujano operar, el paciente debe acostarse boca abajo, el talón debe "mirar" hacia arriba.
No me gusta hacer operaciones con torniquete si hay electrocoagulación. Si no está allí, debe colocar un torniquete en el tercio superior de la parte inferior de la pierna, pero retírelo antes de suturar la herida y detener bien el sangrado.
La pierna debe lavarse a fondo varias veces con agua tibia y un paño suave y jabón antes de la operación. Se baña por última vez la noche anterior a la operación y se envuelve en una sábana esterilizada. Si es necesario afeitarse el vello en la parte posterior de la parte inferior de la pierna, debe hacerse por la mañana, una hora antes de la operación. Por la noche, en la víspera de la operación, es imposible afeitarse el cabello, ya que la inflamación de los posibles cortes (arañazos) de la piel provocará una probable supuración de la herida.
El acceso no debe estar en la línea media sobre el tendón. Después de coser sus extremos en la posición de flexión plantar del pie, es difícil llevar los bordes de la piel sin tensión. Esto es aún más difícil de hacer si se realiza una plastia de tendón.
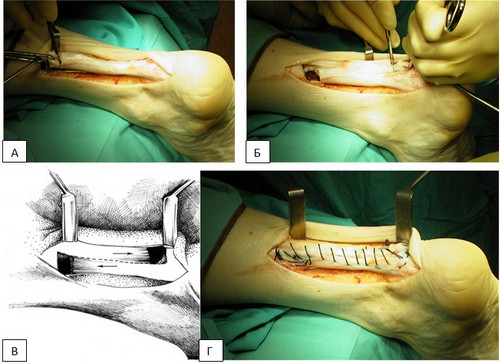
He disfrutado del acceso externo durante muchos años: empiezo la incisión desde la línea media de la superficie posterior de la parte inferior de la pierna, 12-13 cm por encima del sitio de la ruptura, voy suavemente hacia el lado lateral y luego hacia abajo verticalmente a través de un punto ubicado en el medio de la distancia entre el borde posterior del tobillo lateral y el tendón de Aquiles, hasta el nivel del borde superior del tubérculo del calcáneo, luego envuelvo la incisión horizontalmente en el tubérculo del calcáneo (Fig. 15.1). Se debe tener cuidado de no dañar el n.suralis. El paratendón se diseca a lo largo de la línea media. Los extremos desgarrados del tendón se encuentran fácilmente y se resecan económicamente. Si la brecha es crónica, entonces se extirpa el regenerado. Después de eso, se le da al pie la máxima flexión plantar y se suturan los extremos refrescados del tendón.
Con rupturas recientes, se puede usar cualquier sutura de tendón: Rozov, Casanova, Sipeo, en forma de U. La sutura de Kessler modificada por S. V. Russky (1998) es racional (Fig. 15.1, b). Esta sutura se diferencia de la sutura de Tkachenko en que el anudado del hilo se produce en dos niveles por encima de la zona de rotura del tejido tendinoso. Después de anudar la sutura de Kessler, se aplican suturas adaptativas adicionales en forma de U hechas de nailon fino.
Dado que un tendón alterado patológicamente suele estar desgarrado, es recomendable realizar una cirugía plástica en caso de lesiones recientes. Esto es absolutamente necesario para las rupturas crónicas. Prefiero una técnica simple de plastia de Chernavsky: se corta un colgajo de 5-6 cm de largo desde el extremo superior del tendón con la base hacia abajo y se transfiere al extremo inferior del tendón. A máxima tensión, el colgajo se sutura con un fino caprón a ambos extremos del tendón dañado.
Para fortalecer la costura y mejorar el deslizamiento del tendón en personas involucradas en deportes profesionales (profesores de educación física, atletas, artistas de circo), además de la costura del tendón y la cirugía plástica, tomo una tira de mi propia fascia de la superficie externa del muslo. 3 cm de ancho, 10-12 cm de largo y envuélvalo con una cinta fascial como tendón suturado en espiral. La cinta de la fascia se sutura a ambos extremos del tendón y entre sí con suturas finas y continuas. Posteriormente, con mínima flexión plantar del pie, se suturan el paratenón, el tejido subcutáneo y la piel con suturas continuas. La flexión plantar del pie a 25-30° se fija con una férula de yeso que se aplica desde la rótula hasta la punta de los dedos a lo largo de la superficie anterior del pie y la parte inferior de la pierna. No es necesario arreglar la articulación de la rodilla. Después de retirar las suturas (no antes de 12-13 días), el pie se lleva a la posición fisiológica media (flexión plantar de 10 °) y se fija con un vendaje de yeso ciego desde la cabeza de los huesos metatarsianos hasta la articulación de la rodilla. Se coloca un talón debajo del arco del pie y se permite caminar con una carga. A las 6 semanas de la operación se retira el vendaje de escayola, se permite andar con bastón y se prescriben ejercicios de fisioterapia. La carga completa es posible 8-9 semanas después de la operación.
Es difícil tratar las roturas crónicas cuando han pasado varios meses desde la lesión y existe una regeneración de hasta 10 cm o más entre los extremos del tendón dañado. La asistencia a tales pacientes debe brindarse en un departamento especializado de cirugía plástica.
Durante la operación cicatricial, el regenerado se extirpa por completo, se realiza la miotenodesis del extremo superior del tendón y el músculo gastrocnemio para que pueda tensarse acercando los extremos del tendón. El defecto restante se repara mediante autoplastía con uno o dos colgajos pediculados obtenidos de lados opuestos del tendón. Luego se realiza la ondulación de las superficies laterales del tendón.
en los sitios de injerto. La zona de costura debe ser aliviada por el tendón del músculo plantar largo o por una parte del tendón diseccionado longitudinalmente del músculo peroneo largo. Esto mejora el curso de los procesos de regeneración en el tendón de Aquiles dañado.
Diagnóstico y tratamiento de las lesiones del tendón proximal del abdomen largo del bíceps braquial
Las lesiones del bíceps del hombro representan más de la mitad de las rupturas subcutáneas de tendones y músculos. De acuerdo con la literatura, de todas las lesiones del músculo bíceps, el 82,6-96% de los casos ocurren en daño en la cabeza larga, el 6-7% en el vientre común del músculo y el 3-9% en el tendón distal.
El daño al músculo bíceps es más común en hombres que realizan trabajos físicos, cuando hay una traumatización a largo plazo de este músculo debido a un sobreesfuerzo ("enfermedad traumática" del tendón según S.I. Dvoinikov, 1992).
La ruptura del tendón de la cabeza larga es notada por el paciente con un dolor agudo en la proyección de la lesión. El paciente nota una forma inusual del músculo cuando el brazo está doblado en la articulación del codo. Esta deformación es claramente visible si le pide al paciente que apriete el músculo bíceps con la articulación del codo doblada en ángulo recto. Los músculos del lado de la lesión se acortan y se estiran hasta la mitad del hombro y se paran debajo de la piel con un tubérculo notable.
Se debe pedir al paciente que mueva lentamente ambas manos hacia los lados. Al mismo tiempo, se detecta cierto retraso de la extremidad superior dañada. Con la oposición activa a la abducción de las manos del paciente, se puede notar una disminución en la fuerza de la extremidad del lado de la lesión, el paciente siente la aparición de un dolor agudo en el músculo del hombro lesionado.
La operación para restaurar la continuidad de la cabeza larga del bíceps braquial puede ser realizada por un cirujano y un traumatólogo en un hospital de distrito.
El tendón dañado en el estado de tensión del músculo bíceps se fija a un nuevo lugar de unión: se sutura al húmero en la región del surco tibiofibular o al proceso coracoideo de la escápula.
Si el tendón se desgarra más cerca del vientre del músculo y el extremo distal es demasiado corto, el tendón se alarga con un colgajo fascial tomado de la fascia del gastrocnemio del muslo o un aloinjerto fascial conservador. El extremo proximal alterado degenerativamente del tendón se corta al nivel del surco intertubercular y se extrae.
La cirugía plástica de un tendón largo y suturarlo al lugar habitual de inserción (tuberositas supraglenoidalis) es demasiado traumática y no siempre da buenos resultados. Es más conveniente doblar el extremo del tendón desgarrado hacia la parte superior del surco intertubercular.
Si la cabeza corta (interna) del músculo bíceps está dañada, se sutura o se restaura plásticamente usando una fascia.
Después de la operación, el brazo se fija con una almohada en forma de cuña doblada a 60° en la articulación del codo y un pañuelo durante 3 semanas. Masajes, ejercicios terapéuticos y procedimientos termales completan el tratamiento. Si se utiliza un aloinjerto preservado de tendón o fascia durante la operación, se permiten movimientos activos después de 5 a 6 semanas.