Lesión de la médula espinal: tratamiento y rehabilitación
El ritmo acelerado de la vida nos hace correr hacia algún lado, correr, correr sin mirar atrás. Pero vale la pena una caída fallida, y un dolor agudo atraviesa la espalda. Un diagnóstico decepcionante de labios de un médico interrumpe la interminable carrera. Lesión de la médula espinal: palabras aterradoras, pero ¿son una oración?
¿Qué es la lesión de la médula espinal?
La médula espinal de una persona está protegida de forma fiable. Está cerrado por un fuerte marco óseo de la columna vertebral, mientras que recibe abundantes nutrientes a través de la red vascular. Bajo la influencia de varios factores, externos o internos, la actividad de este sistema estable puede verse interrumpida. Todos los cambios que se desarrollan después del daño a la sustancia cerebroespinal, las membranas circundantes, los nervios y los vasos sanguíneos se conocen colectivamente como "lesión de la médula espinal".
Una lesión de la médula espinal puede llamarse lesión de la médula espinal o, de manera latinizada, lesión de la médula espinal. También existen los términos "lesión de la médula espinal" y "enfermedad traumática de la médula espinal". Si el primer concepto denota, en primer lugar, los cambios que ocurrieron en el momento del daño, el segundo describe todo el complejo de patologías desarrolladas, incluidas las secundarias.
Tal patología puede afectar cualquiera de las secciones de la columna vertebral en las que pasa el canal espinal con la médula espinal:
- cervical;
- cofre;
- lumbar.
La médula espinal corre el riesgo de lesionarse en cualquier punto.
Clasificación de las lesiones de la columna
Hay varios principios para clasificar las lesiones de la médula espinal. Según la naturaleza del daño, son:
- cerrado: no afecta los tejidos blandos ubicados cerca;
- abierto:
- sin penetración en el canal espinal;
- penetrante:
- tangentes;
- el ciego;
- mediante.
Los factores que provocaron el daño tienen una importancia considerable en la terapia posterior.. Según su naturaleza e impacto, se distinguen las siguientes categorías de lesiones:
- aislado, causado por influencia mecánica puntual;
- combinado, acompañado de daño a otros tejidos del cuerpo;
- combinados, que surgen bajo la influencia de factores tóxicos, térmicos y de olas.
La elección del tratamiento depende de la naturaleza de la lesión.
La clasificación nosológica se basa en una descripción detallada de los tejidos afectados, tipos de lesiones y síntomas característicos. En su sistema, se indican los siguientes tipos de daño:
- lesiones en los componentes de soporte y protección:
- dislocación de la columna vertebral;
- fractura vertebral;
- fractura-luxación;
- rotura de ligamentos;
- lesión espinal;
- lesión nerviosa:
- lesión de la médula espinal;
- sacudir;
- contusión;
- compresión (compresión);
- agudo: ocurre en poco tiempo;
- subagudo - formado unos pocos días o semanas;
- crónico - se desarrolla durante meses o años;
- ruptura (ruptura) del cerebro;
- hemorragia:
- en el tejido cerebral (hematomielia);
- entre conchas;
- daño a grandes vasos (infarto traumático);
- lesión de la raíz nerviosa:
- ratería;
- brecha;
- lesión.
Causas y factores de desarrollo.
Las causas de la lesión de la médula espinal se pueden dividir en tres categorías:
- traumático: una variedad de efectos mecánicos que provocan la destrucción del tejido:
- fracturas;
- dislocaciones;
- hemorragias;
- moretones;
- apretando;
- conmociones cerebrales;
- patológico - cambios en los tejidos causados por estados de enfermedad:
- tumores;
- enfermedades infecciosas;
- trastornos circulatorios;
- congénito - anomalías del desarrollo intrauterino y patologías hereditarias.
Las lesiones traumáticas son la categoría más común y ocurren en 30 a 50 casos por millón de habitantes. La mayoría de las lesiones ocurren en hombres sanos de 20 a 45 años.
Los cambios tumorales son una causa frecuente de lesiones patológicas de la médula espinal.
Síntomas y signos característicos de daño en varias partes de la médula espinal.
Los síntomas de una lesión de la médula espinal no se desarrollan instantáneamente, sino que cambian con el tiempo. Las manifestaciones primarias están asociadas con la destrucción de parte de las células nerviosas en el momento de la lesión. Las muertes masivas posteriores pueden ocurrir por varias razones:
- autodestrucción (apoptosis) de tejidos dañados;
- falta de oxígeno;
- deficiencia de nutrientes;
- acumulación de productos tóxicos de descomposición.
Los cambios crecientes dividen el curso de la enfermedad en cinco períodos:
- Agudo: hasta 3 días después de la lesión.
- Temprano - hasta 3 semanas.
- Intermedio - hasta 3 meses
- Tarde: varios años después de la lesión.
- Residual - consecuencias a largo plazo.
En los períodos iniciales, los síntomas se desplazan hacia síntomas neurológicos (parálisis, pérdida de sensibilidad), en las últimas etapas, hacia cambios orgánicos (distrofia, necrosis tisular). Las excepciones son las conmociones cerebrales, que se caracterizan por un curso rápido y enfermedades crónicas lentas. Las causas, la ubicación y la gravedad de la lesión tienen un impacto directo en el conjunto de síntomas probables..
La pérdida de sensibilidad y actividad motora depende directamente de la ubicación de la lesión.
Tabla: síntomas de lesiones de la médula espinal
| tipo de daño | Departamento de la columna vertebral | ||
| Cervical | torácico | Lumbar | |
| Lesión de la raíz del nervio espinal |
|
|
|
| lesión de la médula espinal |
|
|
|
| Sacudir | Síntomas generales:
|
||
| debilidad y ligera parálisis de los brazos | dificultad para respirar |
|
|
| apretando |
|
||
| Contusión |
Los signos alcanzan su máxima gravedad unas horas después de la lesión. |
||
| fractura |
|
|
|
| Dislocación |
|
|
|
| Rotura completa de la médula espinal | Patología rara. Señales:
|
||
Diagnóstico de las lesiones de la médula espinal
El diagnóstico de las lesiones de la médula espinal comienza con la aclaración de las circunstancias del incidente. Durante la entrevista a la víctima o testigos se establecen síntomas neurológicos primarios:
- actividad motora en los primeros minutos después de la lesión;
- manifestaciones de shock espinal;
- parálisis.
Después del parto en el hospital, se realiza un examen externo detallado con palpación. En esta etapa, se describen las quejas del paciente:
- intensidad y localización del síndrome de dolor;
- trastornos de la memoria y la percepción;
- cambio en la sensibilidad de la piel.
La palpación revela desplazamiento de huesos, hinchazón de tejidos, tensión muscular no natural y diversas deformaciones. El examen neurológico revela cambios en los reflejos.
El diagnóstico preciso requiere el uso de técnicas instrumentales. Éstos incluyen:
- tomografía computarizada (TC);
- formación de imágenes por resonancia magnética (IRM);
- espondilografía - examen de rayos X del tejido óseo. Realizado en varias proyecciones:
- frente;
- lado;
- oblicuo;
- a través de una boca abierta;
- mielografía - radiografía usando un agente de contraste. Variedades:
- ascendiendo;
- descendiendo
- mielografía por TC;
- estudio de potenciales evocados somatosensoriales (SSEP): le permite medir la conductividad del tejido nervioso;
- angiografía vertebral - una técnica para examinar los vasos sanguíneos que alimentan el tejido cerebral;
- La electroneuromiografía es un método que le permite evaluar el estado de los músculos y las terminaciones nerviosas:
- superficial;
- aguja;
- punción lumbar con pruebas licorodinámicas: un método para estudiar la composición del líquido cefalorraquídeo.
El método de resonancia magnética le permite identificar rápidamente cambios en órganos y tejidos.
Las técnicas diagnósticas aplicadas permiten diferenciar entre sí distintos tipos de lesiones medulares, en función de su gravedad y causas. El resultado obtenido afecta directamente las tácticas de la terapia adicional.
Tratamiento
Dada la amenaza excepcional de las lesiones de la médula espinal para la vida humana, todas las medidas para salvar a la víctima están estrictamente reguladas. Las medidas terapéuticas se llevan a cabo por los esfuerzos del personal médico. Las personas sin educación especial solo pueden brindar los primeros auxilios necesarios y solo con un claro conocimiento de las acciones realizadas.
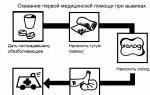
Primeros auxilios
Incluso con una ligera sospecha de una lesión de la médula espinal, los primeros auxilios son tan completos como con un hecho probado de lesión. En el peor de los casos, el mayor riesgo para la víctima son los fragmentos de vértebras destruidas. Desplazados en movimiento, los fragmentos óseos pueden dañar irreversiblemente la médula espinal y los vasos que la alimentan. Para evitar tal resultado, la columna vertebral de la víctima debe estar inmovilizada (inmovilizada). Todas las acciones deben ser realizadas por un grupo de 3-5 personas, actuando con cuidado y sincronía. El paciente debe colocarse en la camilla de forma rápida, pero suave, sin tirones bruscos, levantando sólo unos centímetros por encima de la superficie.
Cabe señalar que debajo se coloca la camilla para el transporte de la víctima. Queda terminantemente prohibido transportar a un paciente no inmovilizado, incluso en distancias cortas.
El método de inmovilización depende del punto de la lesión. Una persona con lesiones en la región cervical es colocada en una camilla boca arriba, luego de fijarle el cuello con:
- un círculo de tela suave o algodón;
- neumáticos Elansky;
- llantas Kendrick;
- cuello Shants.
Las lesiones en la región torácica o lumbar obligan a la víctima a ser transportada en un escudo o camilla dura. En este caso, el cuerpo debe estar en posición prona sobre el estómago, se coloca un rodillo denso debajo de la cabeza y los hombros.
Una persona con la columna lesionada puede ser transportada en decúbito prono: boca abajo (a) y boca arriba (b)
Con el desarrollo de un shock espinal, puede ser necesario normalizar la actividad cardíaca con atropina o dopamina. Un fuerte síndrome de dolor implica la introducción de analgésicos (Ketanov, Promedol, Fentanyl). Las soluciones de sal y sus derivados (Hemodez, Reopoliglyukin) se usan para el sangrado abundante. Se necesitan antibióticos de amplio espectro (ampicilina, estreptomicina, ceftriaxona) para prevenir infecciones.
Si es necesario, para salvar la vida de la víctima en la escena, se puede llevar a cabo lo siguiente:
- limpieza de la cavidad bucal de cuerpos extraños;
- ventilación artificial de los pulmones;
- Masaje cardíaco indirecto.
Después de brindar atención de emergencia, el paciente debe ser llevado de inmediato al centro neuroquirúrgico más cercano. Queda terminantemente prohibido:
- transportar a la víctima en posición sentada o acostada;
- afectar de alguna manera el lugar de la lesión.
Tratamiento para pacientes internados por hematomas, conmociones cerebrales y otros tipos de lesiones
Un conjunto de medidas terapéuticas depende de la naturaleza y gravedad de la lesión. Las lesiones leves (hematomas y conmociones cerebrales) solo brindan terapia con medicamentos. Otros tipos de lesiones se tratan en combinación. En algunas situaciones que amenazan con cambios irreversibles en los tejidos de la médula espinal, se requiere una intervención quirúrgica de emergencia, a más tardar 8 horas después del momento de la lesión. Tales casos incluyen:
- deformación del canal espinal;
- compresión de la médula espinal;
- compresión del vaso principal;
- hematomielia
Debe tenerse en cuenta que las lesiones internas extensas pueden poner en peligro la vida del paciente durante la operación. Por lo tanto, en presencia de las siguientes patologías, la intervención quirúrgica inmediata está contraindicada:
- anemia;
- hemorragia interna;
- embolia grasa;
- falla:
- hepático;
- renal;
- cardiovascular;
- peritonitis;
- lesión torácica penetrante;
- trauma severo en el cráneo;
- choque:
- hemorrágico;
- traumático.
Terapia medica
El tratamiento farmacológico continúa la táctica iniciada en la prestación de primeros auxilios: la lucha contra el dolor, las infecciones, las manifestaciones cardiovasculares. Además, se están tomando medidas para preservar el tejido cerebral afectado.
- La metilprednisolona aumenta el metabolismo en las células nerviosas, mejora los procesos de microcirculación.
- Seduxen y Relanium reducen la sensibilidad de los tejidos afectados a la falta de oxígeno.
- El sulfato de magnesio le permite controlar el equilibrio del calcio, por lo tanto, normaliza el paso de los impulsos nerviosos.
- La vitamina E actúa como antioxidante.
- Los anticoagulantes (fraxiparina) se prescriben para la prevención de la trombosis, cuyo riesgo aumenta con la inmovilidad prolongada de las extremidades en las lesiones de la médula espinal.
- Los relajantes musculares (Baclofen. Mydocalm) alivian los espasmos musculares.
Galería de fotos de medicamentos
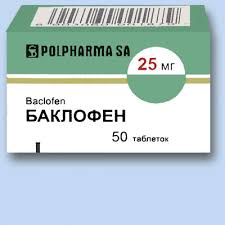 El baclofeno alivia los espasmos musculares.
El baclofeno alivia los espasmos musculares.  La vitamina E es un poderoso antioxidante La metilprednisolona mejora los procesos de microcirculación.
La vitamina E es un poderoso antioxidante La metilprednisolona mejora los procesos de microcirculación.  Seduxen reduce la sensibilidad de los tejidos afectados a la falta de oxígeno El sulfato de magnesio normaliza el paso de los impulsos nerviosos
Seduxen reduce la sensibilidad de los tejidos afectados a la falta de oxígeno El sulfato de magnesio normaliza el paso de los impulsos nerviosos  La fraxiparina se prescribe para la prevención de la trombosis.
La fraxiparina se prescribe para la prevención de la trombosis.
Descompresión al apretar la médula espinal
La mayoría de las veces, la mayor amenaza para la víctima no se considera daño directo a la médula espinal, sino su compresión por los tejidos circundantes. Este fenómeno, la compresión, ocurre en el momento de la lesión y se intensifica aún más debido a los cambios patológicos. La reducción de la presión sobre la médula espinal (descompresión) es el objetivo principal de la terapia. En el 80% de los casos, la tracción esquelética se usa con éxito para esto.
La fijación de tracción reduce la presión sobre la columna
La descompresión quirúrgica se realiza por acceso directo a la columna:
- anterior (pretraqueal) - en caso de lesión cervical;
- anterolateral (retroperitoneal) - en caso de daño a las vértebras lumbares;
- lado;
- espalda.
Las vértebras pueden estar sujetas a:
- reposiciones - comparación de fragmentos óseos;
- cornorectomía: extirpación del cuerpo vertebral;
- laminectomía: eliminación del arco o procesos;
- discectomía - extracción de discos intervertebrales.
Al mismo tiempo, se restaura la inervación normal y el suministro de sangre al área afectada. Al finalizar esto, la columna vertebral se estabiliza con un autoinjerto óseo o un implante de metal. La herida se cierra, el área dañada se fija de forma inamovible.
Los implantes metálicos estabilizan la columna vertebral después de la cirugía
Video: cirugía de fractura de columna
Rehabilitación
El período de rehabilitación después de una lesión de la médula espinal puede durar desde varias semanas hasta dos años, dependiendo de la extensión de la lesión. Para una recuperación exitosa, es necesario preservar la integridad relativa de la médula espinal; con una ruptura completa, el proceso de regeneración es imposible. En otros casos, el crecimiento de las células nerviosas se produce a un ritmo de aproximadamente 1 mm por día. Los procedimientos de rehabilitación tienen los siguientes objetivos:
- aumento de la microcirculación sanguínea en áreas dañadas;
- facilitar la entrega de medicamentos a los centros de regeneración;
- estimulación de la división celular;
- prevenir la distrofia muscular;
- mejora del estado psicoemocional del paciente.
Nutrición apropiada
La base de la rehabilitación es un régimen sostenible y una nutrición adecuada. La dieta del paciente debe incluir:
- condroprotectores (gelatina, pescado de mar);
- productos proteicos (carne, hígado, huevos);
- grasas vegetales (aceite de oliva);
- productos lácteos fermentados (kéfir, requesón);
- vitaminas:
- A (zanahoria, calabaza, espinaca);
- B (carne, leche, huevos);
- C (cítricos, escaramujos);
- D (mariscos, kéfir, queso).
Terapia de ejercicios y masajes.
El ejercicio terapéutico y el masaje están enfocados a aliviar los espasmos, mejorar el trofismo muscular, activar el metabolismo de los tejidos y aumentar la movilidad de la columna.
Los ejercicios deben ser iniciados por el paciente cuando su estado sea estable, inmediatamente después de la remoción de las estructuras restrictivas (yeso, vendajes, tracción esquelética). La radiografía preliminar de la columna vertebral dañada es un requisito previo para esta etapa.
Las cargas durante la terapia de ejercicios aumentan en pasos: las primeras dos semanas se caracterizan por un esfuerzo mínimo, las siguientes cuatro aumentan, durante los dos últimos ejercicios se realizan de pie.
Un conjunto de ejemplos es el siguiente:

El masaje es un método antiguo y eficaz de rehabilitación de lesiones de espalda. Dada la sensibilidad de la columna vertebral debilitada, tales acciones mecánicas deben ser realizadas por una persona con conocimiento y experiencia en el campo de la terapia manual.
Otras técnicas de fisioterapia para la recuperación de lesiones
Además, una variedad de métodos fisioterapéuticos son ampliamente utilizados para la rehabilitación de la víctima:
- hidrocinesiterapia - gimnasia en el medio acuático;
- acupuntura - una combinación de técnicas de acupuntura con exposición a impulsos eléctricos débiles;
- iontoforesis y electroforesis: métodos para administrar fármacos a los tejidos directamente a través de la piel;
- mecanoterapia: métodos de rehabilitación que implican el uso de simuladores;
- estimulación nerviosa eléctrica: restauración de la conductividad nerviosa con la ayuda de impulsos eléctricos débiles.
El entorno acuático crea condiciones de apoyo para la columna lesionada, lo que acelera la rehabilitación.
El malestar psicológico que se produce en la víctima debido a la inmovilidad forzada y el aislamiento es ayudado a superar por un ergoterapeuta, un especialista que combina las características de un terapeuta de rehabilitación, psicólogo y maestro. Es su participación la que puede restaurar la esperanza perdida y el buen humor del paciente, lo que en sí mismo acelera significativamente la recuperación.
Video: Dr. Bubnovsky sobre rehabilitación después de lesiones de la médula espinal
Pronóstico del tratamiento y posibles complicaciones
El pronóstico del tratamiento depende completamente de la extensión del daño. Las lesiones leves no afectan a una gran cantidad de células. Los circuitos nerviosos perdidos se compensan rápidamente con conexiones libres, de modo que su restauración se produce rápidamente y sin consecuencias. El daño orgánico extenso es peligroso para la vida de la víctima desde el primer momento de su existencia, y el pronóstico para su tratamiento es ambiguo o incluso desalentador.
El riesgo de complicaciones aumenta considerablemente sin brindar la atención médica necesaria en el menor tiempo posible.
El daño extenso a la médula espinal amenaza con muchas consecuencias:
- violación de la conducción de las fibras nerviosas debido a ruptura o hemorragia (hematomielia):
- choque espinal;
- violación de la termorregulación;
- sudoración excesiva;
- perdida de la sensibilidad;
- paresia;
- parálisis;
- necrosis;
- úlceras tróficas;
- cistitis hemorrágica;
- hinchazón de tejidos duros;
- disfunción sexual;
- atrofia muscular;
- infección de la médula espinal:
- epiduritis;
- meningomielitis;
- aracnoiditis;
- absceso.
Prevención
No existen medidas específicas para prevenir la lesión de la médula espinal. Simplemente puede limitarse a cuidar su cuerpo, manteniéndolo en una forma física adecuada, evitando el esfuerzo físico excesivo, los golpes, las sacudidas, las colisiones. Los exámenes programados por un terapeuta especialista ayudarán a identificar patologías ocultas que amenazan la salud de la espalda.