Разрыв ахиллова сухожилия: симптомы, лечение и последствия травмы
Сегодня предлагаем статью на тему: "Разрыв ахиллова сухожилия: симптомы, лечение и последствия травмы". Мы постарались все понятно и подробно описать. Если будут вопросы, задавайте в конце статьи.
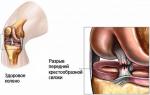
Ахиллово (пяточное) сухожилие - это прочнейшее и крупнейшее сухожилие человека, способное выдержать нагрузку до 350 кг. Такой прочной соединительной тканью природа наградила только Homo sapiens: даже наши ближайшие родственники, большие обезьяны, не имеют столь развитого сухожилия. Это объяснимо - человек прямоходящее существо, следовательно, максимальная нагрузка выпадает на голень, стопу и пятку, что естественно сказалось на строении человеческого мышечно-связочного аппарата. Тем не менее ахиллово сухожилие уязвимо и его разрыв - довольно частая травма .
Оглавление [Показать]
Разрыв ахиллова сухожилия: симптомы и лечение
История ахиллесовой пяты
Интересна история названия сухожилия. Всем известен фразеологический оборот «ахиллесова пята» - так называют наиболее слабое место человека, некий недостаток, не обязательно физический. Происхождение оборота - в истории древней Греции. Герой греческих мифов Ахиллес был непобедим - эту волшебную силу подарила ему волшебная река Стикс, в которую окунула Ахиллеса при рождении мать. Но вот беда - лишь пятка героя оказалась незащищенной, так как мать держала за нее сына во время омовения. Во время троянской войны Парис, брат Гектора, убитого греками, отомстил за смерть брата, пронзив пяту Ахиллеса стрелой.
И хотя ранение было нанесено Ахиллесу в пятку, понятие «ахиллесова пята» используется сегодня только в переносном смысле. В анатомии же существует прямой научный термин - ахиллово сухожилие.
Строение ахиллова сухожилия
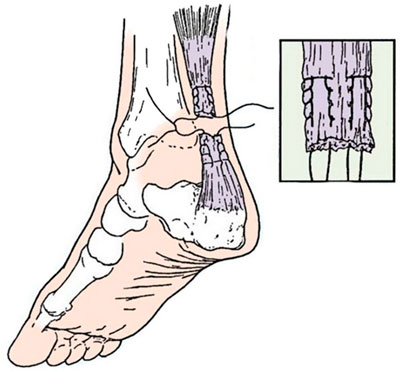
Если рассмотреть анатомию ахиллова сухожилия, то можно увидеть, что оно одним концом крепится к бугру пяточной кости, а другим сливается с апоневрозами трехглавой мышцы, состоящей из икроножной внешней и камбаловидной внутренней мышц.
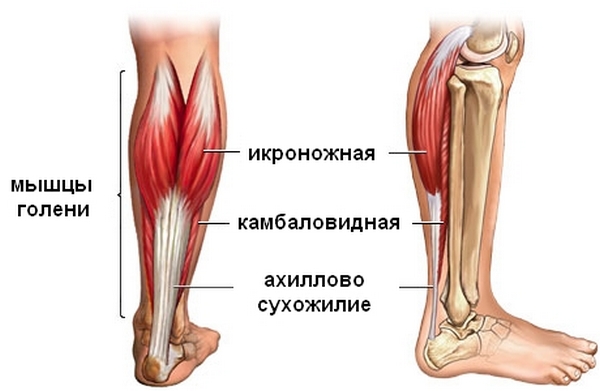
Виды травм сухожилий
Что же делает ахиллово сухожилие уязвимым?
Такая травма, как полный или частичный разрыв чаще случается у спортсменов, но может быть и в быту.

Сухожильные травмы бывают закрытыми и открытыми.
- Закрытая травма
:
- Прямой удар:
- такая травма часто случается у футболистов
- Непрямая травма:
- при неудачных прыжках в волейболе, баскетболе и т. д.
- подскальзывании на ступенях лестницы
- приземлении с высоты на выпрямленную ногу
- Прямой удар:
- Открытая травма
:
- Повреждение сухожилия режущим предметом
Механический разрыв
Все травмы в сухожилиях, происходящие по вине слишком больших нагрузок, превышающих запас прочности соединительной ткани, называются механическими.
Механические разрывы происходят:
- при нерегулярных занятиях спортом
Воспаление ахиллова сухожилия
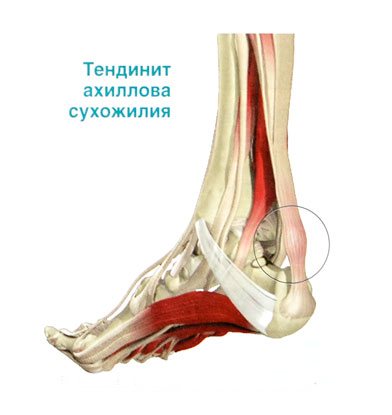
Большинство людей обычно растягивает сухожилие и связки, из-за чего они воспаляются и причиняют боль.
- Постоянные растяжения приводят к появлению микроразрывов и началу дегенеративных процессов в соединительных тканях
- Боль в ахилловом сухожилии может вызываться тендинитом - это и есть воспаление сухожилия
- Более сложный случай тендовагинит - воспалительный процесс распространяется на сухожильное влагалище.
Дегенеративный разрыв
Причиной разрыва являются дегенеративные процессы, разрушающие строительный белок соединительных тканей - коллаген, в результате чего происходит их перерождение и окостенение
Дегенеративное поражение сухожилия называется тендинозом.
Тендиноз с последующим разрывом может развиваться по следующим причинам:
- Хронические заболевания (артроз стопы, тендинит, бурсит)
- Прием кортикостероидов (гидрокортизона, дипроспана) и фторхинолонов (ципрофлоксацина)
- Постоянные повышенные нагрузки у спортсменов и у людей физического труда
Дегенеративный разрыв может произойти самопроизвольно, безо всякой травмы
Симптомы разрыва
- При сухожильном разрыве возникает внезапная боль, аналогичная удару палкой по голени и щиколотке
- Может слышаться хруст, сопровождающий разрыв
- Трехглавая мышца ослабляется:
- невозможно ни вытянуть стопу, ни встать на цыпочки
- возникает боль при ходьбе
- стопа и щиколотка отекает
Диагностика разрыва
Врач может диагностировать разрыв, проведя тесты:
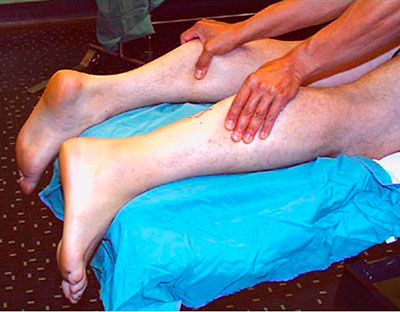
- Сжатие голени здоровой и больной ноги:
- при сжатии стопа на здоровой ноге должна вытягиваться
- Введение иглы на входе в сухожильную пластину:
- при движении стопой игла должна отклоняться
- Сгибание ног в коленном суставе лежа на животе:
- носок больной стопы будет находиться ниже, чем у здоровой
Если результаты тестов сомнительны, может быть проведена приборная диагностика:
Рентген, УЗИ или МРТ
Лечение разрыва сухожилия
Лечение может быть консервативным и хирургическим.
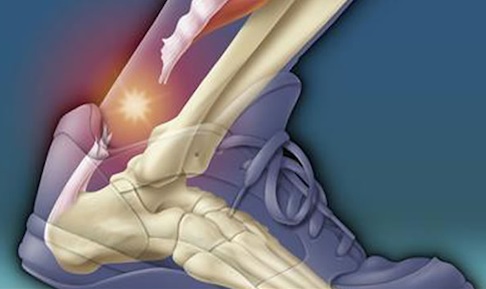
Способы консервативного лечения
- Ногу сроком до 8 недель помещают в гипс. Это довольно зверский способ, так как выдержать столь долгую неподвижность не так-то просто
- Второй способ, более удобный и гуманный - регулируемый ортез типа брейса
- Третий - пластиковый полимерный гипс.
- Его достоинства - легкость и возможность купаться прямо с гипсовой ногой, а это немаловажно
- Наконец, еще один способ - частичная иммобилизация при помощи специального ортеза, фиксирующего только пятку, но оставляющим открытым ступню.
Консервативное лечение не всегда приводит к нормальному сращиванию сухожилия. Его минусы:
- Образование гематомы из-за разрыва сосудов
- Слишком большая разволокненность краев сухожилия при дегенеративном разрыве:
- оно выглядит буквально как мочалка, из-за чего края плохо совмещаются
- Сращение с образованием рубцов, удлинением и ослаблением сухожилия
Таким образом, консервативное лечение при разрыве рекомендуется:
- Если травма свежая и можно сопоставить концы сухожилий
- Больной не занимается спортом
- Функциональные запросы пациента понижены в силу возраста, небольшой физической активности или других причин
Хирургическое лечение
Существует два основных операционных способа:
Сшивание разорванных краев -
- Этим способом можно сшить только свежие разрывы, если с момента повреждения прошло не более 20 часов. Способы сшивания:
- Классический шов длиной до 10 см с задним доступом (разновидностей сухожильных швов - сотни)
- Чрескожный шов - сшивание через одиночные проколы:
- метод неудобен тем, что соединение порванных краев происходит вслепую, и можно повредить икроножный нерв
- Малоинвазивное сшивание:
- Использование системы Achillon со специальными направителями исключает прошивку нерва
- Сшивание по гарпунному принципу, с использованием системы Tenolig
Пластическая операция -
- Она используется при застарелых или повторных разрывах, когда невозможно совмещение порванных сухожильных концов.
- Пластические операции выполняются в основном с открытым доступом. Используют несколько методик:
- Разрыв закрывают «заплаткой», выкроенной из верхней части ахиллова сухожилия
- Используют ткань других сухожилий больного
- Прибегают к аллотрансплантату - донорскому материалу
- Применяют синтетический трансплантат
Осложнения после лечения
Каким бы ни было лечение, сросшееся, сшитое или восстановленное пластической операцией сухожилие никогда не будет прежним.
- Основное осложнение - повторный разрыв сухожилия
- При консервативном лечении разрывы случаются в несколько раз чаще, чем при хирургическом.
- Также существует опасность тромбообразования из-за длительной неподвижности ноги:
- Для предотвращения этой опасности принимают антикоагулянты и занимаются лечебной гимнастикой
Реабилитационная программа

- Для иммобилизации ноги после операции также используют ортез (брейс), в котором ступню фиксируют вначале в вытянутом положении, а затем постепенно уменьшают угол
- В первые недели для ходьбы применяют костыли
- Упражнения реабилитационной программы начинают выполнять еще до снятия ортеза, то есть в первые же дни после операции
Видео: Лечение и реабилитация разрыва ахиллова сухожилия
Оценка статьи:
оценок, среднее:
Повреждение ахиллова сухожилия (ахилла травма) - самая распространенная спортивная травма. Что из себя представляет ахиллово сухожилие? В первую очередь - наиболее крупное сухожилие в организме человека. Оно является результатом объединения сухожилий, относящихся к двум мышцам - икроножной и камбаловидной мышцы. Другими словами - трехглавой мышцы.
Почему Ахиллово? Потому что второе название - пяточное сухожилие. Функция у него довольно важная, особенно для спортсмена. За счет работы этого сухожилия, человек может встать на носки стоп или подпрыгнуть, оттолкнувшись ими от пола, а также бегать и подниматься по ступенькам. Крепится оно к пяточной кости. Природа предусмотрела специальный слизистый карман (сумку), уменьшающий трение.
Симптомы травмирования
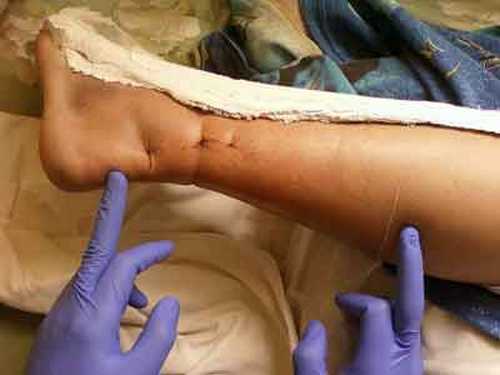
Внешние проявления разрыва сухожилия, а оно обычно бывает резким и полным, у всех пациентов практически схожи. Они характерны резкой болью, как будто кто-то позади нанес по мышце удар тупым предметом или полоснул бритвой. При этом подвижность ноги полностью исчезает, трехглавая мышца больше не может подтягивать за счет теперь разорванного сухожилия стопу. Появляется синюшный отек, начинающийся от места повреждения, и заканчивается кончиками пальцев. Наступить на ногу почти невозможно, появляется хромота, подвижность самой стопы парализована.
В некоторых случаях можно прощупать на икроножной мышце углубление, говорящее о полном разрыве сухожилия. В удачном случае, полученная травма, может представлять собой лишь растяжение, лечение которого происходит гораздо быстрее и проще.
Причины патологии
Существует два вида травм, при которых возможен разрыв: прямая и непрямая травма.
- Прямая травма. Она подразумевает под собой направленный удар по натянутой мышце, например, при занятиях спортом, в частности футболом. Возможно повреждение острым предметом или умышленное нанесение увечья. В этом случае разрыв относится к разряду открытых повреждений, все остальные - закрытые случаи (подкожные).
- Непрямая травма. При неудачном падении с высоты на носок стопы или прыжке.
Мнения об анатомических причинах разрыва несколько разнятся. Разрыв обычно происходит на 5 см выше пяточной кости, где, как утверждают некоторые источники, кровоснабжение хуже. Но последние исследования опровергли это, поэтому судить о повреждениях ахиллова сухожилия, о сути их возникновения приходится пока теоретически.
Одной из распространенных теорий является влияние медикаментозных препаратов, в частности их кортикостероидного ряда и некоторых антибиотиков. Эта теория возникла при рассмотрении случаев спонтанного разрыва без всяких видимых механических причин.
Сухожилие само по себе состоит из неэластичного коллагена, который при регулярном употреблении данных препаратов, ослабевает, что приводит к истощению сухожилия и его саморазрыву. Применяют кортикостероидные препараты при кожных и легочных заболеваниях. Если это привело к выше описанным изменениям в составе коллагенновых тканей, то необходимо немедленно прекратить их прием. Помимо этого причины разрушения или ослабления сухожилия могут таиться в наследственной предрасположенности.
Можно рассмотреть чисто механические причины возникновения. По статистике данное повреждение получают люди разной возрастной категории, начиная от тридцати лет и заканчивая пятидесятилетним рубежом, нерегулярно занимающиеся спортивными нагрузками. К определенному возрасту сухожилие окончательно теряет свою эластичность, и при резких повышенных нагрузках, особенно в неразогретом виде, дает разрыв. Постоянные микроразрывы также нарушают структурную целостность сухожилия, что будет иметь нерадостный итог.
Существует еще одно интересное мнение: при хорошей нагрузке, например беге на протяженную дистанцию, сухожилие изрядно разогревается, порой до 45ºС. При хорошем здоровье оно охлаждается кровотоком. Если это не происходит в достаточной степени, то происходит перегрев (гипотермия) сухожилия, что приводит к его разрыву.
Диагностические мероприятия
Первоочередной считается предварительная беседа врача с пациентом на предмет определения возможных причин возникновения травмы. Имели ли место подобные случаи, принимает ли пациент какие-либо препараты - стандартные вопросы.
При диагностике врач обязан знать,что помимо ахиллова сухожилия за движение стопы отвечают еще шесть других сухожилий. При ощупывании необходимо помнить, что рядом с основным сухожилием проходит более тонкое - плантарное, оно может создать иллюзию, что разрыв неполный, хотя это не так.
Для более достоверного диагноза существуют простые тесты:
- Тест на сжатие голени. При сжимании голени происходит движение стопы. Тест проводится на здоровой и поврежденной ноге.
- Тест с применением иглы. В сухожилие, выше предполагаемого разрыва, вставляется медицинская игла. Если при вращении стопы она реагирует адекватно, то возможно это лишь растяжение или частичный разрыв.
- Тест на сгибание в коленных чашечках. Пациенту необходимо лечь на живот и согнуть ноги в коленях стопами вверх. Если имеется повреждение, то одна стопа провиснет чуть ниже.
По сути, одного теста может быть вполне достаточно, для постановки верного диагноза. Но если все-таки имеются сомнения, для верности можно провести компьютерную томографию, УЗИ или сделать рентгеновский снимок. Хотя это требуется в очень редких случаях.
Первая помощь при травме
При получении данной травмы настоятельно не рекомендуется растирать и массажировать поврежденное место, дабы еще больше его не травмировать. При определенных навыках можно попытаться сделать самодельную шину, но вернее будет просто приложить что-то холодное к этому месту для обезболивания и снятия отека и немедленно обратиться к врачу-травматологу.
Лечение патологии
В арсенале современной медицины имеются два варианта реабилитации поврежденного сухожилия: операционный и консервативный методы. Операционный метод имеет свои преимущества, он надежно стягивает разорванные концы сухожилия между собой, гарантируя их полное схождение. Причем, если пациент вовремя обратился за врачебной помощью, то возможно сшить края без разреза тканей, поверх кожи. Но для этого с момента повреждения должно пройти не более двух недель.
После операции поверх швов накладывается гипсовая повязка на месяц. Через месяц она снимается, швы удаляются и накладывается еще одна на такой же срок. После его истечения пациенту разрешено давать нагрузку на прооперированную ногу, опираясь на специальную палочку.
При консервативном способе стопу обездвиживают специальной лонгетой из гипса, рассчитывая на самостягивание краев. Но этот метод имеет массу недостатков. Во-первых, невозможно изменить положение стопы, а это приводит к застойным явлениям. Во-вторых, гипс нельзя мочить, а не мыться несколько недель - сомнительное удовольствие. В-третьих, она получается довольно хрупкой, а делать ее более толстой не получается - слишком тяжелая.
Выходом может явиться пластиковая лонгета - она более легкая, в ней можно помыться, что делает ее применение более предпочтительным. Причем такой, так называемый брейс в силу своей конструкции позволяет регулировать угол наклона стопы, что ускоряет реабилитацию.
Профилактика
При занятиях спортом, особенно агрессивными видами, необходимо стараться избегать прямых попаданий по ногам, а при прыжках уметь грамотно приземлиться. Не нужно давать на сухожилие чрезмерные нагрузки, тем более без предварительного разогрева, особенно в немолодом возрасте. Избегать длительного приема медикаментозных препаратов, особенно кортикостероидного ряда, а также антибиотиков. Любые нагрузки нужно наращивать последовательно, чтобы к ним успел приспособиться весь организм, и смог обеспечить сохранность всех его связующих.
Любые спортивные нагрузки должны приносить только пользу и удовольствие, поэтому заниматься на пределе возможностей настоятельно не рекомендуется, особенно непрофессионалам.
Необходимо правильно оценивать возможности организма. Успех и результаты приходят только с годами грамотных и регулярных тренировок. Лучше подойти к этому с умом и терпением. Это обязательно окупится с лихвой.
Всем известная древнегреческая легенда об ахиллесовой пяте, наверное, и дала название сухожилию, расположенному ниже икроножной мышцы. Оно соединяет мышцы ноги со стопой (конкретно с пяточной костью) и является самым большим во всем организме, поэтому травмировать его довольно просто.
Разрыв ахиллова сухожилия встречается чаще всего у:
- спортсменов – из-за больших физических нагрузок, возможности получения травмы и постоянного нахождения ног под напряжением;
- людей пожилого возраста – ведь со временем происходит естественное его истончение.
Травма бывает 2 видов:
- открытая – происходит при ранении острым предметом;
- закрытая (подкожная) – сухожилие может разорваться из-за прямой или непрямой травмы.
Симптомы разрыва ахиллова сухожилия
Если вас ударили по нему в момент, когда оно натянуто и напряжено, вы разрыв заметите сразу, но если была непрямая травма (при прыжке, в позе старта или вы поскользнулись на лестнице), определить, что произошел разрыв ахиллова сухожилия можно по таким признакам:
- хруст или треск, слышимый в этот момент;
- внезапная сильная боль;
- невозможность встать на носок и просто вытянуть стопу вперед;
- при пальпации места прощупывается западание;
- появление припухлости и синяка, которые будут со временем увеличиваться в размерах;
- нарушение походки, то есть человек сильно хромает, а иногда даже не может ходить.
Последствия разрыва ахиллова сухожилия
Так как нарушается механизм взаимодействия икроножной мышцы и стопы, то это приведет к тому, что человек не сможет ходить, даже если он не будет испытывать болевых ощущений, а стопа будет продолжать двигаться, но при малейшей нагрузке или неправильном движении все может резко ухудшиться.
Поэтому при любых подозрениях на разрыв или надрыв (частичный разрыв) ахиллова сухожилия необходимо обратиться к травматологу или хирургу. Для диагностики обычно проводятся определенные тесты:
- сжатия голени;
- игольчатый;
- сгибания в коленном суставе;
- со сфингмоманометром.
В некоторых случаях сделают рентген, УЗИ или МРТ.
Основываясь на результаты сделанных обследований поврежденного сухожилия, врач назначает необходимое лечение.
Лечение разрыва ахиллова сухожилия
Цель лечения заключается в том, чтобы соединить края сухожилия и вернуть необходимые для нормального функционирования стопы длину и натяжение. Это может быть сделано консервативным способом или с помощью хирургического вмешательства.
Консервативный метод лечения заключается в наложении на срок от 6 до 8 недель на поврежденную ногу обездвиживающей конструкции. Это может быть:
- лонгета – гипсовая или сделанная из полимерных материалов (пластика);
- ортезы или брейсы – позволяющие регулировать на протяжении ношения угол вытяжки или частично сковывающие движения ноги.
Выбор способа фиксирования стопы зависит от врача, самостоятельно определить, какая необходима в вашем случае фиксация, практически невозможно.
Более надежным методом лечения разрыва ахиллова сухожилия является операция, которая заключается в сшивании концов между собой. Делается такое хирургическое вмешательство под местным или общим наркозом различными швами, выбор которых зависит от состояния самого сухожилия, давности разрыва и наличия повторных случаев.
Если вы хотите вылечить застарелый разрыв ахиллова сухожилия или продолжать заниматься спортом, то наиболее эффективным методом будет проведение операции.
Какой бы ни был использован метод лечения разрыва ахиллова сухожилия, после должна последовать реабилитация, заключающаяся в:
- облегчении нагрузки на ногу во время ходьбы при помощи костылей;
- проведении физпроцедур;
- ЛФК с постепенным повышением нагрузки.
Наиболее эффективно проводить курс реабилитации в специализированных центрах, где весь процесс контролируется специалистами.
Глава 15. ПОВРЕЖДЕНИЯ КРУПНЫХ СУХОЖИЛИЙ. ПОВРЕЖДЕНИЯ СУХОЖИЛИЙ МЫШЕЧНОГО АППАРАТА
Повреждения сухожилий и мышц конечностей являются довольно распространенными видами нарушений опорно-двигательногоаппарата человека, а такие из них, как разрывы ахиллова сухожилия, сухожилий, двуглавой мышцы плеча, собственной связки надколенника и «вращательной манжеты» плеча, составляют категорию тяжелых травм, приводящих к длительной потере трудоспособности, а нередко и вызывающих инвалидизацию больного.
Эти повреждения чаще бывают у спортсменов, людей тяжелого физического труда, мужчин, продлевающих свои активные жизненные позиции бесконтрольными нерегулярными занятиями спортом (теннис, волейбол, футбол, баскетбол, бег).
На первом месте по частоте стоят пострадавшие с разрывами ахиллова сухожилия (примерно 61%), затем больные с повреждениями проксимального и дистального сухожилия двуглавой мышцы плеча (34-35%),значительно реже - разрывы сухожилий коротких ротаторов плеча и собственной связки надколенника.
Гистологические исследования поврежденных сухожилий (С. И. Двойников, 1992) показали, что предшествовавшие разрыву микротравмы и перерастяжения сухожиль- но-мышечногоаппарата приводят к нарушению трофики, функциональным, а затем и структурным изменениям в сухожильной и мышечной ткани, то есть вызывают «травматическую болезнь»сухожильно-мышечногоаппарат. Это вызывает значительные структурные повреждения сухожилий и мышц, что и является причиной разрывов при адекватных ранее нагрузках или превышающих незначительно адекватные.
Различают открытые и закрытые повреждениясухожильно-мышечногоаппарата,полные и частичные разрывы,свежие, несвежие и застарелые повреждения.
Диагностика повреждения ахиллова сухожилия не проста как в остром, так и в отдаленном периодах травмы.
В первые дни после разрыва отек в зоне повреждения и нижней трети голени, сохранность подошвенного сгибания стопы за счет сохраненного сухожилия длинной подошвенной мышцы настраивают начинающего хирурга на возможность частичного разрыва ахиллова сухожилия и возможность успешного консервативного лечения. Нацеленность на консервативное лечение объясняется еще и боязнью операции, часто осложняющейся некрозом краев кожной раны и многомесячным отторжением сухожилия и шовного материала. Это осложнение даже в руках опытных хирургов бывает у 12-18%оперированных (С. В. Русских, 1998).
Надо, как аксиому, принять всем фельдшерам и хирургам, что не бывает частичных разрывов ахиллова сухожилия. Все они полные, и все они нуждаются в оперативном лечении. Полный разрыв и необходимость серьезного стационарного лечения под-
тверждает простой симптом - больной не может подняться на носки, так как это требует обоих здоровых ахилловых сухожилий, а одно из них порвано.
Больного следует госпитализировать, уложить в постель и придать поврежденной конечности возвышенное положение. Проще это сделать так - надеть на ногу сетчатый бинт до средней трети бедра или обычный хлопчатобумажный чулок и подвесить стопу за дистальную часть чулка к надкроватной раме, а под бедро подложить большую подушку или шину Белера. Такое положение стопе и голени мы придаем и при лечении повреждений голеностопного сустава. После полного спадения отека (4-5день) становится явно видным западение над местом разрыва ахиллова сухожилия. Оно особенно заметно, если больного поставить на стул на колени и посмотреть на оба ахиллова сухожилия.
У всех больных положительный симптом пальца - надо провести наружной стороной указательного пальца правой руки сверху от икроножной мышцы вниз по ахилловому сухожилию к пяточному бугру. В месте разрыва палец проваливается.
С. И. Двойников (1992) предлагает два простых приема. Это симптом «пальцевого давления» и симптом «движения периферического фрагмента сухожилия».
Первый симптом определяется следующим образом - хирург пальцем с силой надавливает на место предполагаемого разрыва, при этом у больного исчезает возможность активного сгибания и разгибания стопы на стороне повреждения.
Второй симптом - хирург пальцем левой руки надавливает на зону предполагаемого разрыва сухожилия, а правой рукой производит пассивное движение стопой больного. Под кожей в подпяточной области четко определимый смещающийся дистальный конец поврежденного ахиллова сухожилия, движения которого можно определить также и пальпаторно.
Более сложна диагностика несвежих и застарелых разрывов, когда возникший на месте разрыва регенерат скрадывает пальцевые симптомы. Но к этому времени уже на глаз заметна атрофия подкожной мышцы, которая документируется измерением окружности голени в верхней и средней ее трети. По-прежнемубольной не может встать на носок поврежденной ноги,по-прежнемупри проведении указательным пальцем по задней поверхности голени от икры к пятке определяется «провал» на месте разрыва.
Больного необходимо непременно оперировать, так как со временем будет нарастать атрофия икроножной мышцы, а затем и других мышц голени, будут нарастать хромота и неудовлетворенность больного качеством жизни из-заявного функционального ограничения поврежденной конечности.
Следует сразу заметить, что сшивание поврежденного ахиллова сухожилия - это очень деликатная операция, и выполняться она должна в специализированном ортопе- до-травматологическомцентре или в районной больнице высокоподготовленным хирургом, знающим, как эту операцию выполнить надежно.
Во-первых,операцию нельзя выполнять под местной анестезией, обезболивание должно быть непременно полным - это или наркоз, илиспинно-мозговая,или перидуральная анестезия.
Чтобы хирургу удобно было оперировать, больной должен лежать на животе, пятка должна «смотреть» строго вверх.
Я не люблю делать операций под жгутом, если есть электрокоагуляция. Если ее нет, то надо положить жгут на верхнюю треть голени, но снять его перед зашиванием раны и хорошо остановить кровотечение.
Нога должна быть перед операцией несколько раз тщательно вымыта теплой водой мягкой мочалкой с мылом. Последний раз она моется вечером накануне операции и обертывается стерильной простыней. Если есть необходимость брить волосы на задней стороне голени, то это следует сделать утром, за час до операции. Вечером, накануне операции, волосы брить нельзя, так как воспаление могущих быть порезов (царапин) кожи станет причиной вероятного нагноения раны.
Доступ никоим образом не должен проходить по средней линии над сухожилием. После сшивания его концов в положении подошвенной флексии стопы трудно свести без натяжения края кожной раны. Это еще труднее сделать, если выполнена пластика сухожилия.
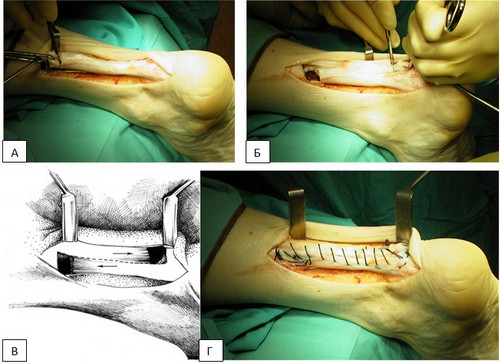
Я много лет получаю удовольствие от наружного доступа - начинаю разрез от средней линии задней поверхности голени на 12-13см выше места разрыва, плавно ухожу в латеральную сторону и далее вниз вертикально через точку, расположенную на средине расстояния между задним краем латеральной лодыжки и ахилловым сухожилием, до уровня верхнего края пяточного бугра, затем разрез заворачиваю горизонтально на пяточный бугор (рис. 15.1). Необходимо быть осторожным, чтобы не повредить n.suralis. Паратенон рассекается по средней линии. Легко находятся порванные концы сухожилия и экономно резецируются. Если разрыв застарелый, то иссекается регенерат. После этого стопе придается максимальное подошвенное сгибание и сшиваются между собой освеженные концы сухожилия.
При свежих разрывах может быть использован любой сухожильный шов - Розова, Казанова, Сипео, П-образный.Рационален модифицированный С. В. Русским (1998) шов Кесслера (рис. 15.1, б). Этот шов отличается от шва Ткаченко тем, что узлообразование нити происходит на двух уровнях выше участка разволокнения ткани сухожилия. После завязывания шва Кесслера накладываются дополнительные адаптирующиеП-образныешвы из тонкого капрона.
Поскольку обычно рвется патологически измененное сухожилие, то целесообразно и в случае свежих повреждений выполнить пластику. Это абсолютно необходимо при застарелых разрывах. Я предпочитаю простой прием пластики по Чернавскому - из верхнего конца сухожилия выкраивается лоскут основанием вниз длиной 5-6см и перекидывается на нижний конец сухожилия. При максимальном натяжении лоскут подшивается тонким капроном к обоим концам поврежденного сухожилия.
Для укрепления шва и улучшения скольжения сухожилия у людей, занимающихся профессиональным спортом (учителя физкультуры, спортсмены, артисты цирка) в дополнение к шву сухожилия и пластике беру полоску собственной фасции с наружной поверхности бедра шириной 3 см, длиной 10-12см и оборачиваю фасциальной лентой как спиралью сшитое сухожилие. Лента фасции подшивается к обоим концам сухожилия, а между собой - тонкими непрерывными швами. После этого при минимальном подошвенном сгибании стопы сшиваются непрерывными швами паратенон, подкожная клетчатка и кожа. Подошвенное сгибание стопы25-30°фиксируется гипсовой лонгетой, наложенной от надколенника до кончиков пальцев по передней поверхности стопы и голени. Фиксировать коленный сустав не надо. После снятия швов (не ранее12-13дня) стопа выводится в среднефизиологическое положение (10° подошвенного сгибания) и фиксируется глухой гипсовой повязкой от головки плюсневых костей до коленного сустава. Под свод стопы вгипсовывается каблук, и разрешается ходьба с нагрузкой. Через 6 недель после операции гипсовая повязка снимается, разрешается ходьба с палочкой и назначается лечебная физкультура. Полная нагрузка возможна через8-9недель после операции.
Сложным представляется лечение застарелых разрывов, когда прошло несколько месяцев после травмы и между концами поврежденного сухожилия имеется регенерат до 10 см и более. Помощь таким больным должна оказываться в специализированном отделении пластической хирургии.
Во время операции рубцовым регенерат иссекается полностью, выполняется миотенодез верхнего конца сухожилия и икроножной мышцы так, чтобы было возможным натяжение ее сближением концов сухожилия. Остающийся дефект устраняется аутопластикой одним или двумя лоскутами на «ножках», полученными из противоположных сторон сухожилия. Затем производится гофрирование боковых поверхностей сухожилия
в местах взятия трансплантата. Зону шва обязательно надо разгрузить за счет сухожилия длинной подошвенной мышцы или частью рассеченного продольно сухожилия длинной малоберцовой мышцы. Это улучшает течение процессов регенерации в поврежденном ахилловом сухожилии.
Диагностика и лечение повреждений проксимального сухожилия длинного брюшка двуглавой мышцы плеча
Повреждения двуглавой мышцы плеча составляют более половины подкожных разрывов сухожилий и мышц. По данным литературы, из всех повреждений двуглавой мышцы 82,6-96%случаев приходится на повреждение длинной головки,6-7%- общего брюшка мышцы,3-9%- дистального сухожилия.
Повреждения двуглавой мышцы чаще встречаются у мужчин, занятых физическим трудом, когда имеет место длительная травматизация этой мышцы через перенапряжение («травматическая болезнь» сухожилия по С. И. Двойникову, 1992).
Разрыв сухожилия длинной головки отмечается больным резкой болью в проекции повреждения. Больной замечает необычную форму мышцы при сгибании руки в локтевом суставе. Эта деформация заметна хорошо, если попросить больного напрячь двуглавую мышцу при согнутом до прямого угла локтевом суставе. Мышцы на стороне повреждения укорочены и подтянуты к средине плеча и заметным бугром выстоят под кожей.
Больному нужно предложить медленно отвести обе руки в стороны. При этом обнаруживается некоторое отставание поврежденной верхней конечности. При активном противодействии отведению рук больного можно отметить снижение силы конечности на стороне повреждения, пациент ощущает появление резкой боли в травмированной мышце плеча.
Операция восстановления непрерывности длинной головки двуглавой мышцы плеча может быть выполнена хирургом и травматологом в районной больнице.
Поврежденное сухожилие в состоянии натяжения двуглавой мышцы фиксируется к новому месту прикрепления - подшивают к плечевой кости в области межберцовой борозды или к клювовидному отростку лопатки.
Если сухожилие разорвалось ближе к мышечному брюшку и дистальный конец его оказался слишком коротким, сухожилие удлиняют с помощью фасциального лоскута, взятого из икроножной фасции бедра или консервативного фасциального аллотрансплантата. Дегенеративно измененный проксимальный конец сухожилия отсекают на уровне межбугорковой борозды и удаляют.
Пластика длинного сухожилия и подшивание его к обычному месту прикрепления (tuberositas supraglenoidalis) слишком травматична и не всегда дают хорошие результаты. Целесообразнее подшивать конец разорванного сухожилия к верхнему отделу межбугорковой борозды.
При повреждении короткой (внутренней) головки двуглавой мышцы ее сшивают или пластически восстанавливают с помощью фасции.
После операции руку фиксируют согнутой до 60° в локтевом суставе клиновидной подушкой и косынкой на 3 недели. Массаж, лечебная гимнастика и тепловые процедуры завершают лечение. Если во время операции использован сухожильный или фасциальный консервированный аллотранплантат, то активные движения разрешают через 5- 6 недель.